Туберкулез органа зрения (Часть 3)

Описание
Лечение туберкулеза органа зрения и диспансерное обслуживание больных
Лечение.
Основным методом лечения больных туберкулезом любой локализации является рациональная химиотерапия туберкулостатическими препаратами. В связи с тем, что лечебные дозы противотуберкулезных препаратов оказывают бактериостатическое действие па микобактерию туберкулеза, лечение должно быть длительным. Для предупреждения быстрого развития лекарственной устойчивости микобактерий и получения наилучшего эффекта лечения его следует проводить одновременно двумя или тремя препаратами. При снижении эффективности лечения или появлении признаков лекарственной непереносимости лекарственные препараты следует заменить другими.
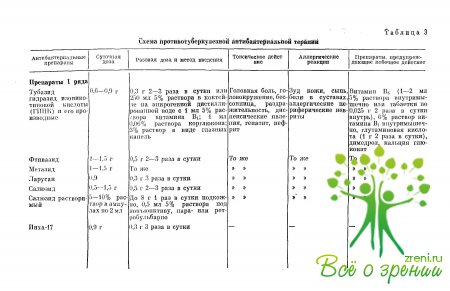
Туберкулостатические средства условно подразделяются на препараты I и II ряда. К I ряду относятся основные, ко II ряду — резервные антибактериальные препараты, которые назначают в случаях устойчивости микобактерий к основным препаратам или их непереносимости. В табл. 3 представлены сведения о дозах, токсических свойствах того или иного лекарственного вещества, вызываемых аллергических реакциях, препаратах, с помощью которых можно предупредить побочное действие туберкулостатических лекарственных форм.
Различают немедленный и замедленный типы лекарственной! аллергической реакции. Реакция немедленного типа возникает сразу или в течение нескольких минут (до 2 ч) после приема, препарата в виде дурноты, головокружения, гиперемии кожи, отеков, вплоть до шока. Местное проявление непереносимости препарата выражается в зуде, гиперемии кожи век, инфильтрации ткани на месте введения препарата, отеке кожи век и конъюнктивы, появлении кровоизлияний.
Аллергическая реакция замедленного типа развивается в более поздние сроки и проявляется в виде кожной сыпи, отека и болей в суставах, изменения формулы крови (увеличение эозинофилов, повышение количества лейкоцитов), падения гемоглобина и др., повышения температуры тела, появления диспепсических расстройств и других симптомов. В глазу наблюдается развитие неспецифических васкулитов и кровоизлияний в оболочке.
При появлении симптомов токсического действия лекарства надо уменьшить дозу или заменить его другим препаратом. В лечебном комплексе возможно сочетание антибиотиков (в том числе полусинтетического антибиотика рифадина) с препаратами группы ГИНК и ПАСК (этионамид, пиразинамид, тибон).
Нежелательно сочетание препаратов одной группы. Если такое сочетание применяют, то лекарства назначают в уменьшенной дозе, так чтобы общая суммарная их доза не превышала суточной дозы одного- препарата или в один прием дают один препарат в полной дозе, а в следующий — другой.
При впервые выявленном активном процессе в глазу или рецидиве заболевания проводят длительную (10—12 мес) комплексную антибактериальную терапию, которую начинают в условиях стационара тремя препаратами I ряда: стрептомицин, тубазид, ПАСК. Через 1—1/2 мес стрептомицин отменяют и лечение продолжают двумя антибактериальными препаратами (тубазид и ПАСК).
При появлении побочных явлений препараты заменяют аналогичными препаратами I ряда, а при плохой их переносимости—II ряда или изменяют метод введения лекарства (вместо приема внутрь назначают внутривенно или в свечах). Основной курс лечения проводят непрерывно и в первое время путем дробного» назначения антибактериальных препаратов, при хорошей переносимости их к концу лечения можно перейти на одноразовый прием суточной дозы.
При плохой переносимости антибактериальных препаратов через 6—8 мес непрерывного лечения можно его продолжить прерывистым (интермиттирующим) методом (принимать антибактериальные препараты через день или 4 дня принимать лекарство и в течение 3 дней делать перерыв; можно хорошо переносимый препарат принимать ежедневно, а плохо переносимый — прерывисто).
При свежих экссудативных хориоретинитах, иридоциклитах или очаговых процессах с выраженным отечным компонентом назначают кальция хлорид внутривенно, стрептомицин внутримышечно, препараты ГИНК и ПАСК внутрь в сочетании с рутином и аскорбиновой кислотой, бутадионом по 0,15—0,45 г в сутки (последний на срок не более месяца).
Основной курс лечения продолжают тремя, а затем двумя антибактериальными препаратами первого ряда. Что касается места проведения лечения, то основной курс начинают в специализированном стационаре, а через 2— 3 мес лечение продолжают в глазном отделении туберкулезного санатория и через 2—3 мес (сроки пребывания в стационаре и специализированном санатории определяются тяжестью процесса в глазу и переносимостью антибактериальных препаратов) заканчивают в амбулаторных условиях в районном противотуберкулезном диспансере под контролем офтальмофтизиатра.
Лечебный курс в целом продолжается 10—12 мес. Больным хронически текущим туберкулезом глаз, многократно леченным препаратами I ряда с малой эффективностью, назначают препараты II ряда и лечение проводят в течение 3—4 мес (1—1/2 мес больной находится обычно в загородной противотуберкулезной больнице, а затем в противотуберкулезном санатории или лечится амбулаторно).
Кроме общей антибактериальной терапии, больным метастатическим туберкулезом глаз показано введение туберкулостатических препаратов непосредственно в больной глаз, в зависимости от локализации процесса (в каплях, мазях, под конъюнктиву, пара- и ретробульбарно, методом электрофореза).
При поражении конъюнктивы, склеры, роговицы закапывают 3% раствор тубазида, 5%раствор салюзида, 5—10% раствор ПАСК, 50 000 ЕД стрептомицина в 1 мл. Применяют 5—10% мазь ПАСК. Растворы стремптомицина и салюзида вводят также под конъюнктиву. Это лечение можно сочетать с электрофорезом растворов кальция хлорида и ПАСК.
При ирите и иридоциклите вводят под конъюнктиву или парабульбарно 0,5 мл 5% раствора салюзида или 50000 ЕД стрептомицина в 0,5 мл изотонического раствора натрия хлорида, проводят электрофорез с кальция хлоридом и ПАСК, кальцием и салюзидом или кальцием и стрептомицином. При хориоретинитах показан электрофорез кальция хлорида и ПАСК, кальция и салюзида, кальция и стрептомицина в зависимости от того, что больной лучше переносит. Назначают также стрептомицин ретробульбарно в дозе 50000 ЕД, растворенной в 0,5 мл изотонического раствора натрия хлорида.
При геморрагических хориоретинитах осторожно, при малой силе тока производят электрофорез кальция и салюзида под строгим контролем за состоянием специфического очага на глазном дне. Электрофорез назначают ежедневно, на курс лечения 45 процедур. Лечение повторяют через 2—3 мес.
Кроме того, проводят местное симптоматическое лечение: мидриатики, миотики, витамины, кортикостероиды в каплях и под конъюнктиву, ретробульбарно — в зависимости от локализации процесса в глазу.
Через3—4 мес от начала лечения на фоне продолжающейся общей антибактериальной терапии осторожно, под контролем течения специфического воспаления, дополнительно начинают рассасывающую терапию (оксигенотерапия, лидаза по 16—64ЕД, стекловидное тело в дозе от 0,5мл, ФиБС в дозе от 0,5 мл, постепенно доводя количество раствора до полной дозы, 3% раствор калия йодид в каплях и путем электрофореза). При малейшем обострении процесса рассасывающую терапию отменяют.
Что касается местного лечения туберкулезно-аллергических заболеваний глаз, то в этих случаях показаны все перечисленные лечебные меры, за исключением назначения специфических туберкулостатических препаратов. Исходя из патогенеза аллергических проявлений туберкулезной инфекции, эти средства не следует применять, так как в тканях глаза отсутствует бациллярный метастаз.
Больным метастатическим вялотекущим увеитом и ползущим хориоретинитом, а также рецидивирующим геморрагическим хориоретинитом, кроме антибактериальной терапии, показана туберкулинотерапия. Ее проводят в стационаре строго индивидуально при условии, что у больного нет другого активного внеглазного туберкулезного очага.
Перед туберкулинотерапией больному производят реакцию Манту с туберкулином в 5-м и 4-м разведении (в зависимости от активности и локализации внутриглазного очага). При резко выраженной местной реакции на пробу Манту в течение 2 нед проводят десенсибилизирующую терапию препаратами кальция, после чего вновь повторяют пробу Манту с туберкулином в том же разведении.
При угасании кожной реакции начинают лечебное применение туберкулина: при геморрагическом хориоретините вводят под кожу 0,1 мл туберкулина в 8-м разведении, при экссудативном хориоретините — 0,2 мл туберкулина в 7-м разведении, больным очаговым хориоретинитом и положительной реакцией Мапту-4 — разведения 0,2 мл туберкулина в 6-м разведении, боль¬ным вялотекущим хориоретинитом и увеитом — 0,2 мл туберкулина в 5-м разведении.
Если через 24—48 ч после введения туберкулина очаговая реакция слабо выражена, через 3—4дня вводят увеличенную дозу туберкулина в том же разведении (0,2; 0,3; 0,4; 0,5; 0,7; 0,9 мл), затем0,1 мл следующего разведения и т. д. до 2-го разведения туберкулина. В случае, если реакция со стороны очага прекратилась, можно считать, что процесс в глазу потерял активность. Последнюю дозу туберкулина вводят 2—3 раза, туберкулинотерапию заканчивают, после чего ставят пробу Манту-3.
Если местная кожная реакция становится сомнительной или отрицательной, больного переводят под диспансерное наблюдение с контролем через 1—2 мес. В случаях, когда реакция Манту остается положительной, назначают кальция хлорид внутривенно по 10мл (15—30 инъекций).
Если на первое введение туберкулина больной дает бурную очаговую реакцию, то на фоне терапии препаратами кальция вновь вводят ту же дозу до появления слабой очаговой реакции.
Туберкулин в 8-м и 7-м разведении вводят через 3дня, в 6-м и 5-м разведении — через 4дня, в 4-м и 3-м разведении — через 6дней, а во 2-м разведении — через 7 дней.
Противорецидивное антибактериальное лечение можно проводить путем ежедневного одноразового приема всей суточной дозы одного или двух антибактериальных препаратов (тубазид и тибон или другая любая комбинация переносимых больным антибактериальных препаратов), а также интермиттирующим методом (прием антибактериальных препаратов через день или прием в течение 4 дней с последующим трехдневным перерывом).
При плохой переносимости лекарств и сопутствующих заболеваниях противорецидивное лечение можно проводить также одним антибактериальным препаратом (тубазидом или фтивазидом).
При приеме антибактериальных препаратов обязательно назначают витамины. Для противорецидивного лечения больной может быть направлен в санаторий на срок не более 2 мес. После 3 лет противорецидивного лечения еще 1 год больной остается под наблюдением офтальмофтизиатра и, если обострения процесса нет, в течение 5 лет ставят реакцию Манту-2 ТЕ.
При отсутствии очаговой реакции и отрицательной или слабоположительной местной реакции больного снимают с учета по поводу туберкулеза глаз. Больных с большими остаточными изменениями включают в контрольную группу, 1—2 раза в год назначают им стимулирующую и восстановительную терапию.
Хирургическое лечение всегда проводят на фоне антибактериальной туберкулостатической терапии, которая продолжается и в послеоперационном периоде.
В любой стадии специфического воспалительного процесса по медицинским показаниям выполняют операцию по поводу вторичной глаукомы, отслойки сетчатки. Операция пересадки роговицы возможна только при образовании стойкого помутнения роговой оболочки, резко снижающего остроту зрения, и не ранее чем через 2 года после затухания воспалительного процесса, обязательно на фоне антибактериальной терапии.
Операцию по поводу осложненной катаракты осуществляют не ранее чем через год после последнего обострения заболевания, в неактивной его стадии и также на фоне антибактериальной терапии. Введение искусственного хрусталика больным, перенесшим туберкулезный увеит, не показано из-за опасности обострения процесса.
При наличии массивных изменений в стекловидном теле, швартообразовании возможна операция витреофагии. Обязательным условием для такого рода вмешательства является полная излеченность основного специфического процесса. Естественно, что операции на стекловидном теле должны проводиться с назначением десенсибилизирующей и антибактериальной терапии.
При решении вопроса о проведении любого оперативного вмешательства полостного типа у больных, перенесших туберкулез глаза, необходимо учитывать функциональное состояние глаза (острота зрения, характер поля зрения, цифры внутриглазного давления, ЭРГ, показатель критической частоты слияния мельканий), а при отсутствии возможности офтальмоскопического исследования — данные эхографии. От всего этого зависит возможность проведения операции и ее прогноз.
Диспансеризация.
В борьбе с туберкулезом глаз большая. роль принадлежит вопросам организационного плана. Приказом министра здравоохранения РСФСР № 215 от 15 августа 1968 г. «О мерах по дальнейшему улучшению лечебно-профилактической помощи больным внелегочными формами туберкулеза» костнотуберкулезные кабинеты республиканских, краевых, областных и крупных городских противотуберкулезных диспансеров были реорганизованы в специализированные кабинеты внелегочного туберкулеза, причем были установлены должности хирурга, уролога, гинеколога, дерматолога, невропатолога и окулиста.
На реорганизованные кабинеты возложили руководство лечебно-профилактической помощью больным внелегочными формами туберкулеза. Были выделены специализированные отделения и палаты в крупных туберкулезных больницах и санаториях для лечения этой категории больных.
В соответствии с приказом Министерства здравоохранения РСФСР № 342 от 29 мая 1980 г. «Об улучшении борьбы с внелегочным туберкулезом в РСФСР» с целью улучшения профилактики инфекции, диагностики и лечения больных с внелегочным туберкулезом было предложено:
[banner_centerrs]
{banner_centerrs}
[/banner_centerrs]
- Централизовать прием по внелегочному туберкулезу в одном или нескольких противотуберкулезных диспансерах области (края, автономной республики) путем передачи им соответствующих штатных должностей медицинского персонала, предусмотренных приказом министра здравоохранения СССР № 25 от 12 января 1971 г. для прикрепленных к диспансеру учреждений (письмо Министерства здравоохранения РСФСР № 02-6/23 от 12 января 1979 г.).
- Организовать в 1980—1981 гг. во всех республиканских, краевых, областных, а также крупных городских противотуберкулезных диспансерах специализированные кабинеты по всем основным локализациям внелегочного туберкулеза, оснастить их современным медицинским оборудованием и инструментарием, обеспечить работу специалистов на полную врачебную ставку.
Первые такие кабинеты были созданы в Киеве, Кишиневе, Риге. В Москве подобный кабинет работает с 1964 г. В настоящее время он реорганизован в городской центр по глазному туберкулезу и размещается на базе крупной клинической туберкулезной больницы, где сконцентрированы специализированные центры по всем внелегочным формам туберкулеза. Центры представлены специализированными кабинетами и стационарными отделениями для этих групп больных.
Всех больных туберкулезом глаз, с подозрением на него, а также длительно болеющих другими заболеваниями глаз и неэффективно леченных, проживающих в районе обслуживания кабинета (центра), направляют в кабинет глазного, туберкулеза для диагностики и дифференциальной диагностики.
В направлении окулист общей лечебно-профилактической сети указывает предполагаемый диагноз, функции глаза и результаты обследования на хронические инфекции (реакция Вассермана, РСК с токсоплазмином, ревматические пробы, сведения о результатах обследования на вирусные заболевания и др.), кроме туберкулиновых проб, которые проводятся в кабинете глазного туберкулеза.
Для дифференциальной диагностики сосудистой патологии, вторичной хориоретинальной дистрофии и хориоретинита врач должен располагать данными ангиографии сетчатой оболочки.
При подтверждении диагноза туберкулеза глаз в кабинете глазного туберкулеза на больного заполняют извещение № 281 по форме, утвержденной Министерством здравоохранения СССР 16 июня 1954 г., и ставят больного на учет, как в кабинете глазного туберкулеза, так и в противотуберкулезном диспансере по месту жительства.
Если туберкулез глаза выявлен у больного, состоящего на учете по поводу туберкулеза другой локализации, форму № 281 на него не заводят, а включают его в группу «сочетанная форма туберкулеза».
В кабинете глазного туберкулеза, кроме истории болезни, на больного заполняют контрольную карту диспансерного наблюдения контингентов № У-30-4, утвержденную Министерством здравоохранения СССР 29 декабря 1977 г. Врачи противотуберкулезных диспапсеров одни раз в квартал сверяют свою картотеку контингентов с данными учета глазного туберкулезного кабинета. Все больные туберкулезом глаз находятся на диспансерном наблюдении по группе «V» диспансерного учета (группа внелегочного туберкулеза). По степени активности воспалительного процесса ее делят на 3 подгруппы.
Подгруппа V-а
в которую входят все больные с активным туберкулезом глаза (впервые заболевшие и с обострением заболевания). Больные этой подгруппы нуждаются в проведении длительной антибактериальной терапии и наблюдаются в данной подгруппе не менее года.
Подгруппа V –б
куда относятся больные с затухающим туберкулезным процессом, переведенные из подгруппы учета V -а, и больные хроническим заболеванием вне обострения. Больные в этой подгруппе находятся под наблюдением2—3 года, а с хронически текущим процессом и дольше, проходя 2 раза в год 2—3-месячные курсы сезонного лечения.
Подгруппа V –в
в которую входят больные с неактивным туберкулезом глаз, переведенные из V -б подгруппы учета, и больные, впервые взятые на учет, с неактивным процессом. Наблюдение в этой подгруппе составляет 1—2года, причем больные 2 раза в год подвергаются общеукрепляющему, стимулирующему и десенсибилизирующему лечению. В случае перенесения больным какой-либо острой инфекции, тяжелой операции, стресса проводят двухмесячный курс противорецидивной туберкулостатической антибактериальной терапии.
Если в течение 5 лет от начала заболевания у больного не наблюдается обострения воспалительного процесса, то после контроля на критерий излечения его снимают с туберкулезного учета. Этот критерий определяют следующим образом. После постановки реакции Манту-2 ТЕ оценивают проявление местной, общей и очаговой реакции на введенный туберкулин. В случае отрицательной или слабоположительной местной реакции и отсутствия очаговой реакции больного считают излеченным от туберкулеза, т. е. подлежащим снятию с учета. Больных с большими остаточными изменениями переводят в контрольную группу учета, проводя 1—2 раза в год восстановительное лечение.
Вопрос о взятии на учет, переводе в другую подгруппу и снятии с учета решается лечащим врачом совместно с заведующим кабинетом, отделением, центром. Вопрос о направлении больного в санаторий решает санаторная комиссия. В санаторий направляют больных подгруппы V -а учета для продолжения основного курса лечения, больных подгруппы V -б для общеукрепляющего и иротиворецидивного лечения, больных подгруппы V -в для общеукрепляющего лечения и больных контрольной группы для восстановительной терапии.
Больные туберкулезно-аллсргичсскими заболеваниями глаз наблюдаются в кабинете глазного туберкулеза, но состоя т на учете по поводу туберкулеза основной локализации, вызвавшего туберкулезную аллергию. В отчетах кабинетов глазного туберкулеза сведения о больных гематогенно-диссемипированным (метастатическим) туберкулезом и больных туборкулезно-аллергическими заболеваниями приводятся раздольно.
Впервые заболевшие больные и больные с рецидивом заболевания при клинических показаниях, под контролем ВКК, имеют право на непрерывный больничный лист до 10 или 12 мес в течение 2календарных лет без прохождения ВТЭК. Что касается больных туберкулезом глаз, имеющих группу инвалидности, то им предоставляется право на пятимесячный оплачиваемый больничный лист в течение года (при обострении процесса).
Профилактика туберкулеза органа зрения
Профилактика и организация борьбы с туберкулезом имеет несколько направлений.
- Общеукрепляющие, оздоровительные мероприятия. Закаливание, занятия физкультурой, правильное чередование труда и отдыха, рациональное питание, улучшение жилищных условий — все это обеспечивается Конституцией СССР и соответствующими постановлениями КПСС, Совета Министров СССР, которые направлены на повышение благосостояния советского народа.
- Вакцинация и ревакцинация являются ведущими профилактическими мероприятиями по борьбе с туберкулезом, которые с 1962 г. проводятся путем внутрикожного введения вакцины БЦЖ всем новорожденным, не инфицированным туберкулезом детям, подросткам и взрослым.
Вакцинация осуществляется в родильных домах на 5—7-й день жизни новорожденного. Ревакцинация производится в 7, 12, 16— 17 лет и далее с интервалом в 5—7 лет до 30-летнего возраста лицам с отрицательной реакцией Манту-2 ТЕ.
- Массовый туберкулиновый контроль. С целью раннего выявления туберкулезной инфицированности и ранних форм заболевания детям и подросткам в 1-м, 3-м, 5-м, 7-м, 8-м и 10-м классах школы, учащимся ПТУ, техникумов и студентам II курса высших учебных заведений производят реакцию Манту-2 с туберкулином стандартного разведения. Лиц с выявленной положительной реакцией Манту-2 ТЕ передают под наблюдение районных противотуберкулезных диспансеров.
- Выявлению больных с ранними, скрыто протекающими формами туберкулеза способствуют массовые флюорографические обследования населения в возрасте 12лет и старше. Флюорографию проводят при поступлении на работу и затем одни раз в 6 мес работникам детских учреждений и один раз в год работникам общественного питания, лечебно-профилактических учреждений, гостиниц, бассейнов, водопроводных станций, проводникам и бортпроводникам пассажирского транспорта, лицам, вырабатывающим и продающим детские вещи, игрушки, библиотекарям детских библиотек.
Ежегодно подвергаются флюорографическому исследованию дети старше 12 лет, подростки, учащиеся техникумов и вузов. Однократно проходят флюорографию допризывники, призывники, абитуриенты средних и высших учебных заведений, а также лица, направляемые в санаторий. По инструкции № 352-61 от 6 января 1961 г., утвержденной Главным государственным санитарным инспектором СССР и согласованной с ВЦСПС, флюорографическое исследование проходит все взрослое население не реже 1 раза в 2 года на предприятиях или при посещении поликлиники.
- Лицам, находящимся в тесном контакте с бацилловыделителем, проводят химиопрофилактику одним туберкулостатическим препаратом в течение 2—3 мес в году. При сохранении контакта с больным такая мера осуществляется в течение 2—3 лет. Кроме того, химиопрофилактику проводят при переходе слабоположительной реакции Манту-2ТЕ в резкоположительную; детям и подросткам с симптомами туберкулезной интоксикации, но без признаков болезни и для предупреждения рецидива у лиц с неактивным туберкулезным процессом при перегрузке на работе, после острых инфекционных заболеваний.
- Раннее выявление больных с внелегочным туберкулезом, осуществляемое во время массовых профилактических осмотров на предприятиях, при профилактических осмотрах больных, относящихся к группе повышенного риска: больных с активным внеглазным туберкулезом, детей с виражом туберкулиновых реакций и хронической туберкулезной интоксикацией, больных, перенесших туберкулез и снятых с учета, лиц находящихся в контакте с бацилловыделителем, больных с другими диагнозами глазного процесса, длительно болеющих и плохо поддающихся лечению. Все это тоже следует считать активными мерами профилактики и борьбы с туберкулезными заболеваниями глаз.
К эпидемиологическим мероприятиям относятся своевременная госпитализация больного бацилловыделителя, проведение текущей и заключительной дезинфекции помещения, где жил больной бацилловыделитель, улучшение жилищных условий.
В комплексе эпидемиологических мероприятий участвует также служба ветеринарного надзора, занимающаяся выявлением и забоем больных животных и профилактикой инфицирования от них здоровых контингентов населения.
Статья из книги: Терапевтическая офтальмология | Краснов М.Л.; Шульпина Н.Б..






Комментариев 0