Морфологические изменения конъюнктивы при эндокринной офтальмопатии
Содержание:
Описание
↑ Морфологические изменения конъюнктивы при эндокринной офтальмопатии
Автор: Я. О. Груша, А. А. Федоров, Д. С. Исмаилова
Учреждение Российской академии медицинских наук НИИ глазных болезней РАМН; кафедра глазных болезней Первого МГМУ им. И. М. Сеченова, Москва
Целью данной работы было выявление морфологических изменений конъюнктивы, лежащих в основе ее прокрашивания витальными красителями у больных с эндокринной офтальмопатией (ЭОП). В исследование было включено 46 пациентов (92 глаза) с диагнозом ЭОП, которым, помимо офтальмологического обследования, проводили импрессионное цитологическое и гистологическое исследования.
Согласно полученным данным, прокрашивание бульбарной конъюнктивы витальными красителями обусловлено точечными эрозиями эпителия и повышенной десквамацией поверхностных клеток. Выявленные изменения не являются специфичными для ЭОП.
Согласно полученным данным, прокрашивание бульбарной конъюнктивы витальными красителями обусловлено точечными эрозиями эпителия и повышенной десквамацией поверхностных клеток. Выявленные изменения не являются специфичными для ЭОП.
Среди причин, обусловливающих поражение роговицы при эндокринной офтальмопатии (ЭОП), одной из ведущих является синдром сухого глаза (ССГ). По данным различных исследователей, частота этого синдрома у больных с ЭОП варьируется от 45 до 85%. Сухость поверхности глазного яблока при ЭОП может быть следствием нескольких причин.
Увеличение выстояния глаза, значительное расширение глазной щели, отсутствие ее смыкания способствуют повышению испарения прекорнеальной слезной пленки, что приводит к повышению осмолярности слезы, и в результате происходит повреждение эпителия роговицы и конъюнктивы. По данным А. Ф. Бровкиной и О. Г. Пантелеевой, именно этим можно объяснить субъективную симптоматику (ощущение присутствия инородного тела, жжение, резь и др.), имеющую место уже в стадии компенсации.
В работе J. Gilbard и R. Farris не было обнаружено корреляции между степенью повреждения поверхности глаза и величиной экзофтальма, отставанием верхнего века, лагофтальмом, а слезо-продукция у пациентов с ЭОП (по данным теста Ширмера) была в пределах нормы. В представленном исследовании авторы делают вывод о том, что степень изменений конъюнктивы и кератопатии зависит только от ширины глазной щели. Позже A. Khurana и соавт. провели сходное исследование, в котором 15 пациентов с недавно выявленной ЭОП сравнивали с 15 длительно наблюдавшимися пациентами и 30 здоровыми лицами.
В результате разницы в рН слезной пленки, окрашивании флюоресцеином и показателями теста Ширмера между группами выявлено не было, в то же время отмечали достоверно большую интенсивность окрашивания конъюнктивы бенгальским розовым и лиссаминовым зеленым у пациентов обеих групп по сравнению с контрольной. Кроме того, среди пациентов с ЭОП частота мигательных движений была достоверно выше, чем в контрольной группе, что было интерпретировано авторами как компенсаторный механизм при малом времени разрыва слезной пленки (ВРСП), хотя достоверное снижение ВРСП отмечали только в группе с длительным анамнезом заболевания.
В другом исследовании пациентов в активной стадии ЭОП было показано, что степень повреждения поверхности глаза коррелирует со снижением слезопродукции, а не обнажением роговицы или ограничением подвижности глазного яблока кверху, что связано с вовлечением в патологический процесс слезной железы. При длительном анамнезе ЭОП тоже происходит повреждение слезной железы воспалительными клетками, что отражается на ее функции и, следовательно, составе слезной жидкости. В исследовании М. Brasil и соавт. степень окрашивания конъюнктивы бенгальским розовым достоверно коррелировала только с величиной глазной щели, достоверной связи с величиной выстояния глаза выявлено не было.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Таким образом, единого мнения относительно этиологии и патогенеза изменений конъюнктивы при ЭОП до настоящего времени не существует, что и объясняет актуальность исследований структуры бульбарной слизистой оболочки при ЭОП. Изучение морфологических характеристик вовлечения глазной поверхности при ЭОП может помочь в детализации патогенеза повреждений конъюнктивы при этом заболевании.
Целью данной работы было выявление морфологических изменений конъюнктивы, лежащих в основе ее прокрашивания витальными красителями у больных с ЭОП.
↑ Материал и методы
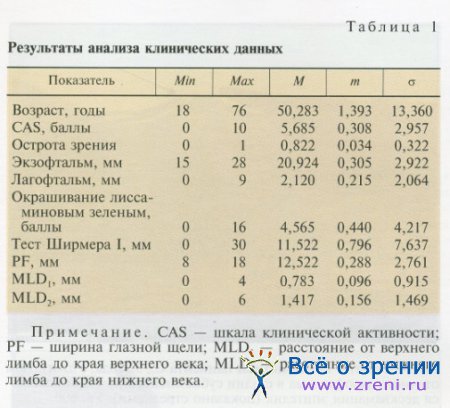
В исследование было включено 46 пациентов (92 глаза) с диагнозом ЭОП, проходивших обследование и лечение в НИИ ГБ РАМН. У всех вошедших в исследование пациентов уровень тиреоидных гормонов был в пределах нормы. Среди больных были 31 женщина и 15 мужчин в возрасте от 18 до 76 лет (в среднем 50,3 ± 1,4 года). Сроки наблюдения — 6—37 мес (в среднем 13,5 ± 10,8 мес).
У 33 больных (71,7%) орбитальное воспаление находилось в активной стадии, у 13 (28,3%) — в стадии фиброза, при этом отечный экзофтальм был выявлен у 38 пациентов (82,6%), а у 8 больных (17,4%) — эндокринная миопатия.
Исследование предусматривало стандартное офтальмологическое обследование (наружный осмотр, визометрия, тонометрия, компьютерная периметрия, биомикроскопия, офтальмоскопия), а также применение дополнительных методов: экзофтальмометрию, орбитометрию (орбитометр Naugle), биометрические измерения, тест Ширмера I, окраску витальными красителями, определение чувствительности роговицы и частоты мигательных движений. Морфологические методы включали им-прессионное цитологическое исследование и изучение полутонких срезов конъюнктивы. Из лучевых методов диагностики использовали методы ультразвукового исследования (УЗИ) и/или компьютерной или магнитно-резонансной томографии орбит.
Для окраски поверхности глаза использовали лиссаминовый зеленый или бенгальский розовый. Степень повреждения глазной поверхности оценивали по шкале Национального глазного института (National Eye Institute Workshop grading system, США). Согласно этой системе, степень поражения конъюнктивы определяли при окрашивании ее поверхности бенгальским розовым и/или лиссаминовым зеленым.
Для этого бульварную конъюнктиву условно делили на 6 участков, в каждом из которых оценивали степень окраски по 3-балльной шкале в зависимости от интенсивности окрашивания: 0 баллов — отсутствие окрашивания, 1 балл — слабое окрашивание, 2 балла — умеренное, 3 балла — выраженное. Максимальное количество баллов 18, значения более 3 баллов считали патологическими.
Импрессионное цитологическое исследование проводили следующим образом: полоску миллипорового фильтра стандартных размеров легким надавливанием накладывали на 5 с на интересующий участок бульбарной конъюнктивы, после чего отпечаток сразу переносили на обезжиренное спиртом предметное стекло. Полученный отпечаток фиксировали метиловым спиртом в течение 1—2 мин и окрашивали по методу Гимзы. Исследование и фоторегистрацию цитологических препаратов проводили на "Фотомикроскопе-III" ("Opton", Германия) при 160-кратном увеличении.
Оценку результатов импрессионной цитологии производили по следующим параметрам: количество и плотность расположения бокаловидных клеток в поле зрения микроскопа при стандартном увеличении, форма эпителиальных клеток, характеристики их ядер и цитоплазмы, межклеточных соединений эпителиальных клеток, характер инфильтрации межклеточного пространства.
Для определения морфологической структуры зоны конъюнктивы, прокрашенной лиссаминовым зеленым, применяли метод полутонких срезов. Место взятия материала определяли, руководствуясь данными фоторегистрации результата окрашивания конъюнктивы. Образцы тканей брали перед такими операциями на вспомогательном аппарате глаза, как устранение ретракции век, тарзорафия, костная декомпрессия орбиты, биопокрытие роговицы, операции на слезных канальцах. Полученный биопсийный материал фиксировали в холодном 2,5% растворе глутаральдегида на 0,1 М фосфатном буфере (рН 7,4) в течение 1—2 ч и дофиксировали в 1 % растворе осмиевой кислоты.
После промывания в буферном растворе образцы обезвоживали в спиртах возрастающей концентрации, затем в ацетоне и заключали в смесь эпоксидных смол (эпон-аралдит). Полутонкие срезы готовили на ультратоме "NOVA" (LKB, Швеция), окрашивали толуидиновым синим и полихромным красителем (ме-тиленовый синий и фуксин). Светооптическое исследование полутонких срезов и их микрофотографирование проводили на Фотомикроскопе-III ("Opton", Германия).
↑ Результаты и обсуждение
Клинически степень тяжести поражения эпителия можно определить при помощи витальных красителей. Для этих целей применяют два красителя — бенгальский розовый и лиссаминовый зеленый. Оба эти красителя окрашивают девитализированные или дегенерировавшие эпителиальные клетки и муцин. Считается, что использование лиссаминового зеленого предпочтительнее в связи со значительно меньшим раздражающим действием, отсутствием токсичности (бенгальский розовый дает дозозависимый цитотоксический эффект), кроме того, при выраженной гиперемии конъюнктивы розовое окрашивание может быть не так заметно, как зеленое, что затрудняет оценку результатов, например при значимом красном хемозе.
В связи с этим преимуществами в данном исследовании в большинстве случаев для витального окрашивания конъюнктивы мы использовали лиссаминовый зеленый.
В настоящее исследование включено 46 пациентов (92 глаза) с диагнозом ЭОП (преимущественно с отечным экзофтальмом, в ряде случаев с миопатией). Результаты клинического обследования приведены в табл. 1.
Патологическое окрашивание конъюнктивы лиссаминовым зеленым или бенгальским розовым отмечено на 56 глазах, средняя степень окрашивания составила 4,57 ± 0,44 балла (от 0 до 16), при этом в 16% случаев отмечена выраженная сухость глазной поверхности со степенью окрашивания 10 баллов и более. Таким образом, в 60,9% случаев у пациентов с ЭОП при окраске витальными красителями нами были выявлены изменения конъюнктивы. В целом на сходные цифры указывают и другие исследователи.
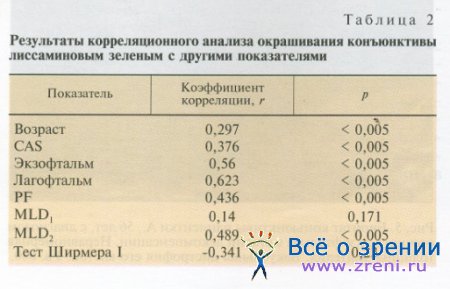
Известно, что ССГ при ЭОП может быть обусловлен следующими причинами: выраженностью выстояния глазного яблока, значительным расширением глазной щели, отсутствием ее смыкания, снижением слезопродукции. В литературе имеются различные, иногда противоречивые, данные о патогенезе повреждения конъюнктивы при ЭОП, и нет исследований, посвященных морфологической структуре измененной конъюнктивы. Экзофтальм часто приводит к сухости глазной поверхности вследствие увеличения ширины глазной щели и повышенного испарения водного компонента слезной пленки. В нашей работе были выявлены положительные корреляционные связи степени окрашивания конъюнктивы лиссаминовым зеленым с возрастом, активностью заболевания, данными экзофтальмометрии, лагофтальмом, величиной глазной щели, ретракцией нижнего века (табл. 2).
Корреляцию степени поражения конъюнктивы с величиной слезопродукции (согласно тесту Ширмера I) выявить не удалось. Таким образом, сухость глазной поверхности усугубляла аномальная биомеханика век при ЭОП, в частности снижение частоты мигательных движений, что приводит к значительному увеличению времени экспозиции глазной поверхности и соответственно — скорости испарения прекорнеальной слезной пленки.
Особое место в диагностике ССГ занимает импрессионное цитологическое исследование (проводится с 70-х годов прошлого столетия). Этот метод обладает рядом преимуществ: легкой воспроизводимостью, неинвазивностью, быстротой исполнения и безболезненностью. Импрессионная цитология позволяет исследовать поверхность глаза, при этом осуществляется забор самых поверхностно-расположенных клеток конъюнктивального эпителия, а также десквамированных клеток.
В ходе данного исследования можно обнаружить 3 типа клеток: эпителиальные, воспалительные и бокаловидные. Для ССГ характерны снижение количества бокаловидных клеток и кератинизация эпителия, хотя эти признаки не являются специфичными. Кроме того, могут отмечаться изменения эпителиальных клеток, такие как удлинение и уплощение, изменение соотношения ядро:цитоплазма от 1:1 до 1:8, пикноз ядра или змеевидные структуры (хроматин).
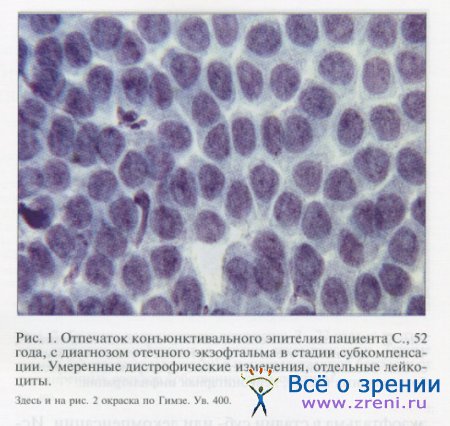
В нашем исследовании после окрашивания поверхности глаза лиссаминовым зеленым импресси-онное цитологическое и гистологическое исследования провели 15 пациентам с диагнозом отечного экзофтальма в стадии суб- или декомпенсации. Исследовали фрагмент конъюнктивы, прокрашенный красителем, в соответствии с предварительно сделанным фотоснимком.
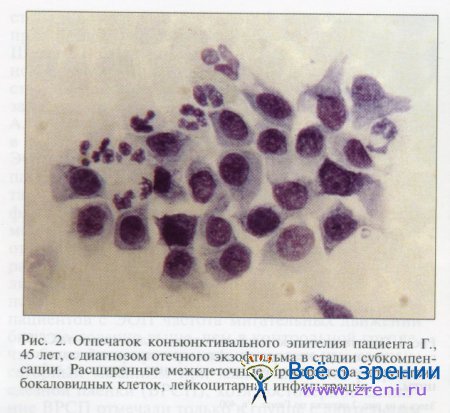
При импрессионном цитологическом исследовании конъюнктивы были выявлены следующие изменения: выраженная дистрофия с клеточным полиморфизмом, уменьшение количества или полное исчезновение бокаловидных клеток, снижение регенераторной способности, повышенная десквамация поверхностного слоя клеток, а также признаки кератинизации эпителия с локальной лейкоцитарной инфильтрацией (рис. 1, 2). Представленные изменения характеризуют структурные изменения конъюнктивы, типичные для ССГ, и не являются специфичными для ЭОП.
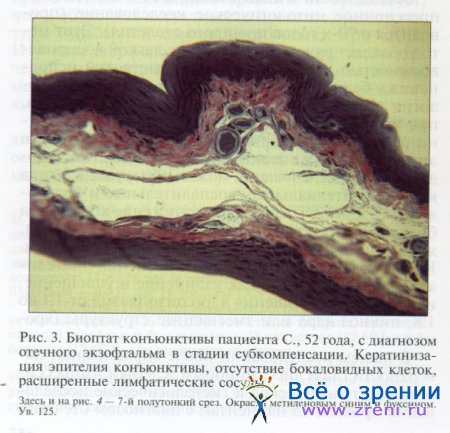
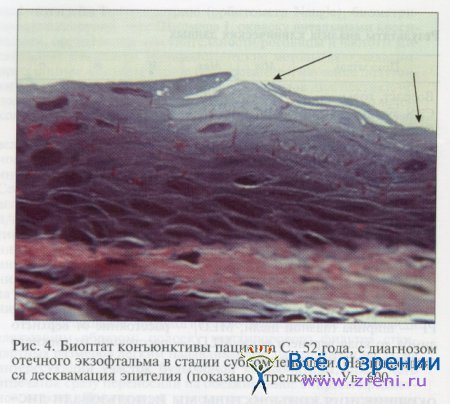
После импрессионного цитологического исследования иссекали участок бульбарной конъюнктивы, имеющей наибольшую интенсивность окрашивания. Морфологический анализ полутонких срезов конъюнктивы позволил выявить изменения бульбарного эпителия, заключавшиеся в неравномерной толщине, десквамации и дистрофических изменениях клеток, таких как вакуолизация цитоплазмы, зерна кератогиалина (рис. 3—5).
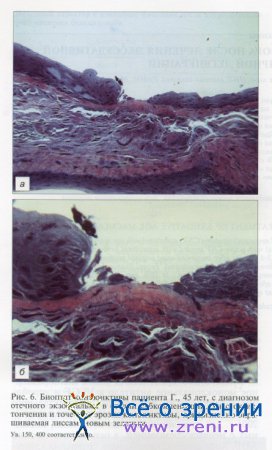
Кроме того, были выявлены точечные эрозии эпителия, которые соответствовали зоне прокрашивания лиссаминовым зеленым (рис. 6).
Описания этого феномена в доступной нам литературе мы не встречали. Мы полагаем, что окраска витальными красителями может свидетельствовать об отсутствии трансмембранного и секреторного муцина, являющегося протектором поверхностных клеток эпителия. Именно дефицит гликопротеинов (клинически выявляемый красителями) может сопровождаться или усугубляться вторичным повреждением не только поверхностного слоя эпителиоцитов.
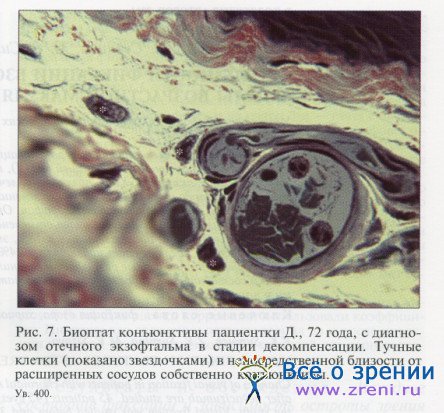
Учитывая аутоиммунную природу ЭОП, можно было бы гипотетически предположить наличие сходных механизмов первичного вовлечения и повреждения конъюнктивы при этом заболевании. Однако убедительных признаков инфильтрации лимфоцитами конъюнктивы у исследованных пациентов при гистологическом исследовании мы не обнаружили. Практически во всех препаратах отсутствовали бокаловидные клетки и отмечено расширение лимфатических сосудов (см. рис. 3). В некоторых случаях в непосредственной близости от кровеносных сосудов конъюнктивы были обнаружены тучные клетки (рис. 7).
↑ Заключение
В 60,9% случаев у пациентов с ЭОП (с отечным экзофтальмом 82,6%, с эндокринной миопатией 17,4%) по результатам окраски витальными красителями были выявлены конъюнктивальные изменения. Согласно полученным данным морфологического исследования, прокрашивание витальными красителями бульбарной конъюнктивы у пациентов с отечным экзофтальмом в стадии суб- и декомпенсации обусловлено точечными эрозиями эпителия и повышенной десквамацией поверхностных клеток. Выявленные изменения не являются специфичными для ЭОП, в частности для отечного экзофтальма.
---
Статья из журнала: Вестник Офтальмологии | Том 128. №2 2011




Комментариев 0