Вторичная глаукома и её клинические формы | Часть 2

Содержание:
Описание
↑ Вторичная закрытоугольная глаукома без зрачкового блока
↑ ПАТОГЕНЕЗ
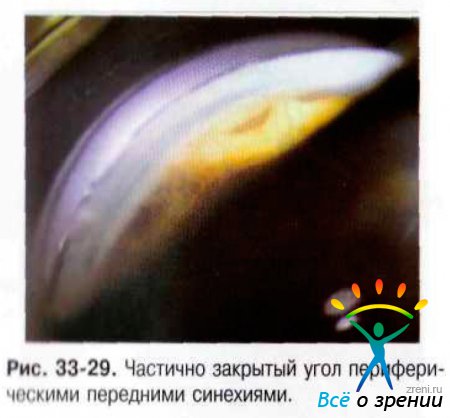
Хронический увеит способствует отложению и последующему сокращению (как бы уменьшению) кусочков воспалённой ткани в радужно-роговичном угле, которые подтягивают периферическую часть радужки к трабекуле, в результате чего возникает обширное и проектирующее синехиальное закрытие (рис. 33-29).
В глазу с изначально узким углом существует больший риск заболевания, чем при открытом угле. При гранулематозном (пролиферативном) воспалении с образованием воспалительных узелков также больше шансов для развития глаукомы, чем при непролиферативном увеите.
↑ ДИАГНОСТИКА
Вторичная закрытоугольная глаукома, не связанная со зрачковым блоком, служит частой причиной повышения ВГД у пациентов с хроническим передним увеитом. Поскольку угол постепенно закрывается, то ВГД нарастает. Однако даже очень высокое ВГД (даже >50 мм рт. ст.) может протекать бессимптомно.
При биомикроскопии можно обнаружить глубокую переднюю камеру.
При гониоскопии обнаруживают передние периферические синехии.
Следует напомнить, что подавление воспалительного процесса при хроническом иридоциклите часто способствует снижению ВГД. Даже у больных глаукомой с ВГД 30-35 мм рт. ст. глаз может перейти в состояние гипотонии при быстром разрешении воспаления, поэтому крайне важно обращать особое внимание на ВГД, когда воспаление купируется.
↑ Пример формулировки диагноза
Вторичная воспалительная открытоугольная глаукома.
↑ ЛЕЧЕНИЕ
Воздержание от проведения какого-либо лечения возможно в случае слабого увеита при опасениях нарушить тонкое равновесие между сниженным оттоком внутриглазной жидкости и уменьшением её выработки из-за блока ресничного тела.
↑ Медикаментозное лечение
Лечение такое же, как и при вторичной закрытоугольной глаукоме, связанной со зрачковым блоком.
↑ Хирургическое лечение
Трабекулотомия может быть эффективной а лечении данного заболевания, в частности в сочетании с антиметаболитами.
Циклодесгруктивные методы применимы, если все другие способы лечения неэффективны.
↑ Показания к консультации других специалистов
Показана консультация специалиста в зависимости от этиологии воспалительного процесса.
↑ Примерные сроки нетрудоспособности
Зависят от этиологии и тяжести процесса.
↑ Дальнейшее ведение
Лечение основного заболевания, диспансерное наблюдение за ВГД и зрительными функциями.
↑ ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Регулярное диспансерное наблюдение, выполнение назначений врача.
↑ ПРОГНОЗ
Для зрения неблагоприятный.
↑ Глаукома при увеите Фукса
Синдром Фукса - идиопатический односторонний хронический непролиферативный передний увеит с бессимптомным началом.
↑ КЛИНИЧЕСКАЯ КАРТИНА
Наиболее частым осложнением этого заболевания бывает катаракта, а более тяжёлым - глаукома. Хотя и не существует эффективного лечения синдрома Фукса, обследование пациента следует проводить каждые 6 мес для исключения глаукомы, которая возникает в 30% случаев. У 50% больных с этим видом глаукомы находят серьёзные осложнения при обследовании. У некоторых больных начало глаукомы провоцируется экстракцией катаракты. В начале процесса подъёмы ВГД носят непостоянный характер. В большинстве случаев эта глаукома по типу открытоугольной. Считают, что она вызвана склерозом трабекулы, облитерацией интратрабекулярных пространств и гиалиновой мембраны внутренней поверхности трабекул.
↑ ДИАГНОСТИКА
↑ Пример формулировки диагноза
Вторичная глаукома при синдроме Фукса.
↑ ЛЕЧЕНИЕ
↑ Медикаментозное лечение
Местное гипотензивное лечение эффективно лишь у трети больных.
↑ Хирургическое лечение
Трабекулоэктомию выполняют, если не помогают другие методы, поскольку её эффективность намного ниже, чем при первичной открытоугольной глаукоме. Кроме того, рекомендуют проведение хирургического вмешательства с использованием антиметаболитов.
↑ Показания к консультации других специалистов
В зависимости от состояния больного.
↑ Примерные сроки нетрудоспособности
Зависят от вида лечения и тяжести состояния.
↑ Дальнейшее ведение
Диспансерное наблюдение, гипотензивное лечение.
↑ ПРОГНОЗ
Для зрения неблагоприятный.
↑ Синдром Познера-Шлоссманна
Синдром Познера-Шлоссманна (глаукоматоциклический криз) характеризуется временными односторонними приступами острой вторичной закрытоугольной глаукомы, связанной с невыраженным передним увеитом.
↑ КЛИНИЧЕСКАЯ КАРТИНА
Предполагают, что причиной повышения ВГД служит острый трабекулит. Это очень редкое заболевание, поражающее людей молодого возраста, 40% из которых выступают носителями комплекса антигенов HLA-Bw54. Мужчины этим заболеванием страдают чаще женщин.
Подъёмы ВГД могут тянуться от нескольких часов до нескольких дней: вокруг источника света из-за отёка роговицы больной видит радужные круги. Очень редко беспокоит боль. Острые приступы носят односторонний характер, однако у 50% пациентов в различном возрасте отмечают двустороннее поражение глаз. Интервалы между приступами варьируют, причём с течением времени они обычно удлиняются, в редких случаях развивается хроническое повышение ВГД, которое ведёт к увеличению экскавации ДЗН и сужению поля зрения.
↑ ДИАГНОСТИКА
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
↑ Биомикроскопия во время острых приступов
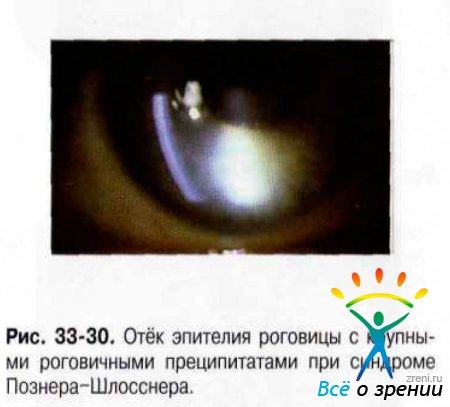
Сосуды конъюнктивы могут быть не изменены или слегка инъецированы. Обычно отмечают отёк эпителия роговицы с несколькими роговичными преципитатами белого цвета в центре (рис. 33-30).
↑ Тонометрия
Характерно очень высокое ВГД (40-80 мм рт. ст.). Во влаге передней камеры может присутствовать небольшое количество клеточных элементов.
↑ Гониоскопия
При гониоскопическом исследований обнаруживают открытый радужно-роговичный угол. До тех пор, пока это не будет установлено, данное заболевание очень легко можно спутать с первичной открытоугольной глаукомой, а отсутствие передних периферических синехий помогает в проведении дифференциального диагноза с другими глаукомами воспалительного характера.
↑ ЛЕЧЕНИЕ
Лечение обострений осуществляют с местным использованием глюкокортикоидов для подавления воспалительного процесса и препаратов, подавляющих выработку внутриглазной жидкости, для снижения ВГД. Кроме того, может быть полезным применение НПВС.
Назначают дексаметазон (0,1% раствор 3-4 раза в день по 1 капле), диклофенак (0.1 % раствор 3-4 раза в день по 1 капле), бринзоламид (1% раствор 3 раза в день по 1 капле).
↑ Факолитическая глаукома
Факолитическая глаукома (lens protein glaucoma) - вторичная открытоугольная глаукома, встречающаяся у людей с перезрелой катарактой.
↑ ПАТОГЕНЕЗ
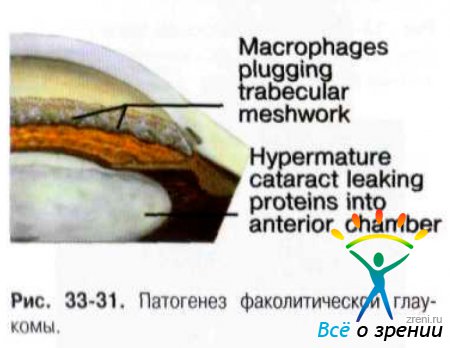
Факолитическая глаукома возникает в результате закупорки трабекулы высокомолекулярными, растворимыми белками хрусталика, которые пропотевают через неповреждённую капсулу во внутриглазную жидкость. Некоторый вклад в образование трабекулярного блока также могут вносить макрофаги, фагоцитируя часть этих белков (рис. 33-31).
Следует отличать факолитическую глаукому от факоанафилактического (факоантигенного) увеита — аутоиммунной реакции на белки хрусталика в связи с повреждением его капсулы.
↑ ДИАГНОСТИКА
Факолитическая глаукома чаще встречается в неразвитых странах, где катаракту диагностируют на поздних стадиях.
↑ Биомикроскопия
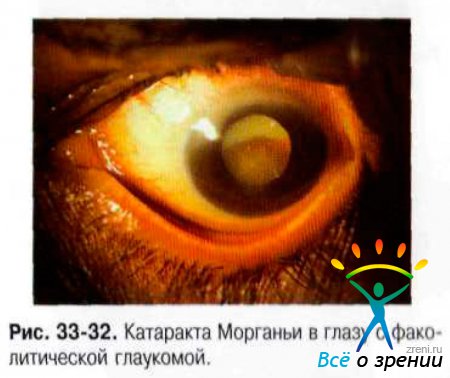
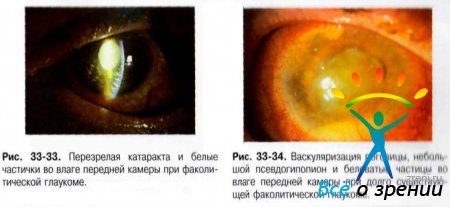
Характерна односторонняя перезрелая катаракта (рис. 33-32). Передняя камера глаза глубокая, а влага передней камеры может содержать беловатые частицы (рис. 33-33). Очень редко, в запущенных случаях эти беловатые частицы могут формировать псевдогипопион (рис. 33-34).
↑ Гониоскопия
При гониоскопическом исследовании отмечают открытый радужно-роговичный угол, а иногда присутствие макрофагов, фагоцитировавших белки хрусталика (рис. 33-35).
↑ Пример формулировки диагноза
Вторичная открытоугольная факолитическая глаукома.
↑ ЛЕЧЕНИЕ
↑ Медикаментозное лечение
Медикаментозное лечение направлено на снижение ВГД в качестве подготовительного этапа предоперационного периода и включает ацетазоламид (0,25 г 2 раза в сутки), 50% глицерол (90 мл внутрь).
↑ Хирургическое лечение
Как только при медикаментозном лечении нормализуется ВГД, катаракту следует удалить. Белковые частицы нужно вымыть из глаза и затем выполнить экстракцию катаракты. Имплантацию искусственного хрусталика в заднюю камеру нужно осуществлять очень осторожно, не повреждая область пояска при передней капсулотомии.
↑ Показания к консультации других специалистов
В рамках подготовки к оперативному лечению.
↑ Примерные сроки нетрудоспособности
Зависят от течения послеоперационного периода.
↑ Дальнейшее ведение
Наблюдение в поликлинике, контроль ВГД.
↑ ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Своевременное лечение катаракты второго глаза.
↑ ПРОГНОЗ
Благоприятный (при условии своевременного оперативного вмешательства).
↑ Факоморфическая глаукома
Факоморфическая глаукома — острая вторичная закрытоугольная глаукома, обусловленная набухающей катарактой. Как и факолитическая глаукома, она более распространена в неразвитых странах.
↑ ДИАГНОСТИКА
В анамнезе, как правило, отмечают постепенное снижение зрения и прогрессирование миопии. При осмотре картина сходна с первичной закрытоугольной глаукомой: мелкая передняя камера и расширенный зрачок.
При исследовании другого глаза отмечают наличие глубокой передней камеры и открытого роговично-радужного угла, исключая тем самым первичную закрытоугольную глаукому.
↑ Пример формулировки диагноза
Вторичная закрытоугольная факоморфическая глаукома.
↑ ЛЕЧЕНИЕ
↑ Медикаментозное лечение
Начальная медикаментозная терапия такая же, как и при остром приступе закрытоугольной глаукомы. Назначают гипотензивную, противовоспалительную терапию.
↑ Хирургическое лечение
Лазерную иридэктомию выполняют сразу после установления нормального ВГД.
После нормализации ВГД показана экстракция катаракты. Экстракцию катаракты следует осуществлять после того, как пройдёт обострение. Несмотря на то, что экстракция катаракты с последующей имплантацией искусственного хрусталика — очень эффективный метод лечения в данном случае, существует риск повреждения задней капсулы и потери СТ. Кроме того, всегда обязательно проведение периферической иридэктомии.
↑ Показания к консультации других специалистов
Консультации показаны для подготовки к хирургическому лечению.
↑ Примерные сроки нетрудоспособности
Зависят от течения послеоперационного периода.
↑ Дальнейшее ведение
Наблюдение в поликлинике, контроль ВГД.
↑ ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Своевременная операция на другом глазу.
↑ ПРОГНОЗ
Благоприятный.
↑ Эритроцитарная глаукома
Эритроцитарная глаукома — повышение ВГД вследствие травматической гифемы, обусловленное закупоркой трабекул эритроцитами.
↑ ПАТОГЕНЕЗ
В некоторых случаях сгусток крови может закупорить зрачок, что считают одним из компонентов закрытоугольной глаукомы. В период от 3 до 5 дней может развиться повторное кровотечение (более тяжёлое, чем первое). Частота повторного кровотечения составляет 5%. При серповидноклеточной анемии характерен повышенный риск развития осложнений после травматической гифемы.
↑ ДИАГНОСТИКА
Основной признак эритроцитарной глаукомы — гифема.
↑ Пример формулировки диагноза
Вторичная эритроцитарная глаукома.
↑ ЛЕЧЕНИЕ
↑ Медикаментозное лечение
При уровне ВГД до 35 мм рт. ст назначают 0,5% раствор тимолола (2 раза в сутки по 1 капле), 1% раствор бринзоламида (2 раза в сутки по 1 капле). При ВГД выше 35 мм рт.ст. можно применять ацетазоламид (по 0,25 г 2 раза в сутки внутрь) в сочетании с однократным приёмом 50% глицерола (60 мл внутрь).
↑ Хирургическое лечение
Хирургическое удаление крови с трабекулотомией или без неё показано в следующих случаях:
- уровень ВГД >50 мм рт. ст. более 2 дней или >35 мм рт. ст. более 7 дней:
- раннее пропитывание роговицы кровью, так как оно может привести к стойким помутнениям в течение нескольких часов;
- тотальная гифема более 5 дней (для предотвращения образования передних периферических синехий, которые приводят к вторичной закрытоугольной глаукоме).
↑ ОСЛОЖНЕНИЯ
Большинство травматических гифем относительно безвредные и кратковременные, однако у некоторых пациентов повышение ВГД на продолжительное время может оказывать повреждающее действие на ДЗН и вызывать пропитывание роговицы кровью. Последнее может возникать очень быстро, что впоследствии требует много времени для очищения роговицы. Для ДЗН опасным в этом случае считают ВГД >50 мм рт. ст. в течение 2 дней.
↑ Показания к консультации других специалистов
Показана консультация гематолога.
↑ Примерные сроки нетрудоспособности
Зависят от быстроты рассасывания гифемы и применения хирургических манипуляций.
↑ Дальнейшее ведение
Динамическое наблюдение, контроль ВГД.
↑ ПРОГНОЗ
Размеры гифемы служат хорошим признаком для прогноза восстановления зрительных функций и риска возможных осложнений.
- При гифеме, занимающей менее половины передней камеры глаза, риск повышения ВГД составляет примерно 4%, риск возникновения осложнений 22%, а остроту зрения по выздоровлению > 0,3 отмечают в 78% случаев.
- При гифеме, занимающей более половины передней камеры глаза, риск повышения ВГД составляет примерно 85%, риск возникновения осложнении и остроту зрения по выздоровлению >0,3 отмечают только в 28% случаев.
↑ Глаукома в результате травматического смещения (рецессии) угла
Данная глаукома возникает в результате повреждения трабекулярной зоны при тупой травме.
↑ ПАТОГЕНЕЗ
Рецессию (смещение) радужно-роговичного угла определяют гониоскопически в виде неравномерной по ширине полоски ресничного тела (рис. 33-35) и признаков повреждения на его передней поверхности (рис 33-36).
Несмотря на то, что в большом проценте случаев при травматической гифеме также отмечают признаки рецессии угла, только у 6-9% больных развивается глаукома спустя 10 лет. В связи с этим считают, что повышение ВГД происходит в результате повреждения трабекулы, а не из-за самой рецептивной непосредственно. Однако в то же время чем больше площадь рецессии, тем выше риск глаукомы. В связи с тем, что глаукома может развиться по истечении нескольких месяцев и даже лет после повреждения, все пациенты после такой травмы подлежат регулярному обследованию.
↑ ДИАГНОСТИКА
Данный диагноз следует иметь в виду, обследуя любого пациента с односторонней хронической глаукомой, так как это заболевание трудно диагностировать если не установить в анамнезе наличия травмы глаза и определённых причин перенесённого повреждения.
При биомикроскопии передняя камера может быть несколько глубже, чем в другом глазу. Зрачок может быть шире, чем в другом глазу, вследствие посттравматического мидриаза. Возможны небольшие надрывы, разрывы без признаков повреждения зрачковой каймы.
При гониоскопии можно обнаружить неравномерный, травмированный и спавшийся радужно-роговичный угол с отложением пигмента в области смещения. При очень давней травме в местах повреждения дефекты могут быть закрыты соединительной тканью. При беглом осмотре гиперпигментация в радужно-роговичном углу может быть ошибочно принята за пигментную глаукому, в частности, если на эндотелии роговицы также есть отложение пигмента. Очень важно сравнить радужно-роговичные углы обоих глаз, а также разные участки радужно-роговичного угла одного глаза.
↑ Пример формулировки диагноза
Вторичная посттравматическая глаукома.
↑ ЛЕЧЕНИЕ
↑ Медикаментозное лечение
Такое же, как и при других видах вторичной открытоугольной глаукомы, однако оно часто бывает безуспешным так же. как и лазерная трабекулопластика.
↑ Хирургическое лечение
Трабекулоэктомию с добавлением антиметаболитной терапии считают наиболее эффективным методом.
Операции аллодренирования проводят в случае неэффективности трабекулопластики.
↑ Показания к консультации других специалистов
При подготовке к хирургическому вмешательству.
↑ Примерные сроки нетрудоспособности
Индивидуально.
↑ Дальнейшее ведение
Диспансерное наблюдение. Контроль ВГД.
↑ ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Необходимость диспансерного наблюдения.
↑ ПРОГНОЗ
Относительно благоприятный.
↑ Глаукома в результате нарушения опока разрушенными эритроцитами
При глаукоме, вызванной разрушенными эритроцитами, трабекулярные пространства закупориваются разрушенными эритроцитами, которые проходят через СТ в переднюю камеру.
↑ ПАТОГЕНЕЗ
В течение 2 нед нахождения в СТ эритроциты теряют гемоглобин и превращаются в неполноценные, разрушенные клетки, которые проходят через дефекты в СТ в переднюю камеру. В результате потери своей обычной эластичности эти клетки застревают в порах трабекулы и блокируют отток внутриглазной жидкости. Этот вид глаукомы встречается в следующих случаях.
- При экстракции катаракты, осложнённой кровоизлиянием в СТ и гифемой. В этом случае эритроциты из передней камеры уходят, а те, что попали в СТ, превращаются в неполноценные клетки и впоследствии проходят в переднюю камеру глаза. Это наиболее часто встречающийся тип.
- Эти неполноценные эритроциты проходят переднюю камеру вслед за экстракцией катаракты при уже существующем кровоизлиянии в СТ.
↑ ДИАГНОСТИКА
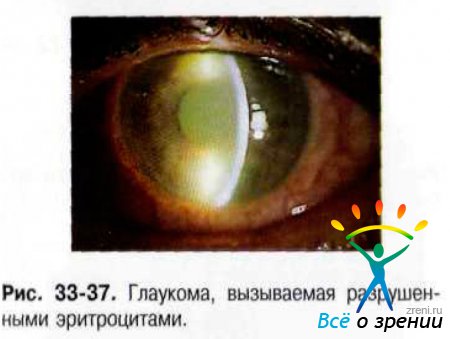
При биомикроскопии эти неполноценные клетки выглядят как частички красновато-коричневого или защитного (с зелёным оттенком) цвета (рис. 33-37).
Их нельзя путать с белыми клетками (лейкоцитами), так как это может привести к ошибочному решению использования антибиотиков и местных глюкокортикоидов.
↑ Дифференциальная диагностика
Необходимо отличать от посттравматической глаукомы.
↑ ЛЕЧЕНИЕ
Медикаментозное лечение
См. выше.
↑ Хирургическое лечение
При неэффективности медикаментозной терапии промывают переднюю камеру глаза для удаления этих клеток.
Заднюю витрэктомию совместно с промыванием выполняют лишь в исключительных случаях.
↑ Радужно-роговичный эндотелиальный синдром
Радужно-роговичный эндотелиальный синдром состоит из трёх очень редких и часто перекрывающих друг друга состояний: прогрессирующая атрофия радужки:
- невусы радужки Когана-Риза;
- синдром Чандлера.
↑ ЭПИДЕМИОЛОГИЯ
РЭС, как правило, страдают молодые и среднего возраста женщины.
↑ ПАТОГЕНЕЗ
Обычные составляющие радужно-роговичного синдрома - изменённый эндотелиальный слой роговицы, который приобретает способность к миграции по передней камере на поверхность радужки. Радужно-роговичный эндотелиальный синдром может приводить к глаукоме и/или поражению роговицы. Глаукома обусловлена образованием гониосинехий и закрытием угла в результате разрастаний патологически изменённых тканей. Для описания этого процесса был предложен термин "пролиферативная эндотелиопатия". С помощью полимеразной цепной реакции было установлено, что в основном числе случаев данного заболевания и клетках роговицы присутствует ДНК вируса простого герпеса. То есть существует предположение, что это заболевание имеет вирусную природу.
↑ ДИАГНОСТИКА
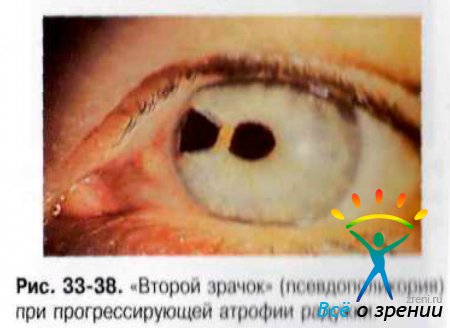
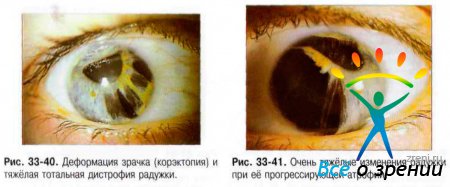
При биомикроскопии отмечают деформацию зрачка (corectopia). Характерная псевдополикория - наличие «второго зрачка» (см. рис. 33-38) при изначально нормальной радужке, а также атрофия радужки различной степени тяжести (рис. 33-39, 33-40, 33-41).
Эндотелий роговицы напоминает "чеканную серебряную монету" (рис. 33-42) подобно синдрому Фукса. В более тяжёлых случаях в результате разрушения индотелия возникает отёк роговицы.
При гониоскопии видны широкие периферические передние синехии, которые часто тянутся до переднего пограничного кольца Швальбе (рис. 33-43).
Глаукома при этом синдроме возникает примерно в 50% случаев.
В классической форме три синдрома, включённые в радужно-роговичный эндотелиальный синдром, легко различимы. Однако в результате того, что они часто могут накладываться друг на друга, диагностика может быть трудна. Иногда во время наблюдения один синдром может переходить в другой. В целом диагностика зависит непосредственно от изменений радужки.
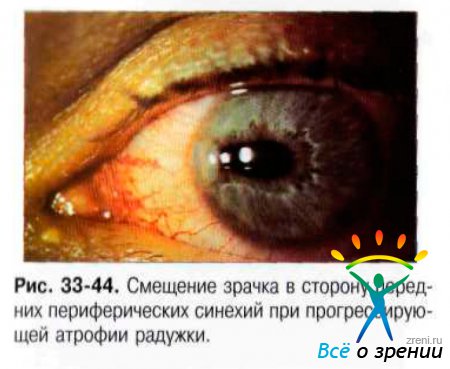
Прогрессирующая атрофия радужки характеризуется тяжёлыми изменениями к строме, формированием отверстий, смещением зрачка в сторону образования синехий (рис. 33-44). В местах радужки между участками атрофии строма не изменена.
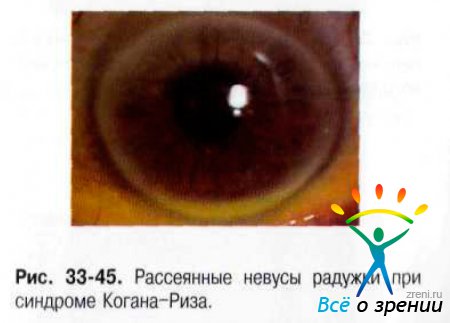
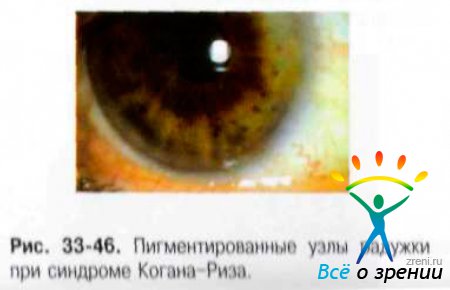
Невус радужки (Когана-Риза) — синдром, характеризующийся образованием множества невусов, покрывающих переднюю поверхность радужки (рис. 33-45) или пигментированных узлов на ножке (рис. 33-46).
Рисунок интактной радужки становится грязно-матовый. Атрофия радужки отсутствует у 50% больных, в остальных случаях она различна (обычно от слабо выраженной до средней степени). Деформация зрачка в некоторых случаях может быть очень выраженной. При диагностике важно отличать диффузную меланому радужки от невусов.
Синдром Чандлера характеризуется тяжёлыми изменениями роговицы (рис. 33-47) и часто проявляется снижением зрения и видением радужных кругов вокруг источника света в результате отёка роговицы.
Атрофия стромы отсутствует в 60% случаев, в остальных случаях она может быть разной степени тяжести; смещение зрачка может быть как небольшим, так и средневыраженным. Глаукома в последних двух синдромах может быть не очень тяжёлой, а ВГД при обследовании нормальным.
↑ Пример формулировки диагноза
Вторичная глаукома при прогрессирующей атрофии радужки.
↑ ЛЕЧЕНИЕ
↑ Медикаментозное лечение
В большинстве случаев неэффективно.
↑ Хирургическое лечение
Трабекулотомия даже в сочетании с антиметаболитной терапией зачастую не бывает успешной из-за несостоятельности фильтрационной подушки. Во многих случаях используют искусственные шунты.
↑ Примерные сроки нетрудоспособности
В зависимости от проведения хирургического лечения.
↑ Дальнейшее ведение
Динамическое наблюдение.
↑ ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Регулярная диспансеризация и строгое выполнение врачебных назначений.
↑ ПРОГНОЗ
Неблагоприятный.
---
Статья из книги: Офтальмология. Национальное руководство | Аветисов С.Э.








Комментариев 0