Аномалии развития и воспаление слезных органов

Содержание:
Описание
↑ АНОМАЛИИ РАЗВИТИЯ СЛЕЗНОЙ ЖЕЛЕЗЫ
Аномалии развития слезной железы сравнительно редки и однотипны. К ним относятся отсутствие или недостаточное развитие; гипофункция и алакримия; опущение (птоз); гипертрофия с гиперфункцией.
В случае отсутствия или недостаточного развития слезной железы глаз становится уязвимым для множества внешних воздействий, влекущих за собой грубые и подчас необратимые изменения в переднем отделе глазного яблока — ксероз и потерю зрения.
Лечение аномалий состоит в проведении реконструктивных операций, заключающихся в пересадке в наружный отдел конъюнктивального мешка околоушного протока (ductus parotideus, стенонов проток) околоушной железы, так как секрет слезных и слюнных желез имеет примерно одинаковый физико-химический состав. Такая реконструкция обеспечивает сравнительно удовлетворительное состояние глаза.
При гиперсекреции слезной железы, вызывающей постоянное и мучительное слезоточение, проводят мероприятия, направленные на уменьшение продукции слезы; назначают склерозирующую терапию (электрокоагуляция, инъекции спирта, хининуретана, кипящего новокаина и др.), удаление вековой (pars palpebralis), а иногда и орбитальной (pars orbitalis) части железы или субконъюнктивальную перевязку ее выводных протоков.
При птозе слезной железы показано ее поднятие и подшивание к надкостнице.
↑ ВОСПАЛЕНИЕ СЛЕЗНОЙ ЖЕЛЕЗЫ
Дакриоаденит (dacryoadenitis) может иметь как острое, так и хроническое течение. Острый дакриоаденит возникает преимущественно вследствие эндогенного инфицирования (корь, скарлатина, паротит, брюшной тиф, ревматизм, ангина, грипп и др.). Процесс чаще односторонний, однако встречается и двустороннее поражение слезных желез, в особенности при паротите, пневмонии или тифе. Двустороннее заболевание чаще развивается также во время эпидемических вспышек детских инфекций. Дакриоаденит характеризуется отеком, покраснением и болезненностью слезной железы. Появляется головная боль, чувство разбитости, потеря сна и аппетита, повышается температура тела.
Веко приобретает характерную S-образную форму (рис. 77). В течение 2—3 дней с начала заболевания происходит дальнейшее увеличение как вековой, так и орбитальной частей слезной железы, что ведет к увеличению отечности и гиперемии века, хемозу, а также к смещению глаза книзу и кнутри. Появляется диплопия. Пальпация области железы очень болезненная. Выворот века и осмотр возможны только под наркозом.
При таком исследовании определяется гиперемированная, инфильтрированная, отечная, плотная и увеличенная вековая часть железы. В воспалительный процесс могут вовлекаться региональные (предушные) лимфатические узлы и тогда отечность распространяется на всю височную половину лица, глазная щель полностью закрывается, отмечается обильное слезоточение. Бурное течение болезни на фоне ослабленной сопротивляемости организма после перенесенной инфекции ведет к абсцессу или к еще более тяжелому осложнению, флегмоне, которая захватывает и ретробульбарное пространство. Однако чаще болезнь течет доброкачественно и инфильтрат в течение 10— 15 дней подвергается обратному развитию.
↑ АНОМАЛИИ РАЗВИТИЯ СЛЕЗНЫХ ПУТЕЙ
Данная патология является результатом недоразвития или задержки обратного развития определенных морфологических структур слезных путей в антенатальном периоде. Аномалии также могут возникать вследствие атонии нижнего века у взрослых. Может наблюдаться патология любого отдела слезных путей. Основными симптомами нарушения являются слезотечение и слезостояние. Эти признаки обнаруживаются в первые недели, но чаще со 2-го месяца жизни ребенка при спокойном его поведении (без плача). Чтобы выявить причину и локализацию патологии, необходимо последовательно осмотреть каждый отдел слезных путей.
Уже при обычном осмотре метут быть выявлены такие изменения, как заворот или выворот век с выворотом слезных точек (эверсия), отсутствие или резкое сужение их, а также врожденная дислокация. При наличии слезных точек и правильном их положении необходима проверка функциональных способностей этих точек, а вместе с тем и определение проходимости слезных канальцев, слезного мешка и носослезного протока.
Проходимость слезных путей проверяют путем закапывания в конъюнктивальный мешок 1—2 капель 3 % раствора колларгола или протаргола, а при их отсутствии — метиленового синего или флюоресценна (проба Веста). В полость носа под нижнюю носовую раковину вводят ватный или марлевый тампон. Первую часть пробы — канальцевую, оценивают по времени исчезновения красящего вещества из конъюнктивального мешка и считают положительной, если на это затрачивается не более 5 мин. Более длительная или полная задержка красителя свидетельствует о нарушении функции слезных канальцев.
Вторую часть пробы оценивают по появлению красителя на тампоне в полости носа. Если окрашивание тампона произошло в течение 10мин от момента инсталляции красителя, то результат считают положительным. Отклонения в пробе Веста на первом или втором этапе указывают на изменения в том или ином отделе слезного аппарата.
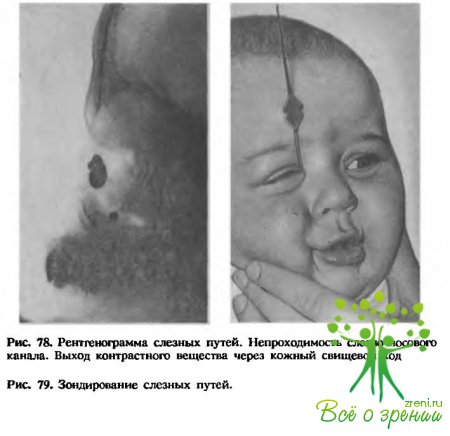
Для более точной характеристики дефекта осуществляют рентгенографию слезных путей с контрастным веществом (йодолипол): вводят 0,2—0,3мл йодолипола (рис. 78) через слезные точки при помощи шприца со специальной тупоконечной иглой.
Пассивную проходимость носослезных протоков проверяют путем зондирования (рис. 79) коническим или боуменовским зондом под местной инсталляционной дикаиновой анестезией, а также с помощью их промывания любой антисептической жидкостью через верхнюю или нижнюю слезную точку.
Лечение аномалии слезных путей у детей и взрослых состоит в осуществлении пластических операций, которые нередко делают повторно, что, однако, не всегда приводит к вполне благоприятным результатам.
↑ ВОСПАЛЕНИЕ СЛЕЗНЫХ ПУТЕЙ
Дакриоцистит новорожденных (dacryocystitis neonatoium) является пограничным состоянием между аномалией развития и приобретенной патологией. Он возникает преимущественно в результате задержки открытия костной части носослезного протока к моменту рождения или в первые недели жизни ребенка. Обусловлен чаще всего наличием в носослезном протоке так называемой желатинозной пробки, или пленки, которая обычно рассасывается еще до рождения ребенка или в первые дни либо недели его жизни. Второй по частоте причиной дакриоцистита новорожденных является патология слезного мешка (сужение, агрезии, дивертикулы в нем и др.), третьей — отсутствие костного канала, а далее следуют как бы вторичные причины, т. е. патология носа и окружающих тканей вследствие воспаления или травмы.
В зависимости от сроков и причин появления дакриоциститы целесообразно подразделять на первичные и вторичные:
- Первыми признаками заболевания являются слизистое или слизисто-гнойное отделяемое в конъюнктивальном мешке одного или обоих глаз, слезостояние и слезоточение (редко) в сочетании с небольшой гиперемией конъюнктивы. Этот процесс часто путают с конъюнктивитом. Отличительным признаком дакриоцистита является выделение слизисто-гнойного содержимого через слезные точки при надавливании на область слезного мешка.
Иногда после длительного предшествующего лечения дезинфицирующими растворами этот симптом может отсутствовать. В этом случае диагноз устанавливают на основании пробы Веста, диагностического промывания, зондирования.
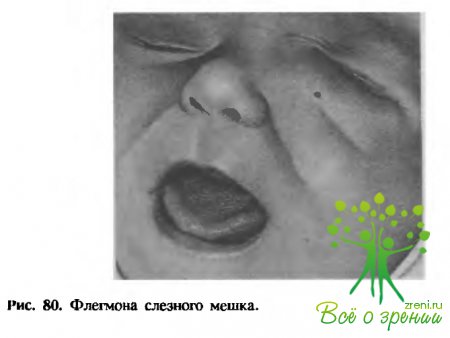
Флегмона слезного мешка может быть тяжелым осложнением нераспознанного дакриоцистита. При этом быстро нарастают гиперемия, отек, боль в области слезного мешка (рис. 80); процесс сопровождается резким повышением температуры тела. В исходе заболевания могут образоваться свищи слезного мешка, которые нередко требуют хирургического вмешательства.
В целях предупреждения рубцевания показано также введение в слезный мешок растворов лидазы (гиалуронидазы), ронидазы, лидокаина. Без зондирования лечение бывает эффективным только в 10—15 % случаев. Следовательно, зондирование следует проводить как можно раньше, пока дакриоцистит не осложнился флегмоной. Иногда эту манипуляцию повторяют многократно. Зондирование эффективно в 95 %, однако при грубой врожденной патологии слезного мешка и носослезного протока оно не дает никаких результатов.
Запоздалая диагностика и лечение ведут к тому, что детям старшего возраста требуется уже не зондирование, а такое сложное оперативное вмешательство, как дакриоцисториностомия (наложение соустья между слезным мешком и полостью носа). Даже у детей второго года жизни лечение дакриоцистита следует начинать с зондирования.
- Вторичный дакриоцистит возникает чаще у подростков и взрослых как вследствие недостаточно правильного лечения дакриоцистита новорожденных (первичного), так и в результате тех же причин, которые вызывают каналикулит. Кроме того, немаловажное, а подчас и решающее значение и появлении дакриоцистита имеют аномалии или повреждения костей носа и воспалительные процессы в полости носа, ведущие к плотному закрытию костной части носослезного протока.
В результате затруднения или невозможности оттока в нос слезной жидкости, в которой всегда имеется патогенная флора (стрепто-, стафило-, пневмококки и др.), в слезном мешке создаются благоприятные условия для развития вялотекущего воспалительного процесса. Характерным признаком вторичного дакриоцистита является выраженное слезостояние и слезотечение. При надавливании на область слезного мешка из слезных точек обильно выделяется слизистое или слизисто-гнойное содержимое. Канальцевая проба чаще положительная, а слезно-носовая, — как правило, отрицательная. В таких случаях при зондировании зонд проходит только до костной части носослезного протока, а при промывании слезных путей жидкость часто в нос не проходит и выделяется вместе с содержимым слезного мешка через свободную от иглы слезную точку.
Эти капли способствуют уменьшению слезоотделения, они слегка «подсушивают» глаза. Дальнейшее лечение вторичного дакриоцистита только хирургическое. Оно должно быть строго обосновано исследованиями офтальмолога, отоларинголога и рентгенолога. Сущность операции дакриоцисториностомии состоит в наложении соустья между слезным мешком и полостью носа. Манипуляцию проводят через кожный разрез в области слезного мешка или эндоназально. Прогноз чаще благоприятный, но возможны рецидивы заболевания.
Статья из книги: Офтальмология | Ковалевский Е.И..




Комментариев 0