Увеиты | РАЦИОНАЛЬНАЯ ФАРМАКОТЕРАПИЯ В ОФТАЛЬМОЛОГИИ (Часть 1)

Описание
Увеит был известен еще в древности, хотя осмотр глазного дна стал возможен только во второй половине XIX столетия. Свое название заболевание получило благодаря тому, что внутриглазное воспаление наиболее часто локализуется в сосудистой оболочке. В настоящее время известно, что процесс может начинаться и в других оболочках глаза, однако термин стал настолько общепринятым, что используется для обозначения различных типов внутриглазного воспаления.Общая классификация увеитов:
? передний увеит:
— ирит;
— передний циклит;
— иридоциклит;
? интермедиарный увеит:
— парс планит;
— периферический увеит;
— задний циклит;
— гиалит;
? задний увеит:
— хориоидит (фокусный, многофокусный, диссеминированный);
— ретинит (фокусный, многофокусный, диссеминированный);
— хориоретинит (фокусный, многофокусный, диссеминированный);
? генерализованный увеит (панувеит).
Причиной возникновения эндогенных увеитов могут быть инфекции, системные заболевания, токсические агенты, аллергические, инфекционно-аллергические реакции и др. Среди инфекционных факторов выделяют бактериальные, вирусные, грибковые, паразитарные, риккетсиозные и пр.
Патогенетические аспекты развития увеита
В настоящее время известно, что любая воспалительная реакция, независимо от локализации, опосредуется иммунной системой. С открытием процессов иммунного реагирования стали понятны механизмы развития различных воспалительных процессов в глазу, и появилась возможность эффективного лечения.
В течение целого ряда лет глаз считали особым в иммунологическом отношении органом в силу толерантности иммунной системы к ее антигенам. Последнее объясняется отсутствием нормального лимфатического дренажа в глазу, что предполагает изменение иммунного ответа в виде нарушения развития клеточно-опосредованных иммунных реакций при сохранении гуморального ответа.
Медленное выведение антигена через дренажную систему УПК непосредственно в вены приводит к активации Т-супрессорных клеток, в результате чего не развиваются клеточно-опосредованные реакции замедленного типа несмотря на образование специфических супрессорных клеток. Эти особенности играют определенную роль в развитии аутоиммунного ответа, а также при инфекционном поражении глаза.
На развитие воспалительного процесса влияет строение оболочек глаза и их кровоснабжение. Благодаря целому ряду факторов глаз защищен от возникновения инфекционного увеита. К ним относятся анатомические особенности (наличие век), ток слезной жидкости, наличие лизоцима и лактоферина в периокулярной пленке, образуемой слезной жидкостью, наличие интактного эпителия конъюнктивы и роговицы, присутствие фагоцитирующих клеток в пленке, создаваемой слезной жидкостью.
Влага передней камеры, стекловидное тело, увеальная оболочка свободны от микробов вследствие наличия циркулирующих фагоцитарных клеток, компонентов комплемента, интерферонов, а также плотной связи эндотелия сосудов сетчатки и пигментного эпителия (гематоофтальмический барьер). При воспалении проницаемость этого барьера повышается, что влечет за собой нарушение функций сетчатки.
Кровоснабжение сосудистой оболочки глаза отличается от такового в других органах и тканях; его можно сравнить с кровоснабжением почечных клубочков.
Вследствие богатого кровоснабжения сосудистая оболочка особенно чувствительна к гематогенно распространяющейся инфекции, в частности грибковой (поэтому последняя проявляется, как правило, в виде хориоидита). В ней содержится большое количество иммуноактивных клеток, и в некоторых случаях она функционирует подобно лимфатическому узлу.
Благодаря высокой концентрации иммунных факторов, высвобождающихся из тучных клеток, обеспечивается циркуляция Т- лимфоцитов.
Сетчатка представляет собой наружно расположенную мозговую ткань, поэтому она особенно чувствительна к нейротропным микроорганизмам, в частности токсоплазме, герпетическим вирусам.
Иммунная система предотвращает возникновение инфекционных увеитов, однако ее компоненты могут играть существенную роль в развитии воспаления. Клетки памяти, представленные В- и Т-лимфоцитами, в течение длительного времени могут сохраняться в стекловидном теле, радужной оболочке, цилиарном теле и сосудистой оболочке и участвовать в развитии рецидивов внутриглазного воспаления.
К основным патогенетическим звеньям данного процесса относятся:
- повторный контакт с возбудителем, вызвавшим в прошлом иммунную реакцию, с возникновением повторного иммунного ответа;
- неспецифическая активация внутриглазных В-лимфоцитов в результате стимуляции иммунной системы извне;
- аутоиммунная внутриглазная воспалительная реакция вследствие молекулярной мимикрии (Chlamidia, Ier- sinia, Klebsiella).
Некоторые клетки глаза (пигментные эпителиоциты сетчатки, мюллеровские клетки и эндотелиоциты сосудов) имеют функциональную схожесть с клетками иммунной системы и могут нести маркеры, позволяющие им участвовать в иммунных реакциях. Известно, что способность к иммунному ответу на специфическое воздействие генетически детерминирована, поэтому реакция на одно и то же воздействие индивидуальна.
Главная система гистосовместимости и контролируемые ею антигены (Iа) служат ключевыми факторами в иммунологическом распознавании и взаимодействии клеток в процессе иммунного ответа.
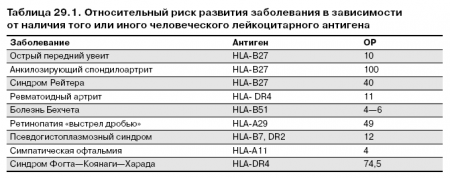
Наибольший теоретический и практический интерес для клиницистов представляют данные о связи некоторых заболеваний с наличием в генотипе того или иного человеческого лейкоцитарного антигена (HLA). Особенно это относится к заболеваниям с неизвестной этиологией, с тенденцией к хроническому течению и развитию иммунологических нарушений. Сила такой связи определяется величиной относительного риска (ОР).
Данный показатель отражает вероятность развития заболевания при наличии определенного HLA по сравнению с его отсутствием. ОР для некоторых заболеваний при наличии того или иного гена возрастает в 1,7— 90 раз (табл. 29.1).
Механизм развития воспалительного процесса в глазу изучен неполностью, однако очевидно, что он различен при переднем и заднем увеитах.
Передний увеит нередко связан с наличием HLA-B27. У многих больных с заболеваниями, связанными с HLA-B27, в кишечнике выявляются некоторые грамотрицательные бактерии. В экспериментальных исследованиях показано, что компоненты клеточной стенки грамотрицательных бактерий (в частности, эндотоксин) обусловливают развитие переднего увеита.
Ранее предполагалось, что воспаление в глазу протекает преимущественно по третьему типу реагирования, т.е. с образованием иммунных комплексов. Однако результаты недавних исследований свидетельствуют, что при заднем или интермедиарном увеитах они не имеют решающего значения. Воспалительный процесс при этих увеитах опосредуется Т-лимфоцитами; при этом, главным образом, нарушается функция неспецифических супрессорных клеток.
Однако иммунные комплексы все же могут играть определенную роль при воспалительных процессах в глазу. Отмечено, что наличие иммунных комплексов улучшает прогноз заболевания. Это объясняется тем, что иммунный комплекс состоит из двух антител: идиотипического, оказывающего повреждающее действие, и антиидиотипического, нейтрализующего влияние первого.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Подобное строение обусловливает защитное действие комплекса. Помимо этого антиидиотипические антитела активируют супрессорные клетки. При поликлональной стимуляции некоторые идиотипические антитела могут восприниматься как чужеродные; их наличие приводит к образованию антиидиотипических антител.
В качестве примера заболевания, развитие которого, по-видимому, опосредуется антителами, можно привести ретинопатию, связанную со злокачественными опухолями. У таких больных образуются антитела, которые перекрестно реагируют с клетками опухоли и элементами сетчатки. Воздействие этих антител на сетчатку может приводить к возникновению поражения, сходного с увеитом или васкулитом сетчатки.
Немаловажная роль в возникновении воспалительных процессов в глазу принадлежит аутоиммунным реакциям. Под аутоиммунитетом понимается иммунный ответ, направленный против организма хозяина. В норме незначительные количества аутоантигенов циркулируют в организме, не вызывая нарушений из-за существующей толерантности к ним Т-эффекторных клеток.
При нарушении данного механизма возникает заболевание. Возможен также другой механизм развития аутоиммунных реакций, основанный на молекулярной мимикрии, когда инфекционный возбудитель имеет одинаковые антигенные детерминанты с клетками тканей хозяина. В таком случае иммунный ответ против возбудителя будет направлен и против тканей организма хозяина. Неспецифическая поли- клональная активация иммунной системы вирусами или другими иммуностимулирующими факторами (например, компонентами клеточной стенки грамотрицательных бактерий) также может приводить к развитию подобных реакций.
Кроме того, антигены главной системы гистосовместимости образуют комплексы с вирусными антигенами, и именно эти комплексы распознаются Т-лимфоцитами как чужеродные. Накапливающиеся цитотоксические лимфоциты разрушают пораженные вирусом клетки. Ликвидация вирусной инфекции идет путем иммунологически опосредованной деструкции клеток. Поэтому восприимчивость к данному вирусу и иммунный ответ на его воздействие зависят от сродства антигенов гистосовместимости к возбудителю. У различных лиц набор этих антигенов индивидуален, что обусловливает неодинаковую чувствительность к вирусным агентам.
При увеитах возможен местный гуморальный и клеточно-опосредованный иммунный ответ, так как в интерстициальной ткани увеального тракта обнаруживаются макрофаги, лимфоциты и плазматические клетки.
Важное значение в развитии воспалительного процесса в глазу имеют аутоиммунные реакции, направленные на ткани глаза. Наиболее часто к развитию увеита приводит воздействие S-антигена сетчатки. В исследованиях на животных показано, что введение незначительного его количества с адъювантом в удаленные от глаза части тела приводит к развитию воспаления в глазу.
Аналогичным действием обладает интерфоторецепторный ретиноид-связывающий протеин. Кроме того, увеитогенное действие могут оказывать родопсин, трансдуцин и т.д.
Наиболее полно изучены реакции, обусловленные S-антигеном и интерфоторецепторным ретиноид-связывающим протеином. Клиническая картина экспериментальных увеитов, возникающих после их введения, аналогична, однако в последнем случае отмечается менее выраженная экссудативная реакция стекловидного тела и чаще наблюдается хроническое течение.
Важная роль в развитии иммунных реакций, вызываемых этими антигенами, отводится Т-лимфоцитам. В исследованиях (как in vitro, так и у людей) показано, что в начальной фазе аутоиммунного увеита, вызванного S-антигеном, в глазу появляются Т-хелперы, позднее преобладают Т-супрессоры и цитотоксические лимфоциты. Выраженная экспрессия Ia-антигена на резидуальных клетках в глазу при аутоиммунном увеите (как in vitro, так и у людей) подтверждает предположение о роли местных иммунных реакций.
Следует подчеркнуть, что не всегда воспаление инициируется одними только увеитогенными антигенами, но их высвобождение при развитии инфекционного поражения увеличивается, способствуя тем самым усилению аутоиммунного ответа. Следовательно, аутоиммунный увеит может развиваться вследствие различных причин.
Другой вариант увеита развивается при введении липополисахарида (LPS, эндотоксин), представляющего собой компонент клеточной стенки грамотрицательных бактерий, в удаленную от глаза часть тела. В данном случае возникает воспаление переднего отрезка глаза с инфильтрацией полиморфонуклеарными клетками. Считается, что этот тип воспалительных реакций характерен для увеита, ассоциированного с HLA-B27, увеитов при анкилозирующем спондилоартрите и синдроме Рейтера.
Таким образом, в развитии увеита задействованы различные механизмы. Их понимание способствует установлению правильного диагноза и выбору оптимального лечения.
Клиническая картина увеита
Увеит может начинаться остро или незаметно для больного. Острое начало характерно для переднего (за исключением ювенильного артрита у девочек) и большинства форм заднего увеита, постепенное — для периферического увеита, идиопатического ангиита сетчатки и переднего увеита при ювенильном артрите у девочек (данные формы нередко сопровождаются возникновением осложнений).
При инфекционных заболеваниях поражение, как правило, одностороннее, при системных — двустороннее. В последнем случае картина воспаления не всегда бывает симметричной вследствие наличия временного интервала между поражением обоих глаз.
Существуют нозологические формы увеитов с определенным типом течения. Для интермедиарного увеита, идиопатического ангиита сетчатки и переднего увеита у девочек с ювенильным артритом характерно вялое течение, для увеита на фоне болезни Бехчета — частое рецидивирование. При болезни Бехтерева, ревматоидном артрите, саркоидозе частота рецидивирования колеблется в широких пределах.
Определение типа воспалительной реакции (гранулематозный или негранулематозный) имеет важное значение для дифференциальной диагностики увеитов. Так, например, для гранулематоза Вегенера и саркоидоза характерно гранулематозное воспаление, а для болезни Бехчета, идиопатического переднего увеита, переднего увеита, ассоциированного с НLА-B27, — негранулематозное.
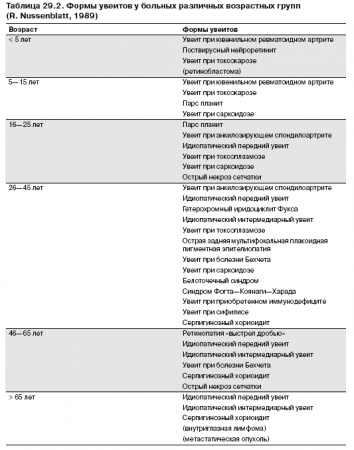
Вероятность развития той или иной формы увеита зависит от возраста (табл. 29.2).
Следует помнить, что существуют заболевания, преимущественно встречающиеся у мужчин (болезнь Бехчета, передний увеит, ассоциированный с НLА-B27, передний увеит при анкилозирующем спондилоартрите ) или женщин (ретинопатия «выстрел дробью», множественный мимолетный белоточечный синдром, мультифокальный хориоидит и панувеит).
К основным жалобам при увеите относятся боль, появление плавающих помутнений и снижение остроты зрения.
Боль возникает вследствие раздражения нервов в передней части увеального тракта (при воспалении переднего отрезка глаза) и, как правило, свидетельствует об активности заболевания. При хроническом процессе, а также при изолированном воспалении заднего отрезка глаза боль обычно отсутствует.
Появление плавающих помутнений перед глазом связано с реакцией стекловидного тела на активное воспаление в оболочках глаза или с развитием осложнений (частичный или полный фиброз стекловидного тела).
Зрительные функции снижаются вследствие активных воспалительных изменений в сетчатке, зрительном нерве или стекловидном теле (центральный хориоретинит, диффузный или кистовидный отек сетчатки, неврит, нейроувеит, витриит) или развития осложнений (кистовидная дистрофия сетчатки, вторичная хориоретинальная дистрофия, атрофия зрительного нерва, отслойка сетчатки, помутнение роговицы, осложненная катаракта, фиброз стекловидного тела).
К симптомам воспаления относятся перикорнеальная реакция (при остром переднем увеите или генерализованном увеите), преципитаты роговицы (скопление воспалительных клеток на задней поверхности роговицы и в трабекулярной зоне угла передней камеры). Наличие последних служит показателем активности воспаления.
Вид и расположение преципитатов служит важным дифференциально- диагностическим признаком. Обычно преципитаты находятся в нижней половине роговицы и образуют треугольник с основанием книзу. Для синдрома Фукса характерно наличие полупрозрачных пре-ципитатов, расположенных на всей задней поверхности роговицы.
Преципитаты бывают гранулематозными и негранулематозными. Гранулематозные преципитаты, как правило, отмечаются при хроническом воспалении и состоят из макрофагов, а негранулематозные — при остром и состоят из нейтрофилов и лимфоцитов.
Первыми на месте воспаления появляются нейтрофилы, по мере прогрессирования воспаления определяются трансформированные макрофаги (эпителиоидные клетки) и лимфоциты. Следует обратить внимание на то, что при саркоидозе в остром периоде заболевания могут выявляться мелкие негранулематозные преципитаты.
Если же воспаление в глазу приобретает хронический характер, преципитаты становятся гранулематозными. На размер и форму преципитатов влияет проводимая терапия. При купировании воспалительного процесса преципитаты полностью резорбируются или уменьшаются в размере; кроме того, они могут пигментироваться или становиться прозрачными («тени преципитатов»).
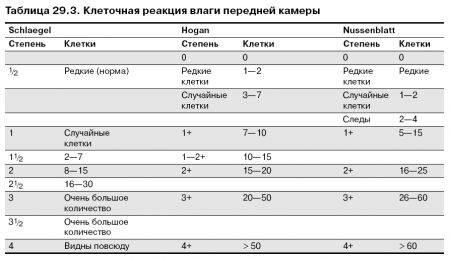
Клеточная реакция влаги передней камеры отражает активность воспаления радужки и цилиарного тела. Первыми во влаге передней камеры появляются лимфоциты, однако могут выявляться и лейкоциты. Степень клеточной реакции варьирует от 1+ до 4+ (табл. 29.3). Воспалительные клетки следует отличать от другого типа клеток (клетки крови, пигментный эпителий радужки, злокачественные клетки) и от опалесценции влаги передней камеры, возникающей вследствие выхода белков из сосудов из- за нарушения гематоофтальмического барьера.
Гипопион представляет собой особое скопление клеток, осевших в нижней части угла передней камеры. Причина возникновения гипопиона неясна; считается, что его появление не зависит от количества клеток в передней камере.
Воспаление в передней камере нередко сопровождается появлением фибрина, который принимает участие в образовании спаек между радужкой и передней капсулой хрусталика (задние синехии) или радужкой и роговицей в зоне трабекулы (передние синехии). Наличие синехий обычно указывает на хронический процесс, хотя они могут появиться и при тяжелом остром воспалении. Спаечный процесс в переднем отрезке глаза служит одной из основных причин повышения внутриглазного давления при увеитах.
Скопление воспалительных клеток в радужке приводит к образованию узелков Кеппе (у пупиллярного края радужки) и узелков Бусакка (на поверхности радужки). Наличие этих узелков характерно для гранулематозных процессов.
Воспалительная реакция стекловидного тела приводит к выходу в него белков из оболочек глаза и характеризуется возникновением клеточной реакции и опалесценции. В зависимости от локализации очага воспаления клетки могут находиться в различных частях стекловидного тела. Появление клеток в передних его отделах может указывать на поражение переднего отрезка глаза, плоской части цилиарного тела или периферических отделов глазного дна. Локализация клеток в задних отделах стекловидного тела характерна для поражения центральной зоны глазного дна.
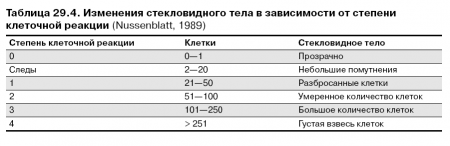
Выраженная реакция во всех отделах стекловидного тела свидетельствует о распространенности воспаления. Изменения стекловидного тела в зависимости от степени клеточной реакции представлены в таблице 29.4.
При некоторых заболеваниях (парс планит, саркоидоз) клетки собираются в виде снежкообразного экссудата, оседающего на нижней периферии сетчатки.
В активную фазу заболевания клетки полупрозрачные, рыхлые, несколько вытянутые, с размытыми границами и «ворсинками» на поверхности. Исчезновение воспаления сопровождается резорбцией большей части клеток, а оставшиеся уменьшаются в размере, округляются, становятся плотными, белого или коричневого цвета. Клетки могут довольно долго существовать в стекловидном теле, поддерживая иммунную реакцию.
При хроническом воспалении в стекловидном теле появляются плавающие мембраны и витреоретинальные тракции.
При воспалительных заболеваниях на глазном дне наиболее часто выявляются кистовидный или диффузный отек сетчатки в макулярной зоне. Возможно также образование полных или ламиллярных разрывов сетчатки.
Очаговые воспалительные изменения на глазном дне проявляются в виде ретинальных и/или хориоидальных инфильтратов. В активную фазу эти очаги представляют собой белые рыхлые массы с нечеткими границами, клеточной реакцией стекловидного тела над ними и отеком сетчатки вокруг. По мере купирования воспалительных изменений сетчатка и/или хориоидея в этих зонах атрофируется. В очаге или вокруг него выявляется пигментация различной степени выраженности. Поскольку лечение проводят только при наличии активных изменений, следует отличать активные очаги на глазном дне от неактивных.
Чрезвычайно важно определить глубину воспалительного очага в оболочках глаза. Очаги при цитомегаловирусной инфекции и токсоплазмозе, как правило, занимают все слои сетчатки и сосудистой оболочки, хотя из-за тропности токсоплазмы к нервой ткани воспаление при токсоплазмозе обычно начинается с внутренних слоев сетчатки. Очаги при хориопатии «выстрел дробью», острой задней многофокусной плакоидной пигментной эпителиопатии, множественном мимолетном белоклеточном синдроме, мультифокальном хориоидите и панувеите, активном пигментном эпителиите расположены на уровне наружных слоев сетчатки пигментного эпителия и хориокапилляров.
При грибковой инфекции, гельминтозе и саркоидозе первично поражается хориоидея.
Лишь в редких случаях в воспалительный процесс не вовлекаются сосуды сетчатки. Васкулит сетчатки протекает с возникновением артериолита, флебита или перифлебита. При некоторых заболеваниях (болезнь Бехчета и острый некроз сетчатки) поражаются артериолы. Для саркоидоза, сифилиса, токсоплазмоза, идиопатического ангиита сетчатки характерно поражение венул. Васкулит сетчатки сопровождается экссудацией и/или окклюзией сосудов.
Считается, что последняя чаще отмечается при поражении артериол. Острые сосудистые нарушения приводят к развитию отека сетчатки, кровоизлияний (венозные окклюзии), появлению мягкого экссудата (окклюзия прекапиллярных артериол). Возникающая ишемия вызыват рост новообразованных сосудов сетчатки (неоваскуляризации сетчатки) или сосудистой оболочки (субретинальная неоваскулярная мембрана).
На возможность последней указывает наличие в центральной зоне под сетчаткой серовато-зеленоватого очага с кровоизлияниями и отеком сетчатки.
При некоторых заболеваниях (синдром Фогта—Коянаги—Харада, ревматоидный артрит) воспалительные клетки скапливаются под сетчаткой, приводя к ее экссудативной отслойке. Высвобождение медиаторов воспаления сопровождается миграцией в эту область глиальных клеток и клеток пигментного эпителия с последующей их пролиферацией, метаплазией и продукцией соединительной ткани, приводящей к развитию ретроретинального фиброза.
Купирование воспалительного процесса на глазном дне может сопровождаться появлением эпиретинальных мембран, витреоретинальных сращений, тракций и, как следствие, отслоек сетчатки.
Воспалительные изменения ДЗН характеризуются гиперемией и отеком, которые нередко сохраняются в течение длительного времени даже при условии слабой выраженности воспаления (особенно при синдроме Фогта—Коянаги— Харада). Кроме того, возможно поражение зрительного нерва без развития увеита (оптическая нейропатия при саркоидозе). Известно также, что интермедиарный увеит может возникать на фоне демиелинизирующих заболеваний.
Диагностика увеита
Диагноз устанавливают на основании данных анамнеза, офтальмологического обследования, консультаций других специалистов (терапевта, ревматолога, педиатра, фтизиатра, инфекциониста и т.д.), результатов лабораторных и параклинических исследований (аспирация влаги передней камеры, стекловидного тела, биопсия оболочек глаза).
При диагностике увеита большое значение имеет начало заболевания (острое или постепенное), вовлечение в процесс одного или обоих глаз, тип течения воспаления (острый или хронический), вид рецидивирования (редкорецидивирующий или часторецидивирующий), тип воспаления (гранулематозный, негранулематозный). Существенную помощь в диагностике оказывает определение возраста, половой и этнической принадлежности больных. Имеет значение и оценка эффективности лечения.
Дифференциальная диагностика увеита
При проведении дифференциального диагноза увеитов существенную помощь оказывает оценка эффективности проводимой терапии. Отсутствие эффекта от антибиотиков может объясняться инфекционной этиологией заболевания (вирусной, грибковой и др.). При воспалении, обусловленном системными заболеваниями соединительной ткани или системными васкулитами, положительный эффект оказывает применение ГКС и/или цитостатиков, в то время как использование других ЛС неэффективно.
Отсутствие эффекта от проводимой медикаментозной терапии в течение 10—14 сут служит показанием к использованию инвазивных методов обследования. Кроме того, к ним следует прибегать в случае атипичного течения, а также при вероятности инфекционного заболевания или злокачественных опухолей.
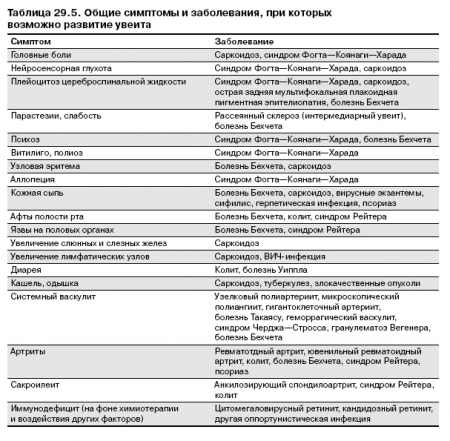
Существенную помощь в диагностике увеитов оказывает выявление симптомов общих заболеваний (табл. 29.5).
Идиопатический передний увеит
Эпидемиология
Идиопатический передний увеит представляет собой одну из наиболее распространенных форм переднего увеита.
Классификация
Отсутствует.
Этиология
Этиология заболевания до сих пор остается неясной.
Патогенез
Патогенез не изучен.
Клинические признаки и симптомы
К основным симптомам относятся боль, покраснение глаза, светобоязнь.
Воспалительный процесс в передней камере проявляется негранулематозными преципитатами, выраженной клеточной реакцией влаги передней камеры, появлением задних синехий.
Диагноз и рекомендуемые клинические исследования
Диагноз устанавливают на основании характерной клинической картины после исключения заболеваний, которые могут сопровождаться развитием переднего увеита.
Дифференциальный диагноз
Дифференциальный диагноз проводят с передним увеитом, ассоциированным с HLA-B27, анкилозирующим спондилоартритом, синдромом Рейтера, инфекционными заболеваниями, обусловленными грамотрицательными бактериями, хламидиями, уреаплазмой, микоплазмой.
Общие принципы лечения

Осложнения и побочные эффекты лечения
Как правило, лечение идиопатического переднего увеита не сопровождается развитием побочных эффектов. При длительном и частом использовании ГКС возможно повышение внутриглазного давления.
Ошибки и необоснованные назначения
Заболевание протекает с характерной клинической картиной, поэтому ошибок в диагностике и, следовательно, лечении почти не возникает.
Оценка эффективности лечения
Адекватная терапия способствует быстрому исчезновению симптомов воспаления, однако возможно развитие рецидивов.
Прогноз
Прогноз благоприятный.
Передний увеит, ассоциированный с HLA-B27
Эпидемиология
Передний увеит, ассоциированный с HLA-B27, чаще встречается у мужчин. Первый эпизод обычно возникает в молодом возрасте.
Классификация
Отсутствует.
Этиология
Этиология заболевания до сих пор остается неясной. В происхождении болезни придается значение генетическим факторам, в частности антигену гистосовместимости HLA-B27.
Патогенез
Механизм развития воспаления объясняют тем, что молекула антигена HLA-B27 действует как рецептор для микробных и других факторов. Образующийся комплекс стимулирует продукцию цитотоксических Т-лимфоцитов. Последние повреждают ткани, где расположен антиген В27.
Клинические признаки и симптомы
К основным симптомам относятся боль, покраснение переднего отрезка глаза, светобоязнь.
Воспаление характеризуется перикорнеальной реакцией, образованием негранулематозных преципитатов, изменением состава влаги передней камеры глаза, появлением задних синехий, иногда отеком макулярной зоны сетчатки.
Диагноз и рекомендуемые клинические исследования
Диагноз устанавливают на основании особенностей клинической картины и отсутствия системных заболеваний.
Рекомендуемые исследования:
- определение HLA-B27;
- исключение ревматических заболеваний.
Дифференциальный диагноз
Дифференциальный диагноз проводят с идиопатическим передним увеитом, анкилозирующим спондилоартритом, болезнью Рейтера.
Общие принципы лечения
Оценка эффективности лечения
Адекватная терапия способствует быстрому исчезновению симптомов воспаления, однако возможно развитие рецидивов.
Осложнения и побочные эффекты лечения
Как правило, лечение не сопровождается развитием побочных эффектов. При длительном и частом использовании ГКС возможно повышение внутриглазного давления.
Ошибки и необоснованные назначения
Заболевание протекает с характерной клинической картиной, поэтому ошибок в диагностике и, следовательно, лечении почти не возникает.
Прогноз
Прогноз благоприятный.
Передний увеит при анкилозирующем спондилоартрите (болезнь Бехтерева)
Эпидемиология
У мужчин распространенность анкилозирующего спондилоартрита в 3 раза выше, чем у женщин. Заболевание возникает в возрасте от 20 до 30 лет, но возможно его развитие в более раннем или позднем возрасте. Поражение глаз отмечается в 25% случаев. У 96% больных выявляется антиген HLA-B27, в то время как в контрольной популяции (народности Кавказа) — у 6% (относительный риск развития заболевания составляет 100).
Этиология
Этиология заболевания неясная. В происхождении болезни придается значение генетическим факторам, в частности антигену гистосовместимости HLA-B27.
Патогенез
Механизм развития воспаления объясняют тем, что молекула антигена HLA-B27 действует как рецептор для микробных и других факторов. Образующийся комплекс стимулирует продукцию цитотоксических Т-лимфоцитов. Последние повреждают ткани, где расположен антиген В27. Возможно также, что процесс связан с возникновением аутоиммунной внутриглазной реакции вследствие молекулярной мимикрии.
Участие инфекционных факторов в развитии болезни Бехтерева до сих пор не получило убедительного подтверждения.
Клинические признаки и симптомы
В 80% случаев поражаются оба глаза, но одновременно в обоих глазах воспаление возникает редко.
К основным симптомам относятся боль, покраснение глаза, светобоязнь. Обычно жалобы появляются за 1— 2 сут до того, как врач диагностирует активный процесс.
Частота обострений колеблется от 1 раза в 3 недели до 1 раза в год. Характерна сезонность обострений. Корреляция между тяжестью увеита и сакроилеита отсутствует.
При биомикроскопическом исследовании выявляются острый передний негранулематозный увеит, нежные роговичные преципитаты, в редких случаях гипопион. Зрение может значительно снижаться из-за клеток фибрина в передней камере, а при длительной атаке из-за макулярного отека. Появление фибрина в передней камере нередко приводит к образованию задних синехий. Возможными осложнениями являются вторичная глаукома и катаракта.
К системным проявлениям относятся ограничение движения в спине и суставах и сакроилеит (бессимптомный или с болями в спине). При рентгенологическом исследовании выявляются нечеткие границы сакроилеального сочленения; по мере прогресса заболевания сочленение склерозируется. Поражение затрагивает поясничный отдел позвоночника, но могут вовлекаться и другие отделы.
Диагноз и рекомендуемые клинические исследования
Диагноз устанавливают на основании особенностей клинической картины и результатов обследования ревматологом.
Рекомендуемые исследования:
- рентгенологическое исследование позвоночника;
- определение HLA-B27 (положительный результат);
- определение ревматоидного фактора (отрицательный результат).
Общие принципы лечения
Оценка эффективности лечения
Адекватная терапия способствует быстрому исчезновению симптомов воспаления, однако возможно развитие рецидивов.
Осложнения и побочные эффекты лечения
Как правило, лечение не сопровождается развитием побочных эффектов. При длительном и частом использовании ГКС возможно повышение внутриглазного давления.
Ошибки и необоснованные назначения
Заболевание протекает с характерной клинической картиной, поэтому ошибок в диагностике и, следовательно, лечении почти не возникает.
Прогноз
Прогноз благоприятный.
Синдром Рейтера
Синдром Рейтера представляет собой системное заболевание, характеризующееся артритом, конъюнктивитом и уретритом. Кроме того, могут отмечаться кератодермия, баланит, афтозный стоматит.
Эпидемиология
Наибольшая распространенность отмечается у мужчин в возрасте 20—40 лет.
Классификация
Отсутствует.
Этиология
Синдром Рейтера может возникнуть после негонококкового уретрита, вызванного Chlamydia trachomatis и Ureaplasma urealyticum, либо дизентерии, вызванной грамотрицательными бактериями (Salmonella, Shigella, Yersinia). Излечение дизентерии практически не влияет на течение синдрома Рейтера. У 75% больных определяется HLA-B27.
Считается, что у 33% больных с HLA-B27, перенесших дизентерию, вызванную Shigella, развивается синдром Рейтера. У большей части больных первые симптомы болезни появляются через 2—4 нед после начала дизентерии, однако полная картина развивается через 2 или более лет; при этом артрит и уретрит появляются раньше других проявлений этого заболевания.
Патогенез
Механизм развития заболевания связывают с наличием молекулярной мимикрии, а также с неспецифической поликлональной активацией В-клеток под действием полисахаридов клеточных мембран грамотрицательных бактерий.
Клинические признаки и симптомы
Критерии диагностики:
? большие:
— полиартрит;
— конъюнктивит, иридоциклит;
— уретрит;
— кератодермия;
? малые:
— фасциит, тендонит, сакроилеит, спондилит;
— кератит;
— цистит, простатит;
— поражение слизистой рта, псориазоподобные бляшки, изменение ногтей;
— диарея, лейкоцитоз, повышение уровня глобулинов в крови, синовииты.
Достоверный диагноз синдрома Рейтера устанавливают при наличии 3 и более больших критериев или при наличии 2 больших и 3 или более малых критериев, вероятный —2 больших и 2 малых критериев, возможный —2 больших и 1 малого критерия.
К основным симптомам поражения органа зрения относятся чувство покалывания и боль в глазу, покраснение глаза, светобоязнь.
Наиболее частым проявлением служит конъюнктивит (30—60%); ириты и кератиты встречаются реже. Иридоциклит возникает у 3—12% больных, протекает обычно в негранулематозной форме, с незначительным воспалением, немногочисленными нежными преципитатами. Кератит характеризуется появлением множественных точечных инфильтратов (субэпителиальных или в поверхностных слоях стромы).
Поражение может быть, как односторонним, так и двухсторонним. Высока вероятность развития рецидивов. Наиболее частым осложнением служит возникновение катаракты и глаукомы.
К основным системным проявлениям относятся артрит, тендониты и фасцииты, уретрит, поражение полости рта. Артрит выявляется у 94% больных. В воспалительный процесс вовлекаются любые суставы, но чаще возникает асимметричный артрит нижних конечностей, сосискообразная дефигурация пальцев стоп, артрит большого пальца стопы, боль и припухлость в области пяток, периостит мелких костей стоп.
Сакроилеит возникает в 19% случаев. Кроме того, возможно развитие тендонитов и фасциитов (ахиловый тенденит и фасциит стоп). Уретрит встречается в 74% случаев и сочетается с циститом, орхитом, вагинитом, эпидидимитом. Язвы полости рта выявляются у 19% больных, поражение кожи — у 20%. В редких случаях развиваются перикардит, тромбозы вен, неврологические нарушения.
Диагноз и рекомендуемые клинические исследования
Диагноз устанавливают на основании особенностей клинической картины и определения антигена HLA-B27.
Целесообразно проводить исследования с целью выявления антител к Ch. trachomatis, U. urealyticum, Salmonella, Shigella, Yersinia. Ревматоидный фактор и ау- тоантитела обычно не обнаруживаются.
Дифференциальный диагноз
Дифференциальный диагноз проводят с передним увеитом, ассоциированным с HLA-B27, анкилозирующим спондилоартритом, болезнью Бехчета.
Общие принципы лечения
Оценка эффективности лечения
Адекватная терапия способствует быстрому исчезновению симптомов воспаления, однако возможно развитие рецидивов.
Осложнения и побочные эффекты лечения
Могут быть связаны с непереносимостью антибиотиков.
Ошибки и необоснованные назначения
Возникают в случае неправильной диагностики.
Прогноз
При адекватной терапии прогноз благоприятный.






Комментариев 0