Медикаментозно вызванные изменения в хрусталике. Травматическая катаракта. Радиационные катаракты. Вторичные катаракты

Описание
Кортикостероиды при длительном применении могут быть причиной развития задней субкапсулярной катаракты. Формирование катаракты зависит от дозы, продолжительности лечения и индивидуальной чувствительности к кортикостероидам.Местное применение кортикостероидов при продолжительном лечении глазных дерматитов также может привести к катаракте. Некоторые стероидные задние субкапсулярные катаракты у детей могут претерпевать обратное развитие при отмене препарата.
Фенотиазины — большая группа психотропных медикаментов, при применении которых в эпителии центральной зоны хрусталика откладывается пигмент. Помутнение чаще происходит при применении хлорпромазина и тиоридазина. Возникающее помутнение мало влияет на остроту зрения.
Миотики. Антихолинэстеразные препараты, такие, как эхотиофат йодид (фосфолин), демекарий бромид (тосмилен) и пилокарпина гидрохлорид, могут вызывать катаракту. Катаракта формируется у 20% больных после 55 мес применения пилокарпина и у 60% больных после применения фосфолина.
Помутнение хрусталика становится результатом появления маленьких вакуолей за его передней капсулой. Эти вакуоли лучше выявляются в проходящем свете. Катаракта обычно развивается у пожилых больных, которые применяют антихолинэстеразные препараты местно.
ТРАВМАТИЧЕСКАЯ КАТАРАКТА
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Тупое непроникающее ранение может стать причиной помутнения хрусталика как в остром, так и в позднем периоде. Контузионная катаракта может затрагивать только часть хрусталика или весь хрусталик.
Начальным проявлением контузионной катаракты часто бывает звездчатое или розеткообразное помутнение, обычно расположенное по центру хрусталика, в которое вовлекается задняя капсула хрусталика. Розеткообразные катаракты могут прогрессировать до полного помутнения хрусталика.
В некоторых случаях капсула хрусталика при тупой травме глазного яблока разрывается с последующей гидратацией волокон хрусталика, что приводит к его помутнению.
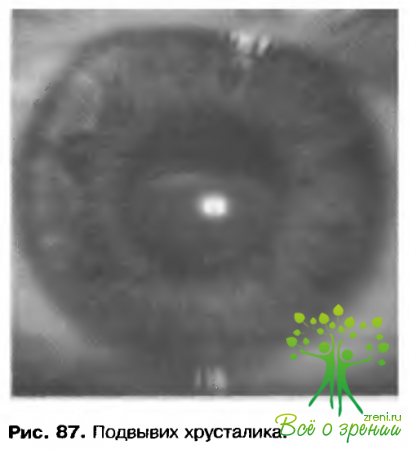
Дислокапия и подвывих. Во время тупой травмы глаза сдавление может быть причиной последующего быстрого растяжения глазного яблока в экваториальной зоне. Это быстрое расширение в экваториальной зоне может привести к разрыву зонулярных волокон и стать причиной дислокации или подвывиха хрусталика.
Хрусталик может сместиться в любом направлении, включая стекловидное тело и переднюю камеру
Симптомы травматического подвывиха хрусталика включают колебание остроты зрения, ослабление аккомодации, монокулярную диплопию и высокий астигматизм. Часто присутствуют иридодонез и факодонез.
При биомикроскопическом исследовании хрусталика через медикаментозно расширенный зрачок обнаруживается отрыв зонулярных волокон от экватора хрусталика (рис. 87). В некоторых случаях тупая травма приводит одновременно к дислокации хрусталика и развитию катаракты.
При проникающей травме хрусталика часто происходит помутнение коры в месте разрыва капсулы, обычно быстро прогрессирующее до полного помутнения. При маленьком проникающем ранении капсулы хрусталика она иногда может закрыться регенерировавшим эпителием и все заканчивается формированием стационарной фокальной кортикальной катаракты.
РАДИАЦИОННЫЕ КАТАРАКТЫ
Хрусталик чрезвычайно чувствителен к ионизирующей радиации, хотя от момента экспозиции до клинического обнаружения катаракты может пройти 20 лет. Это связано с дозой радиации, возрастом пациента.
Молодые люди, у которых активно растут клетки хрусталика, более восприимчивы к радиации. Первыми клиническими признаками катаракты, вызванной радиацией, становятся точечные субкапсулярные помутнения перед задней капсулой и за передней капсулой, которые расположены радиально к экватору хрусталика. Эти помутнения могут прогрессировать вплоть до полного помутнения хрусталика.
Инфракрасная радиация. Длительное воздействие на глаз инфракрасной радиации и сильной жары может быть причиной повреждения передней капсулы хрусталика в виде шелушения поверхностных слоев. Такое истинное испарение капсулы хрусталика, при котором испаряются наружные слои, редко наблюдается сегодня. Данные изменения могут сочетаться с формированием кортикальной катаракты.
Ультрафиолетовая радиация. Эпидемиологические данные свидетельствуют, что длительное воздействие ультрафиолетовых лучей сочетается с увеличением риска развития задней субкапсулярной катаракты. Хрусталик чувствителен к повреждению ультрафиолетовыми лучами с длиной волны 290—329 нм.
Химические повреждения. Попадание щелочи в конъюнктивальную полость вызывает повреждение конъюнктивы, роговицы и радужки и часто приводит к развитию катаракты. Щелочные соединения легко проникают в глаз, повышают рН камерной влаги и снижают в ней уровень глюкозы. Кортикальные катаракты могут формироваться в результате химического воздействия щелочи быстро или отсроченно. Кислота проникает в глаз труднее, чем щелочь повреждение глазного яблока кислотой с меньшей вероятностью приводит к формированию катаракты.
Электрическая травма. Электрический удар может стать причиной коагуляции белков и привести к развитию катаракты. Изменения в хрусталике более вероятны, если ток проходит через голову пострадавшего.
Первоначально в хрусталике появляются вакуоли под передней капсулой на периферии с последующим образованием помутнений линейной формы в передних субкапсулярных слоях. Катаракта, вызванная электрической травмой, может регрессировать, оставаться стационарной или прогрессировать в полную катаракту в течение месяцев и лет.
ВТОРИЧНЫЕ КАТАРАКТЫ
Одним из наиболее частых осложнений экстракции катаракт, приводящих к снижению зрения и необходимости повторных вмешательств, остается вторичная катаракта.
Недостаточное удаление фрагментов передней капсулы хрусталика приводит к неполному удалению хрусталиковых масс, что создает условия для регенерации капсулярного эпителия с новообразованием волокон хрусталика, заключенных между остатками передней и задней капсул (кольцо Земмеринга) и клеток-шаров Адамюка—Эльшнига (вакуольно перерожденные клетки капсулярного эпителия), а также служит причиной развития иридоциклита в послеоперационном периоде.
Наиболее частой причиной вторичной катаракты у детей с заднекамерными интраокулярными линзами независимо от вида катаракты является фиброз задней капсулы, который у детей с врожденной катарактой развивается в 69% случаев.


Комментариев 0