Фармакотерапия заболеваний слезных органов

Содержание:
Описание
Заболевания слезных органов встречаются у 3—6% больных с заболеваниями органа зрения.Дакриоаденит (воспаление слезной железы) может быть острым и хроническим.
Острый дакриоаденит - редкое заболевание. Возникает как осложнение общих инфекций (грипп, ангина, скарлатина, брюшной тиф, пневмония, эпидемический паротит и др.).
Клиническая картина:
- острый дакриоаденит обычно бывает односторонним, однако возможно двустороннее поражение;
- заболевание начинается остро с покраснения и отека кожи в наружном отделе верхнего века. Вследствие отека наружный край верхнего века опущен, в результате чего глазная щель имеет S-образную форму (рис. 87);Рис. 87. Острый дакриоаденит.
- глазное яблоко смещено книзу и кнутри, подвижность его ограничена кверху и кнаружи. Вследствие смещения глазного яблока возникает диплопия;
- при оттягивании верхнего века в зоне проекции пальпебральной части слезной железы конъюнктива гиперемирована, отечная;
- пальпация наружного отдела верхнего века резко болезненна;
- предушные лимфоузлы увеличены и болезненны;
- наблюдается повышение температуры тела, общее недомогание, головная боль.
Обычно заболевание длится около 10—15 дней, имеет доброкачественное течение и инфильтрат подвергается обратному развитию. Однако возможно нагноение слезной железы и образование ее абсцесса, который может самопроизвольно вскрыться через кожу верхнего века или конъюнктиву.
Принципы фармакотерапии:
- как правило, лечение проводят в условиях стационара;
- применяют сухое тепло и УВЧ-терапию, УФ-облучение (начинают с 3 биодоз, через день повышают на 1 биодозу до 5-6 биодоз);
- применяют ГКС, которые закапывают в конъюнктивальный мешок 4—6 раз в день. Наиболее часто используют 0,1% раствор дексаметазона [МНН] (глазные капли и мазь «Максидекс» производства фирмы Alcon-Couvreur, Бельгия);
- применяют НПВС местно в виде инстилляций 3—4 раза в день - 0,1% раствор диклофенака натрия [МНН] (глазные капли «Наклоф», Novartis Ophthalmics, Франция). Местное применение НПВС сочетают с их применением внутрь или парентерально — индометацин [МНН] внутрь по 50 мг 3 раза в сутки после еды или ректально по 50—100 мг 2 раза в сутки. В начале терапии для более быстрого купирования воспалительного процесса применяют в/м по 60 мг 1—2 раза в день в течение 7—10 дней, затем переходят к применению препарата внутрь или ректально.
- в конъюнктивальный мешок в течение дня закапывают растворы антисептиков или сульфаниламидов (3 раза в день), на ночь закладывают мазь, содержащую антибиотик (1% тетрациклиновую или эритромициновую глазные мази, комбинированную антибактериальную мазь «Колбиоцин»); системно (внутрь или парентерально) в течение 7—10 дней применяют антибиотики широкого спектра действия или сульфаниламидные препараты. При этом лучше сочетать бактериостатические (сульфаниламидные) и бактерицидные препараты.
Наиболее часто используют следующие антибиотики:- пенициллины (бактерицидное действие) — бензилпенициллина натриевая соль (в/м или в/в по 2000000 ЕД/сут, разовая доза составляет 250000-500000 ЕД), ампициллин (внутрь за 1 ч до еды по 2 г/сут, разовая лоза составляет 0,5 г или в/м по 2-6 г/сут, разовая доза составляет 0,5—1,0 г), оксациллин (внутрь за 1—1,5 ч до еды по 2 г/сут, разовая доза 0,25 г или в/м по 4 г/сут, разовая доза составляет 0,25-0,5 г);
- аминогликозиды (бактерицидное действие) — гентамицин (в/м или в/в по 3—5 мг/кг/сут 2 раза в день);
- цефалоспорины (бактерицидное действие) — цефотаксим (в/м или в/в 3—6 г/сут в 3 введения), цефтриаксон (в/м или в/в 1 — 2 г/сут 1 раз в день);
[banner_centerrs] {banner_centerrs} [/banner_centerrs] - метронидазол (при анаэробной инфекции) — в/в капельно (в течение 30—60 мин) по 500 мг каждые 8 ч.
Наиболее часто используют следующие сульфаниламидные препараты:- сульфалимидин — внутрь первая лоза 1—2 г, затем по 0,5—1 г каждые 6 ч;
- ко-тримоксазол (триметоприм и сульфаметоксазол в соотношении 1:5) — внутрь по 6-8 мг/кг (по триметоприму) 2 раза в день.
- пенициллины (бактерицидное действие) — бензилпенициллина натриевая соль (в/м или в/в по 2000000 ЕД/сут, разовая доза составляет 250000-500000 ЕД), ампициллин (внутрь за 1 ч до еды по 2 г/сут, разовая лоза составляет 0,5 г или в/м по 2-6 г/сут, разовая доза составляет 0,5—1,0 г), оксациллин (внутрь за 1—1,5 ч до еды по 2 г/сут, разовая доза 0,25 г или в/м по 4 г/сут, разовая доза составляет 0,25-0,5 г);
- при выраженных симптомах интоксикации в/в капельно вводят растворы гемодеза по 200-400 мл или 5% глюкозу в oбъеме 200-400 мл с аскорбиновой кислотой 2,0 г. Обычно проводят 1—3 инфузии;
- в/в вводят 10% раствор кальция хлорида по 10 мл. Можно чередовать его введение с в/в инъекциями гексаметилентетрамина (уротропин) 40% по 10 мл. Обычно достаточно 5- К) вливаний;
- применяют общую витаминотерапию;
- в случае абсцедирования при наличии флюктуации производят вскрытие абсцесса (разрез проводят параллельно своду со стороны конъюнктивы). После вскрытия абсцесса применяют дренажи с 10% раствором натрия хлорида. Для промывания раны используют 1% раствор диоксидина, 1:5000 раствор фурациллина, 3% раствор перекиси водорода. По мере очищения раны применяют 5—10% метилурациловую мазь или «Левомиколь», магнитотерапию.
↑ Хронический дакриоаденит
Развивается вследствие заболеваний системы кроветворения (болезнь Микулича), туберкулезного или сифилитического поражении органа зрения, возможно возникновение хронического процесса после перенесенного острого дакриоаденита.
Клиническая картина:
- наблюдается увеличение слезной железы, при пальпации она безболезненна. Вследствие резкого увеличения слезной железы (болезнь Микулича) возможно смещение глазного яблока книзу и кнутри;
- при оттягивании века определяется выпячивание увеличенной пальпебральной части железы;
- симптомы острого воспаления (отек и гиперемия) отсутствуют.
При туберкулезном хроническом дакриоадените наблюдается увеличение шейных лимфатических узлов, положительная реакция Манту. При рентгенографии определяются очаги обызвествления в слезной железе.
Сифилитический дакриоаденит может возникать как при первичном сифилисе (характерно безболезненное увеличение и уплотнение слезной железы и регионарных лимфоузлов), так и при третичном сифилисе (в области слезной железы возникает гумма, после ее вскрытия образуется рубец). Серологические реакции положительны.
Болезнь Микулича возникает при хроническом лимфолейкозе и алейкемических лимфоаденозах. Характеризуется двусторонним увеличением не только слезных желез, но и слюнных желез, а также лимфоузлов. Сопровождается снижением функции слюнных и слезных желез.
Принципы фармакотерапии:
Терапия сходна с лечением острого дакриоаденита. При торпидном течении применяют рентгеновское облучение области слезной железы (противовоспалительные дозы).
При специфической этиологии проводят этиотропную терапию.
Сифилитический дакриоаденит: бензатин бензилпенициллин (ретарпен) в/м 2400000 ЕД 1 раз в 7 дней по 3 инъекции, бензилпенициллина новокаиновая соль в/м по 600 000 ЕД 2 раза в день в течение 20 дней, бензилпенициллина натриевая соль по 1 000 000 каждые 6 ч в течение 28 дней. При непереносимости бензилпенициллина применяют доксициклин внутрь по 100 мг 2 раза в день в течение И) дней, тетрациклин по 500 мг 4 раза в день в течение 30 дней, эритромицин в той же дозе, цефтриаксон в/м по 500 мг/сут в течение 10 дней, ампициллин или оксациллин в/м по 1 г 4 раза в сутки и течение 28 дней.
Туберкулезный дакриоаденит: в начале терапии (2 мес) применяют комбинацию изониазида [МНН] (внутрь по 300 мг 2—3 раза в лень, в/м по 5—12 мг/кг/сут в 1-2 введения, в виде инстилляций вводят 3% раствор) и рифампицина [МНН] (внутрь по 450—600 мг 1 раз в день, в/м или в/в по 0,25-0,5 г в день), затем (3 мес) проводят сочетанную терапию изониазидом и этионамидом [МНН] (внутрь по 0,5—1 г в сутки в 2—3 приема) или стрептомицином [МНН] (внутрь по 0,5 г 2 раза в день в первые 3—5 дней, а затем по 1,0 г 1 раз в сутки, в конъюнктивальную полость закапывают раствор, содержащий 50 000 ЕД/мл).
Лечение болезни Микулича проводится совместно с гематологом.
↑ Каналикулит (воспаление слезных канальцев)
Возникает в результате заболеваний век, конъюнктивы и слезного мешка. Возбудителем могут быть гноеродные бактерии, паразитические грибы (аспергиллы, пенициллы, грихофитоны, актиномицеты) и вирусы (вирус простого герпеса).
Клиническая картина:
- кожа в области канальцев отечна, гиперемирована, болезненна при надавливании;
- слезные точки расширены, гиперемированы и отечны;
- при надавливании на область слезного мешка отмечается слизисто-гнойное или крошковидное (при грибковой этиологии) отделяемое из слезных точек (рис. 88);
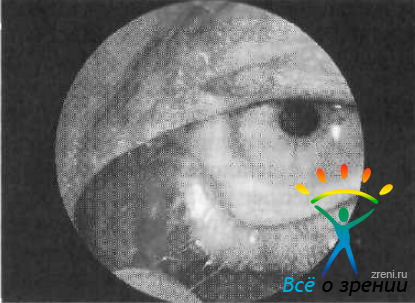 Рис. 88. Каналикулит, вызванный актиномицетами.
Рис. 88. Каналикулит, вызванный актиномицетами. - наблюдается слезостояние и слезотечение.
Принципы фармакотерапии:
- удаляют содержимое слезных канальцев путем надавливании на область слезных канальцев с последующим промыванием конъюнктивальной полости растворами антисептиков (1:5000 раствор "..."а или калия перманганата);
- проводят этиотропную терапию:
- при бактериальной инфекции в конъюнктивальный мешок закапывают растворы антимикробных препаратов в течение пер вых нескольких дней каждые 2—4 ч, по мере стихания воспалительного процесса частоту закапывания уменьшают до 3-6 раз в сутки. Мазевые формы лучше использовать в ночное время суток. Курс лечения 7—10 дней. Выбор препарата зависит от возбудителя.
Если возбудитель неизвестен, то следует использовать следующие препараты:- 0,1% раствор мирамистина [МНН] («Мирамистин», Россия);
- 10—20% раствор сульфацила-натрия [МНН] или 10% раствор сульфапиридазина-натрия [МНН];
- антибиотики из группы фторхинолонов: 0,3% раствор или мазь ципрофлоксацина [МНН] (глазные капли «Цинромед», Framed Exports Pvt Ltd, Индия, или глазная мазь «Циплокс», Ciplа Ltd, Индия), 0,3% раствор или мазь офлоксацина [МНН| (глазные капли или мазь «"..."», Bausch & Lomb, Германия), 0,3% раствор ломефлоксацина [МНН] (глазные капли «Окацин». Novartis Ophthalmics, Франция);
- антибиотики из группы макролидов — 1% эритромициновая мазь (Россия);
- антибиотики из группы тетрациклинов — 1% тетрациклиновая мазь (Россия);
- комбинированные препараты — глазные капли «Ориприм-П» (фирма Cadila Laboratories Ltd, Индия), глазные капли «Офтальмотрим» (фирма Alcon Cusi, Испания), глазные капли или мазь «Колбиодин» (фирма S.I.F.I. S/A, Италия).
- при микозном каналикулите в конъюнктивальную полость 3-6 раз в день закапывают раствор, содержащий 3—8 мг/мл амфотерицина В [МНН] ( глазные капли изготовляются ех temporae); 5% раствор натамицина [МНН] (глазные капли «Натамицин», фирма Alcon Laboratories, США; в РФ не зарегистрирован); раствор, содержащей 50 000 ЕД/мл нистатина [МНН] (глазные капли изготовляются ex temporae), в конъюнктивальную полость 2—3 раза в день закладывают мазь, содержащую 100 000 ЕД/г нистатина [МНН] (изготовляется ex temporae);
- при вирусных каналикулитах в конъюнктивальный мешок закапывают по 1 капле 6—8 раз в день 0,1% раствор идоксиуридина (МНН) («Офтан ИДУ», Santen Оу, Финляндия). Инстилляции сочетают с закладыванием за веки 2-3 раза в лень 3% мази, содержащей ацикловир [МНН] («Зовиракс», Glaxo-Welcome Operations Ltd, Великобритания). Кроме того, можно использовать 0,25% оксолиновую мазь (Россия), 0,5% флореналевую мазь (Россия) и 0,5% теброфеновую мазь (Россия). Однако эти препараты обладают более низкой эффективностью. Одновременно с антиметаболитами применяют неспецифическую иммунотерапию: частые инстилляции (каждые 2 часа) интерферона [МНН] (порошок для приготовления глазных капель «Локферон», АООТ «Биомед» им. И. И. Мечникова, Россия) или интерфероногенов — полудан [МНН] (порошок для приготовления глазных капель «Полудан», Россия), парааминобензойная кислота [МНН] (глазные капли «Актипол», Россия);
- в тяжелых случаях рассекают слезный каналец и выскабливают его содержимое с последующей обработкой раневой поверхности 1—2% спиртовыми растворами йода; при формировании стеноза канальцев проводят промывание слезоотводящих путей раствором коллализина 100 ЕД/мл.
- при бактериальной инфекции в конъюнктивальный мешок закапывают растворы антимикробных препаратов в течение пер вых нескольких дней каждые 2—4 ч, по мере стихания воспалительного процесса частоту закапывания уменьшают до 3-6 раз в сутки. Мазевые формы лучше использовать в ночное время суток. Курс лечения 7—10 дней. Выбор препарата зависит от возбудителя.
Дакриоцистит (воспаление слезного мешка) протекает в острой и хронической форме. Также выделяют дакриоцистит новорожденных.
Хронический дакриоцистит возникает вследствие стеноза носослезного канала и застоя слезы в слезном мешке. Нарушение оттока слезы способствует развитию в слезном мешке патогенной флоры (чаще стафилококковой или стрептококковой).
Клиническая картина:
- возникает упорное слезотечение, слезостояние по краю нижнего века;
- появляется гнойное отделяемое в конъюнктивальной полости,
- под внутренней связкой века в области слезного мешка появляется фасолевидное мягкое выпячивание. В редких случаях может возникать водянка слезного мешка — выраженное растяжение слезного мешка, который просвечивается сквозь не тонченную кожу, имея серовато-синеватый цвет;
- при надавливании на область слезного мешка из слезных точек появляется слизисто-гнойное отделяемое;
- конъюнктива век и в области слезного мясца гиперемирована.
- канальцевая проба положительная, носовая — отрицательна;
- при промывании слезных путей жидкость в полость носа не проходит.
Принципы терапии:
Лечение только хирургическое - дакриоцисториностомия.
Дакриоцистит новорожденных — самостоятельная форма дакриоцистита, возникающего вследствие атрезии нижнего отдела носослезного канала.
Клиническая картина:
- в первые дни или недели жизни ребенка появляется слизистое или слизисто-гнойное отделяемое из одного или обоих глаз;
- при надавливании на область слезного мешка из слезных точек выделяется слизь и гной;
- канальцевая проба положительная, носовая - отрицательна;
- при промывании слезных путей жидкость в полость носа не проходит.
Возможно осложнение по типу флегмонозного острого дакриоцистита (см. ниже).
Принципы фармакотерапии:
- в конъюнктивальный мешок закапывают 3—4 раза в день растворы антисептиков (после массажа слезного мешка) — 0,01% раствор мирамистина [МНН] (глазные капли «Мирамистин», Россия) или сульфаниламидных препаратов — 10% раствор сульфацила натрия [МНН] или 10% раствор сульфапиридазина натрия [МНН];
- в течение 10-15 дней 3-4 раза в день проводят толчкообразный массаж сверху вниз области слезного мешка; при отсутствии положительного эффекта проводят пассивное промывание слезных путей растворами антисептиков (раствор "..."а 1:5000) в течении 1-2 нед; если промывание не эффективно, проводят зондирование с помощью боуменовского зонда.
Острый дакриоцистит возникает на фоне хронического процесса и представляет собой гнойное воспаление стенок слезного мешка. При вовлечении в процесс окружающей клетчатки развивается флегмона слезного мешка.
Клиническая картина:
- характерны отек, гиперемия и резкая болезненность кожи в области слезного мешка, прилегающих участков носа и щеки;
- вследствие выраженного отека век глазная щель резко сужена; в области слезного мешка возникает болезненная плотная на ощупь припухлость, через несколько дней инфильтрат размягчается, появляется флюктуация. Сформировавшийся абсцесс может самопроизвольно вскрыться (рис. 89);
 Рис. 89. Острый дакриоцистит.
Рис. 89. Острый дакриоцистит. - наблюдается повышение температуры тела, слабость, головная боль.
Принципы фармакотерапии:
- как правило, лечение проводят в условиях стационара;
- до момента появления симптомов флюктуации применяют сухое тепло и УВЧ-терапию; при наличии флюктуации производят вскрытие флегмоны. После вскрытия применяют дренажи с 10% раствором натрия хлорида.
- Для промывания раны используют 1% раствор диоксидина, 1 : 5000 раствор "..."а. 3% раствор перекиси водорода. По мере очищения раны применяют 5 — 10% метилурацил [МНН] («Метилурацилловая мазь», Россия) или мазь «Левомиколь» (Россия), магнитотерапию;
- в конъюнктивальный мешок в течение дня закапывают растворы антисептиков или сульфаниламидов (6—8 раз в день), на ночь закладывают мазь, содержащую антибиотик (1% тетрациклиновую или эритромициновую глазные мази, комбинированную антибактериальную мазь «Колбиоцин»);
- системно (внутрь или парентерально) в течение 7—10 диск применяют антибиотики широкого спектра действия или сульфаниламидные препараты. При этом лучше сочетать бактерии статические (сульфаниламидные) и бактерицидные препараты.
Наиболее часто используют следующие антибиотики:- пенициллины (бактерицидное действие) — бензилпенициллина натриевая соль (в/м или в/в по 2 000 000 ЕД/сут, разовая доза составляет 250 000—500 000 ЕД), ампициллин (внутрь за 1 ч до еды по 2 г/сут, разовая доза составляет 0,5 г или в/м по 2—6 г/сут, разовая доза составляет 0,5—1,0 г), оксациллин (внутрь за 1-1,5 ч до еды по 2 г/сут, разовая доза 0,25 г или в/м по 4 г/сут, разовая доза составляет 0,25—0,5 г);
- аминогликозиды (бактерицидное действие) — гентамицин (в/м или в/в по 3-5 мг/кг/сут 2 раза в день);
- цефалоспорины (бактерицидное действие) - цефотаксим (в/м или в/в 3—6 г/суг в 3 введения), цефтриаксон ((в/м или в/в 1-2 г/суг 1 раз в день);
- метронидазол (при анаэробной инфекции) - в/в капельно (в течение 30—60 мин) по 500 мг каждые 8 ч.
Наиболее часто используют следующие сульфаниламидные препараты: - сульфадимидин - внутрь первая доза 1—2 г, затем по 0,5-1 г каждые 6 ч;
- ко-тримоксазол (триметоприм и сульфаметоксазол в соотношении 1:5) — внутрь по 6—8 мг/кг (по гриметоприму) 2 раза в день;
- пенициллины (бактерицидное действие) — бензилпенициллина натриевая соль (в/м или в/в по 2 000 000 ЕД/сут, разовая доза составляет 250 000—500 000 ЕД), ампициллин (внутрь за 1 ч до еды по 2 г/сут, разовая доза составляет 0,5 г или в/м по 2—6 г/сут, разовая доза составляет 0,5—1,0 г), оксациллин (внутрь за 1-1,5 ч до еды по 2 г/сут, разовая доза 0,25 г или в/м по 4 г/сут, разовая доза составляет 0,25—0,5 г);
- при выраженных симптомах интоксикации в/в капельно вводят растворы гемодеза по 200—400 мл или 5% глюкозу в объеме 200-400 мл с аскорбиновой кислотой 2,0 г. Обычно проводят 1-3 инфузии;
- в/в вводят 10% раствор кальция хлорида по 10 мл. Можно чередовать его введение с в/в инъекциями гексаметилентетрамина («Уротропин», Россия) 40% по 10 мл. Обычно достаточно 5—10 вливаний; применяют общую витаминотерапию.
----
Статья из книги: Офтальмофармакология. Руководство для врачей | Е.А. Егоров, Ю.С. Астахов, Т.В. Ставицкая


Комментариев 0