Повреждения придаточного аппарата глаза и глазного яблока. Диагностика

Описание
Среди повреждений глаза и его придаточного аппарата принято выделять проникающие и непроникающие ранения, тупые травмы (контузии), ожоги, а также изредка встречающиеся случаи отморожений. Основную долю всех повреждений глаз у детей (до 90 %) составляют микротравмы и тупые травмы.
Сбор анамнеза у детей с повреждениями глаз предполагает прежде всего выяснение данных о том, когда получена травма, вид ранящего предмета или вещества, которым причинен ожог, жалобы. Получение травмы обычно сопровождается жалобами детей на боль в глазу, чувство его засоренности, снижение зрения, тошноту и рвоту, вытекание из глаза „теплой жидкости" (при проникающих ранениях).
Приступая к осмотру ребенка с травмой глаза, прежде всего обращают внимание на его внешний вид, состояние кожи лица, век, бровей (бледность или гиперемия, ссадины, инородные тела, пузыри при ожогах и т.д.). Измеряют линейкой ширину глазных щелей. Если имеется припухлость век, отмечают ее цвет. При наличии легко возникающей в рыхлой клетчатке век гематомы (рис.1) они приобретают синюшный цвет.
Сразу после общего визуального осмотра области глаз необходимо проверить остроту зрения, так как дальнейшее активное исследование травмированного глаза может вызвать негативное отношение ребенка к проверке зрения. Следует подчеркнуть необходимость особой деликатности при проведении у детей с повреждениями глаза и его придатков диагностических исследований, требующих непосредственного контакта с травмированными тканями. Неосторожное обращение с ними, особенно с глазным яблоком, может усугубить тяжесть травмы и причинить боль ребенку, что будет препятствовать осмотру.
Осторожная пальпация, необходимая во всех случаях припухлости век, позволяет судить об ее консистенции (эластическая при гематоме, крепитация при переломе нижней и медиальной стенок глазницы и проникновении воздуха в них из придаточных пазух носа). Осуществляют пальпацию костных краев глазницы с больной и здоровой сторон. Удобно делать это одновременно II и III пальцами обеих рук, сравнивая соответствующие участки.
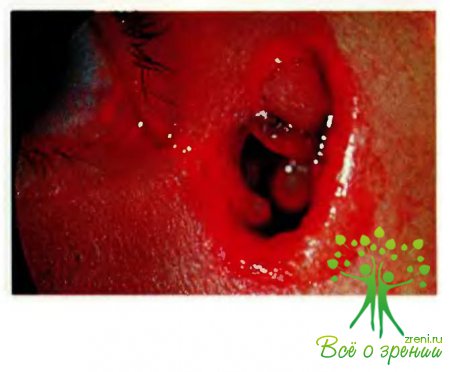
Необходимо иметь в виду, что при наличии ранений век (рис.2,3) или окружающих тканей (рис.4) истинный их характер может маскироваться сгустками крови и ранение, серьезное по своим последствиям (выворот, колобома, нарушение слезоотведения), может быть просмотрено. Особого внимания требуют ранения век в медиальной трети в связи с возможностью повреждения верхних и (что более опасно) нижних слезной точки и слезного канальца. Если имеется рана века, пересекающая его маргинальный край проксимальнее слезной точки, вероятность такого повреждения очень высока.
Следует помнить, что наличие раны века и слизистой оболочки может быть косвенным признаком повреждения капсулы глаза (непроникающего или проникающего ранения).
Положение глазных яблок в орбите исследуют визуально и с помощью экзофтальмометра. Если глазное яблоко выстоит (экзофтальм), есть основание предположить наличие ретробульбарной гематомы. Реже смещение глаза у детей бывает связано с переломами костных стенок глазницы, что может обусловить и увеличение полости глазницы с западением глазного яблока (энофтальм). Иногда наблюдается боковое смещение глазного яблока с ограничением его подвижности (пристеночная гематома, перелом одной из стенок глазницы). Причиной ограничения подвижности глаза в разных направлениях могут также быть повреждения глазных мышц и их нервов.
Если у ребенка с травмой глаза отмечается выраженный роговичный синдром (светобоязнь, блефароспазм, слезотечение), с целью профилактики дополнительной травмы перед осмотром целесообразно закапать в конъюнктивальный мешок 1 %раствор дикаина или 5 % раствор новокаина. Детям до 5 лет при беспокойном поведении за 40—50 мин до осмотра можно ввести промедол и димедрол в возрастных дозировках. Не надавливая на глаз, веки осторожно разводят пальцами и прижимают к костным стенкам орбиты; при этом становятся доступными осмотру интермаргинальное пространство век, внутренняя поверхность нижнего века и нижний конъюнктивальный свод, а также конъюнктива и передний отдел глазного яблока. Определяют выраженность и характер его инъекции (конъюнктивальная, перикорнеальная, смешанная).
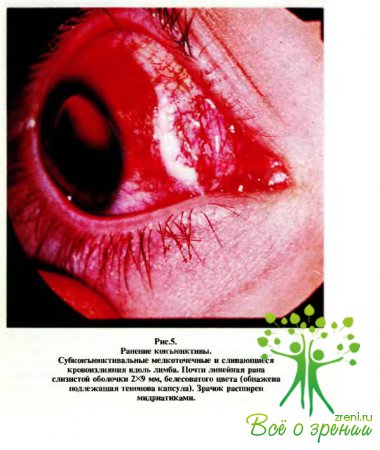
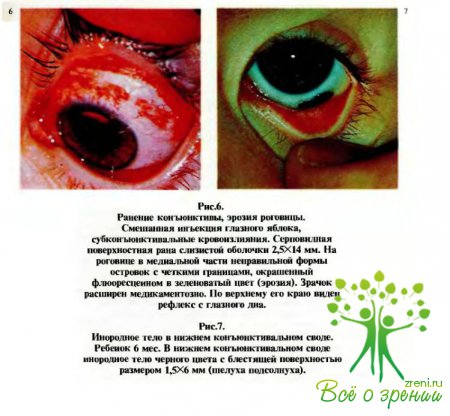
При осмотре слизистой оболочки невооруженным глазом, с боковым освещением и комбинированным методом могут быть выявлены единичные или массивные кровоизлияния в ее толщу и под конъюнктиву, ссадины, ранения (рис.5,6), инородные тела (рис.7), некротические пленки и пузыри при ожогах. Кровоизлияния под конъюнктиву у детей сами по себе безобидны, так как они рассасываются быстро и бесследно, однако массивное кровоизлияние может маскировать такое тяжелое повреждение, как субконъюнктивальный разрыв склеры. При этом внимательный осмотр обычно позволяет выявить проминирующие под слизистую оболочку синеватые бугристые образования (радужка, цилиарное тело или сосудистая оболочка).
В таких случаях отмечается выраженная гипотония глаз, передняя камера углублена. Следует также учитывать, что субконъюнктивальные кровоизлияния имеют тенденцию диффундировать („растекаться") в стороны, в некоторых случаях захватывая практически всю видимую поверхность глаза. В таких случаях следует успокоить родителей, что, несмотря на устрашающий вид глаза, исход (при отсутствии других повреждений) будет благоприятным.
Слизистую оболочку верхнего века осматривают после выворота его с помощью стеклянной палочки. Этим приемом должен владеть каждый педиатр, так как нередко у детей встречаются инородные тела указанной локализации или в верхнем конъюнктивальном своде. Такие инородные тела доставляют очень неприятные ощущения в связи с постоянным травмированием высокочувствительных наружных слоев роговой оболочки и сопровождаются резким блефароспазмом, болью, слезотечением.
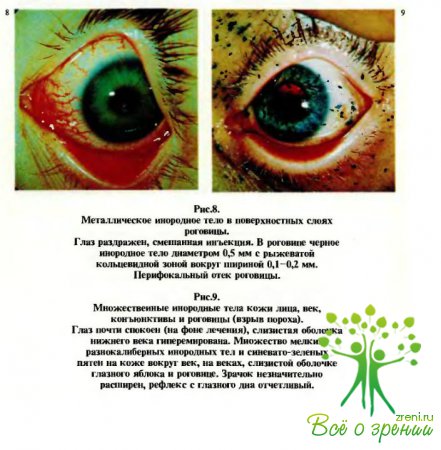
Далее исследуют роговицу, переднюю камеру, радужку. На роговице можно увидеть инородные тела (рис.8, 9); поверхность ее в отдельных участках может быть не зеркальной, а шероховатой, что указывает на дефект эпителия. Наличие такого дефекта—эрозии (см. рис.6) может быть уточнено путем инстилляции в глаз 1—2 капель 1 % раствора флюоресцеиннатрия с последующим промыванием его антисептическим раствором или изотоническим раствором хлорида натрия. Эрозии роговицы при этом окрашиваются в ярко-зеленый цвет, а дефекты эпителия конъюнктивы — в зеленовато-желтый.
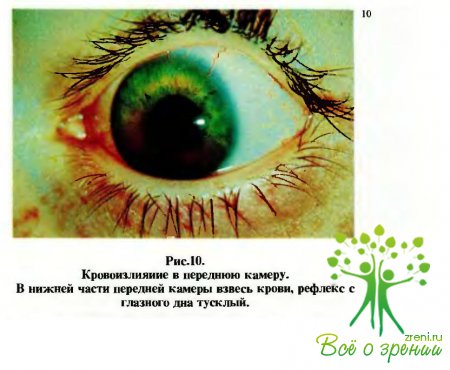
Определяют наличие других повреждений роговицы (см. ниже), а также ее чувствительность с помощью волосков, жгутика ваты или альгезиметров. Глубину передней камеры, ее равномерность, состояние влаги, наличие крови, гноя, инородных тел выясняют, сравнивая со здоровым глазом. Мелкая передняя камера встречается при проникающих ранениях роговицы, особенно при ущемлении в ране радужки, глубокая — при склеральных ранениях, неравномерная камера, как правило, указывает на подвывих хрусталика или отслойку цилиарного тела. В передней камере может быть кровь в виде более или менее густой взвеси (рис.10),
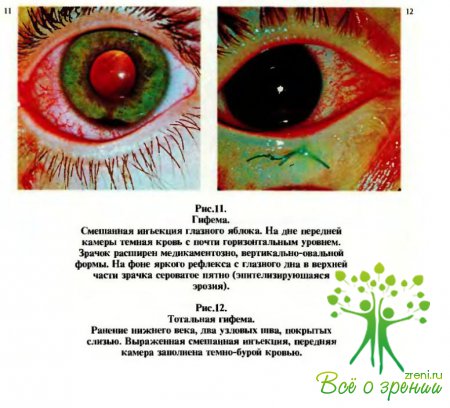
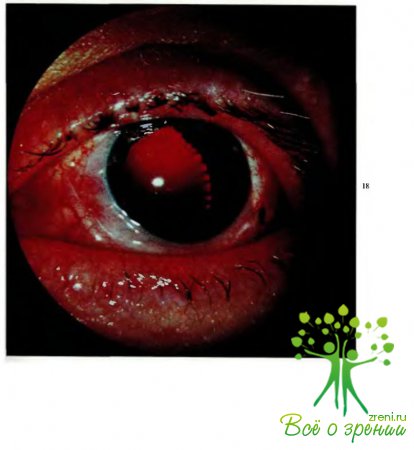
которая уже через несколько часов оседает на дно, обусловливая характерную картину гифемы (рис.11).
Иногда кровь заполняет всю переднюю камеру (рис.12).
Особенностью гифем у детей является то, что они (как и кровоизлияния в глаз другой локализации) рассасываются быстро — в течение нескольких дней. Длительно существующая тотальная гифема может привести к такому серьезному осложнению, как имбибиция роговицы (рис. 13), повышению офтальмотонуса из-за тампонады сгустками крови иридокорнеального угла.
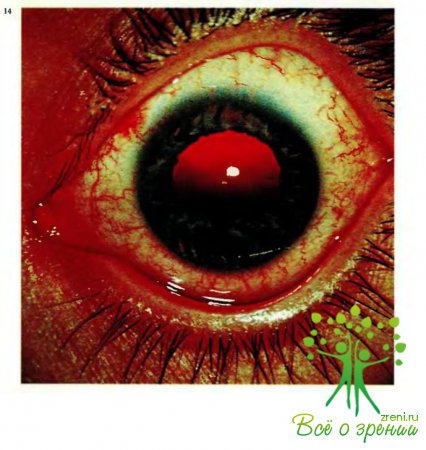
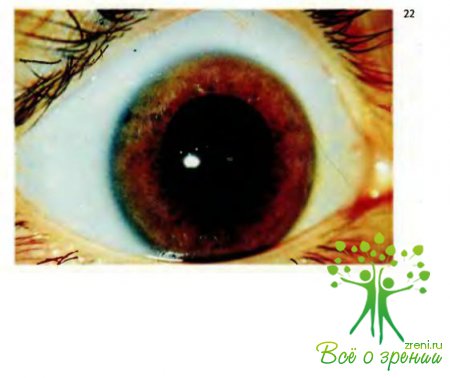
Обращают внимание на цвет, рисунок радужки, наличие на ней дефектов ткани, кровоизлияний, инородных тел, на форму и величину зрачков, наличие надрывов и разрывов зрачкового края радужки (рис.14), прямую и содружественную реакцию зрачков на свет.
В ряде случаев можно отметить отрыв радужки у корня — иридодиализ (рис.15, 16). Иногда в ране роговицы можно увидеть пузырек или обрывки темного цвета; зрачок при этом оказывается подтянутым к ране, приобретает грушевидную форму.
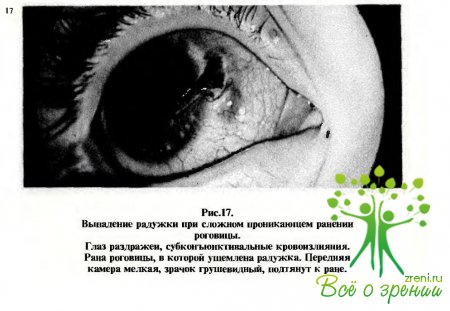
Такая картина в сочетании с гипотонией свидетельствует о проникающем ранении роговицы с выпадением радужки (рис.17). Ни в коем случае не следует пытаться удалить подобное „инородное тело" с роговицы, так как это может привести к тяжелым последствиям.
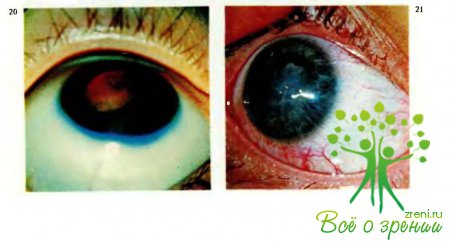
С боковым освещением, комбинированным методом и в проходящем свете исследуют состояние хрусталика; при этом могут быть отмечены как изменения его положения — подвывих (рис.18, 19), вывих (рис.20), так и помутнения (катаракты).
Признаками подвывиха хрусталика являются неравномерность передней камеры и иридодонез, а также наличие края хрусталика, видимого в зрачке. Практически для диагностики подвывиха достаточно 1—2 признаков. Следует отметить, что смещение (дислокация) хрусталика у детей бывает обратимой в связи с большей, чем у взрослых, эластичностью цилиохрусталиковой связки. Что касается посттравматических катаракт, то они могут возникнуть рано, в первые часы и дни, при обширных нарушениях целости капсулы хрусталика в связи с прободным ранением. Нередко при этом наблюдается бурное набухание хрусталиковых масс, заполняющих переднюю камеру (рис.21).
После контузии глаза катаракта может возникнуть в разные сроки (через дни, недели, месяцы), даже после кажущегося клинического выздоровления, и нередко имеет вид розеточной, локализованной в задних кортикальных слоях.
Состояние переднего отдела глаза уточняют с помощью биомикроскопии. У детей до 3—4 лет исследование проводят с помощью ручной, а у более старших — стационарной щелевой лампы. При этом становятся видимыми даже мелкие повреждения слизистой оболочки, роговицы, радужки, не замеченные ранее инородные тела. Особое значение имеет биомикроскопия для определения глубины ранения роговицы (непроникающее, проникающее) и локализации инородных тел (поверхностное, глубокое). Уточняют глубину и протяженность эрозий роговицы, наличие форменных элементов крови на эпителии ее заднего отдела, состояние передней камеры и ее влаги. Биомикроскопия позволяет более точно судить о состоянии зрачкового края радужки, выявить мелкие его дефекты, наличие раневого канала, являющегося продолжением раневого канала роговицы.
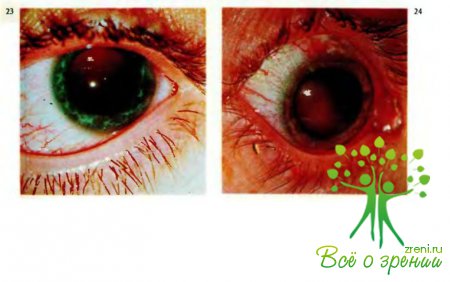
Наряду с исследованием в проходящем свете биомикроскопия дает возможность выяснить структуру и прозрачность стекловидного тела, изменения которых при травме чаше обусловлены кровоизлияниями, — гемофтальмом (рис.22, 23). При массивном, полном гемофтальме рефлекс с глазного дна отсутствует, за хрусталиком просматриваются буроватые или красноватые массы, перемещающиеся при движениях глаза.
Если же гемофтальм частичный, на фоне розоватого рефлекса с глазного дна видны более или менее крупные темные полуфиксированные сгустки (помутнения). Если гемофтальм организуется, в стекловидном теле образуются соединительнотканные тяжи, то могут возникнуть отслойка сетчатки, субатрофия и атрофия глаза. При наличии инфекции стекловидное тело приобретает желтовато-зеленоватый цвет, иногда в нем виден гнойный фокус (рис.24).
После исследования переднего отдела глаза и прозрачных сред расширяют зрачок мидриатиками кратковременного действия (1 % раствор гидробромида гоматропина, 0,1—0,25 % раствор гидробромида скополамина) и осуществляют офтальмоскопию в обратном и прямом видах. При центрально расположенных эрозиях роговицы, гифемах, гемофтальме осмотр глазного дна, особенно в первые часы и дни, может быть затруднен, однако в большинстве случаев офтальмоскопия бывает доступной.
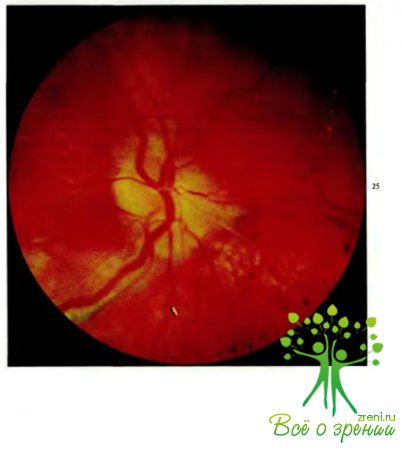
Внимательно осматривают центральную часть глазного дна—диск зрительного нерва и макулярную область. Нередко можно выявить стушеванность границ и гиперемию диска, расширение вен сетчатки. Иногда мгновенная полная слепота у детей может быть связана с разрывом и отрывом зрительного нерва. Клиника этой тяжелой травмы зависит от ее локализации: если разрыв происходит дистальнее места прохождения центральных сосудов сетчатки (1,5—2мм кзади от решетчатой пластинки), то первое время на глазном дне грубых изменений нет, а в дальнейшем развивается атрофия зрительного нерва.
В случае повреждения нерва проксимальнее указанного места на глазном дне, особенно в области диска зрительного нерва, возникают обширные кровоизлияния, и в результате, так же как в первом случае, наступает необратимая слепота.
Наиболее частыми проявлениями травмы со стороны заднего отдела глаза служат помутнения сетчатки и кровоизлияния. Их можно заподозрить уже при исследовании в проходящем свете по белесовато-желтоватому рефлексу с определенных участков глазного дна.
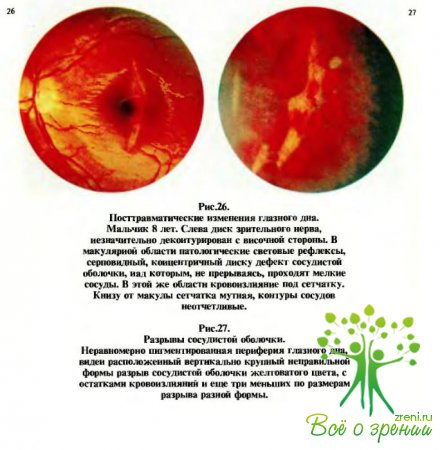
При офтальмоскопии видны сероватые или белесые участки, состоящие из отдельных островков или сливающиеся; локализация, площадь и четкость границ их варьируют. Сосуды сетчатки в местах ее помутнений видны нечетко. Помутнение, локализованное в макулярной области, стушевывает макулярный и фовеолярный рефлексы, в большей или меньшей степени снижается центральное зрение. Исходом помутнений сетчатки может быть полное и бесследное их исчезновение; при более выраженных и грубых помутнениях остается перераспределение пигмента в виде нежных пылевидных или грубых глыбковидных отложений с соответствующим нарушением зрительных функций (рис.25, 26).
Кровоизлияния в сетчатку бывают самой разнообразной локализации, формы, величины, глубины (преретинальные, ретинальные, субретинальные). Если повреждены крупные сосуды, могут возникнуть преретинальные кровоизлияния, локализующиеся между сетчаткой и пограничной мембраной стекловидного тела. Кровь скапливается между ними, как в кармане, постепенно опускаясь на его дно; между жидкой частью крови и форменными элементами образуется горизонтальная граница („перевернутый каравай").
Характерный вид имеют разрывы сосудистой оболочки. В области разрывов в большей или меньшей степени становится видимой изнутри склера, что проявляется возникновением на глазном дне серповидных, лентовидных или неправильной формы участков, четко отграниченных, желтоватых или почти белых. Над этими участками, не прерываясь, проходят сосуды (рис.27,28). Разрывы хориоидеи в центральной части глазного дна расположены обычно концентрично зрительному нерву.
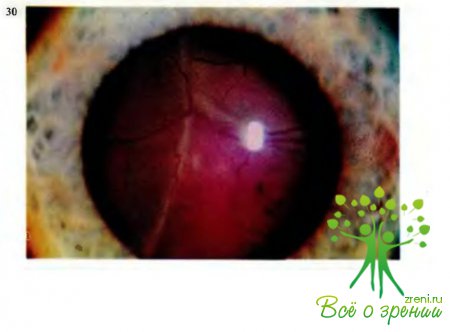
Иногда при тяжелых повреждениях глаза у детей возникают разрывы сетчатки и ее отслойка (рис.29, 30). Место разрыва сетчатки имеет красный цвет (видна обнаженная сосудистая оболочка), четкие контуры, круглую, щелевидную форму или вид клапана. Особенно прогностически неблагоприятны разрывы сетчатки в макулярной области и в зоне центральной ямки, так как это может сопровождаться резким снижением зрения.
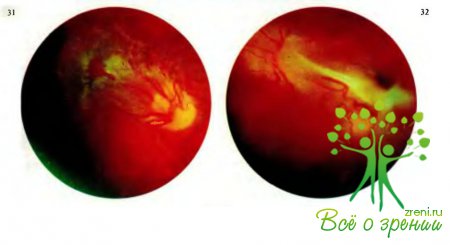
В результате тяжелой травмы глаза у детей может возникнуть и пролиферирующий ретинит (рис.31, 32).
Зрительные функции у детей с повреждениями органа зрения исследуют общепринятыми методами в том объеме, который позволяет общее состояние ребенка. Определяют остроту и поле зрения с помощью ориентировочных и инструментальных методов, причем исследование функций обычно предшествует детальному осмотру ребенка.
Зрение при повреждениях глаз может быть снижено из-за многих причин (эрозии роговицы, кровоизлияния в переднюю камеру, стекловидное тело, сетчатку, помутнения хрусталика, патология сетчатки и др.), но в большинстве случаев потеря зрения является обратимой. Всем детям с повреждениями органа зрения производят рентгенологические исследования (обзорная рентгенограмма глазниц в прямой и боковой проекциях, при показаниях — бесскелетная рентгенография). Если в области глазниц выявляется инородное тело, определяют его локализацию с протезом-индикатором Балтина или маркируют лимб на 12,3,6 и 9 ч висмутовой кашицей. Для более точной локализации целесообразно провести эхобиометрию, которая позволяет также выяснить состояние внутриглазных структур, если они недоступны осмотру (при наличии катаракты, гемофтальма).
Статья из книги: Глазные болезни - Атлас | Ковалевский Е.И..





















Комментариев 0