Патология конъюнктивы (II)

Содержание:
Описание
Трахома[/i]
Инфекционное заболевание глаз, вызываемое возбудителем из группы гальпровий, которые занимают промежуточное положение между вирусами и риккетсиями. Подобно крупным вирусам, возбудитель трахомы образует цитоплазматические включения в эпителиальных клетках конъюнктивы, описанные Хальберштедтером и Провацеком (HP-тельца).
Характерной особенностью возбудителя трахомы является его чувствительность к сульфаниламидным препаратам, антибиотикам, ртутным препаратам и ультрафиолетовым лучам.
Трахома — социальное заболевание, так как ею болеют только люда при нарушениях санитарно-гигиенического режима, перенаселенности, плохих бытовых условиях, недостаточном питании. Передача возбудителя происходит непрямым путем (через предметы общего пользования). Инкубационный период болезни составляет около 2 нед.
Протекает трахома в виде хронического кератоконъюнктивита со всеми присущими хроническому конъюнктивиту признаками — покраснением конъюнктивы, чаще в области верхней переходной складки,, наличием слизи- стогнойного отделяемого, утолщением и инфильтрацией конъюнктивы верхнего века и вследствие этого чувством тяжести в веках, засоренности глаз, склеиванием век во время сна.
В толще конъюнктивы появляются фолликулы в виде крупных сероватых мутных зерен. Поверхность конъюнктивы вместо гладкой и блестящей становится неровной и бугристой, отсюда название болезни (от греч. trachoma — неровный, шероховатый). Вследствие покраснения конъюнктива верхней переходной складки имеет вишнево-багровый оттенок. Далее процесс переходит на конъюнктиву хряща верхнего века, в ней тоже появляются сосочки, фолликулы. Утолщается конъюнктива глазного яблока.
В процесс вовлекается верхний сегмент лимба и роговицы. В них тоже появляется инфильтрация, в роговицу начинают врастать сосуды — образуется трахоматозный паннус («занавеска»), который из верхних сегментов роговицы спускается по роговице вниз и обрывается резкой линией. Далее фолликулы и сосочки начинают распадаться, гибнуть из-за некроза и на их месте в конъюнктиве века, на крае роговицы появляются рубцы, следы от распавшихся сосочков (ямки Гедберта, глазки Бонне).
Рубцы конъюнктивы приводят к укорочению сводов, вследствие чего ограничивается подвижность глаз, рубцы хряща верхнего века приводят к его укорочению, с появлением заворота века и неправильного роста ресниц (трихиаз). Рубцовые изменения возникают и в мышце, поднимающей верхнее веко, развивается птоз (опущение верхнего века), глаза полуприкрыты и больной имеет сонный вид. Гибнут железы хряща и конъюнктивы, развивается сухость глаз (ксероз).
Аналогичные рубцовые изменения в нижнем веке приводят к его вывороту и слезотечению. В результате глубоких Рубцовых изменений веки обезображиваются, образуются сращения между конъюнктивой век и глазного яблока (симблефарон). Классификация трахомы основана на рекомендации ВОЗ (1961).
↑ Подозрение на трахому (trachoma dubium TrD)
может выступать в качестве диагноза преимущественно при массовых обследованиях, когда выявляются единичные или нетипичные для трахомы фолликулы, небольшие или нетипичные изменения в роговице.
Претрахома, или префолликулярная трахома (Рr Тr), устанавливается при небольшой гиперемии конъюнктивы век и незначительной ее инфильтрации, когда фолликулы не определяются, изменения в роговице сомнительны, выделяют вирус Провачека или НР-тельца.
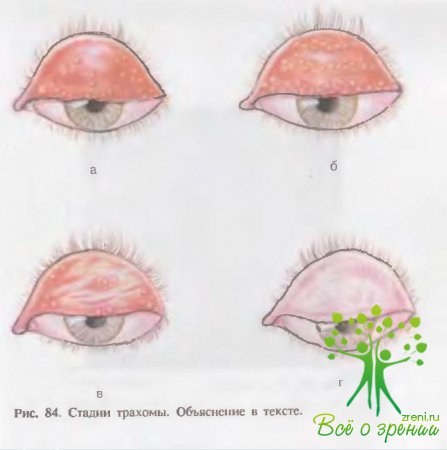
- Первая стадия трахомы[/i] (Tr I, рис. 84, а), или начальная фаза болезни, характеризуется незрелыми фолликулами на конъюнктиве хряща верхнего века, включая ее средний участок; обычно имеются ранние изменения роговицы; выделяется вирус Тr-Х или НР-тельца (для диагноза достаточно 1, 2 или 3 признаков, но не обязательно присутствие всех трех). Фолликулы имеют серовато-мутный цвет и располагаются в толще гиперемированной и инфильтрированной конъюнктивы, размеры их невелики и неодинаковы, над поверхностью они почти не выступают. Определяется небольшая светобоязнь и слизисто-гнойное отделяемое. Веки несколько утолщаются и по утрам склеиваются, у больных появляется чувство «песка в глазу». Эта стадия еще называется цветущей, или прогрессирующей. Она может продолжаться месяцы (более года).
- Вторая стадия[/i] (Тr II, рис. 84, б), или распространенная фаза болезни, представлена большим количеством развитых, зрелых, сочных фолликулов, "папиллярной гиперплазией на фоне гиперемированной и инфильтрированной, отечной ткани, а также паннусом и инфильтратами в области верхнего наружного лимба и роговицы. В этой стадии происходит слияние фолликулов, изменение цвета в серо-желтый, их распад и начало рубцевания. Эта стадия полиморфная и регрессирующая, продолжительность ее составляет месяцы — годы.
- Третья стадия трахомы[/i] (ТrIII, рис. 84, в) наряду со всеми признаками первых двух стадий проявляется выраженной регрессией фолликулов и сосочков во всех отделах конъюнктивы, а также регрессивным паннусом, т. е. на первое место выступают явления рубцевания. В этой стадии трахомы имеются характерные линейные белесоватые рубцы, различаемые преимущественно в области конъюнктивы век, а между рубцами имеются значительные участки геперемированной инфильтрированной ткани с включениями в ней фолликулов и сосочков. Данной фазе болезни присущи такие изменения, как появление заворота век и трихиаза, укорочение сводов и постоянное слезотечение. Если в процесс рубцевания вовлечены слезные, бокаловидные железы и железы хряща века, возникают сухость конъюнктивы, нарушение трофики и прозрачности роговицы (ксероз). Эта стадия, как и первые две, также может длиться годы, сопровождаясь периодическими обострениями.
- Четвертая стадия трахомы[/i] (ТrIV, рис.84, г) — излеченная трахома. В конъюнктиве век уже нет видимой гиперемии и инфильтрации, она вся в рубцах и имеет белесоватый блестящий вид. Однако такая картина может быть обманчивой и чреватой рецидивами болезни, так как в глубоких слоях возможно наличие инфильтрации, фолликулов или сосочков с патологическими включениями. В верхнем сегменте роговицы обнаруживаются выраженные помутнения, поверх которых расположены запустевающие сосуды. Положение век, ресниц, слезных точек и состояние сводов зависят от тяжести предшествующих стадий.
Учитывая большой полиморфизм исходов трахомы, принято ее IV стадию подразделять на четыре группы:
- трахома IV (0) — без ослабления зрения;
- трахома IV (1) — незначительное ослабление зрения;
- трахома IV (2) — умеренное ослабление зрения;
- трахома IV (3) — резкое ослабление зрения.
Первые три стадии трахомы заразны.
[banner_centerrs]
{banner_centerrs}
[/banner_centerrs]
Трахома у детей имеет ряд отличительных черт. Преобладающим морфологическим элементом является фолликул и почти не встречаются папиллярные разрастания. Начало заболевания скрытое и незаметное, гиперемия конъюнктивы, инфильтрация чаще минимальная, экссудация незначительная. Фолликулы расположены сравнительно поверхностно, имеют тонкую розовую блестящую стенку; регрессия фолликулов происходит сравнительно быстро, рубцы остаются очень нежные и их обнаружение возможно часто лишь при биомикроскопии. Хрящевидный отдел век, а также мышцы в процесс вовлекаются редко и почти не бывает кажущегося птоза (обычно нет «сонного вида»), заворота век и трихиаза. Явления паннуса в верхнем сегменте лимба и роговицы минимальны (микропаннус). Рецидивы возможны после общих детских инфекционных заболеваний, туберкулезной интоксикации, а также вследствие нарушения питания, авитаминоза и др.; дети почти никогда не предъявляют жалоб на какие-либо неприятные ощущения в больном глазу.
Прерывистое местное и общее лечение трахомы дает излечение в 70—80%, а непрерывное местное — в 90% случаев. Хороший эффект при лечении трахомы в стадии
III и IV дают физиотерапия в виде электрофореза антибиотиков и рассасывающих средств (лидаза, этилморфина гидрохлорид и др.), ультрафиолетового облучения, а также оксигенотерапия и кортикостероидная терапия.
Оперативные методы лечения трахомы показаны при таких наиболее частых ее последствиях, как рубцовые изменения краев век и трихиаз, глубокие помутнения роговицы вследствие обширного паннуса или ксероза и др. Ликвидация указанных изменений осуществляется чаще с помощью пластических операций по Филатову и др.
↑ Герпетический острый конъюнктивит
Заболевание вызывается вирусом простого герпеса. Обычно встречается у маленьких детей, в семье которых имеются больные с herpes labialis. Реакция конъюнктивы может сопровождаться резкой гиперемией, инфильтрацией, фолликулезом и даже пленками. Заболевание сопровождается светобоязнью, блефароспазмом и слезотечением. При тяжелом течении в процесс может вовлекаться роговица. В ней появляются различные по величине, форме и глубине залегания инфильтраты сероватого цвета. Они, как правило, изъязвляются, что хорошо определяется флюоресцеиновой пробой. Различают первичный и послепервичный герпес.
↑ Пемфигус, или пузырчатка конъюнктивы
Характеризуется появлением на ней тонкостенных полупрозрачных пузырей, которые затем лопаются и на их месте образуются рубцы. Конъюнктива поражается преимущественно в тарзальной области нижнего века, но постепенно в процесс вовлекаются и другие отделы соединительной оболочки. Конъюнктива представляется вначале гиперемированной и отечной, а далее, в связи с экскориацией и пролиферацией ткани, возникают многочисленные рубцы, которые ведут к укорочению конъюнктивы, переднему и заднему симблефарону и завороту век. Заболевание протекает с ремиссиями и обострениями. В процесс обычно вовлекаются слизистые оболочки носоглотки.
↑ Коревой конъюнктивит
Часто бывает самым ранним признаком заболевания ребенка корью. Клиническая картина процесса характеризуется светобоязнью, слезотечением, блефароспазмом, слизисто-серозным отделяемым, покраснением конъюнктивы век и глазного яблока. Эти симптомы бывают выражены настолько резко, что родители обращаются за помощью в первую очередь к окулисту.
Поскольку посещение окулиста приходится примерно на 2—3-й день болезни, то он первый замечает появление сыпи на слизистой оболочке щек (пятна Вельского — Филатова — Коплика), губах, а иногда в конъюнктиве век, и на слезном мясце и раньше педиатра ставит диагноз кори. Явление конъюнктивита резко усиливается в период появления сыпи на конечностях и туловище, т. е. примерно к 4-му дню от начала болезни. Диагноз коревого конъюнктивита, таким образом, облегчается в связи с наличием характерных общих признаков болезни.
В связи с поздним обращением за помощью к окулисту, а также ввиду резкого блефароспазма у больных детей создаются неблагоприятные условия для питания роговицы и могут возникать ее воспаления (кератиты), которые имеют торпидное течение и оставляют после себя стойкие помутнения, значительно снижающие зрительные функции. Чтобы предупредить возможность повреждения роговицы, необходим ранний и тщательный гигиенический уход за глазами ребенка.
↑ Оспенный конъюнктивит
может быть как при натуральной, так и при ветряной оспе. Конъюнктива может вовлекаться в процесс вследствие контакта с содержимым оспенных пустул, вскрывающихся в области края век. При этом возникают очаги гиперемии и отека конъюнктивы, светобоязнь и блефароспазм. В зависимости от тяжести течения болезни и массивности заражения конъюнктивы в ней может быть более или менее выраженное количество оспенных пустул, а следовательно, и та или иная степень тяжести воспаления. Пустулы, которые локализуются в области конъюнктивы век и свода, оставляют после себя беловатые рубчики, похожие на трахоматозные.
Особенно опасно появление пустул в роговице. Вскрытие этих пустул и присоединение вторичной инфекции могут давать глубокие Кератиты с последующим помутнением роговицы и снижением функций глаза. Для предупреждения повреждений глаза необходим тщательный уход за ребенком и фиксация его рук, чтобы он не расчесывал пустулы и не вносил инфекцию в глаза.
↑ Инфекционно (токсико) - аллергические конъюнктивиты
Воспалительные заболевания конъюнктивы глаза могут вызваться различными инфекционными и токсическими аллергическими агентами. Эти процессы сопровождаются разрастанием фолликулов. К ним относятся фолликулез и фолликулярный конъюнктивит (эзериновый и атропиновый, контагиозно-моллюсковый), весенний конъюнктивит и др. Инфекционно (токсико) -аллергические фолликулярные конъюнктивы в подавляющем большинстве случаев свойственны детскому возрасту.
Следует отметить, что аллергические конъюнктивиты могут протекать по так называемому немедленному типу, т. е. остро, или по замедленному — хроническому типу. В настоящее время выделено большое количество аллергенов, которые способствуют возникновению конъюнктивитов.
↑ Фолликулез конъюнктивы и фолликулярный конъюнктивит.
В связи с тем что тот и другой процесс протекает клинически во многом одинаково, а также потому, что в их основе чаще лежат факторы, не связанные с инфекцией, они объединены в одну группу. Предрасполагающими моментами для этих изменений в конъюнктиве могут быть нарушения в деятельности пищеварительного тракта, глистные инвазии, анемии, гипо- и авитаминозы, хронические интоксикации, выраженные аномалии рефракции (аккомо- дативная утомляемость), неудовлетворительные санитарно- гигиенические условия и т. п., не исключена и роль инфекции.
Частота фолликулеза незначительна среди детей дошкольного и быстро возрастает среди детей школьного возраста, достигая 20—30%. К пубертатному возрасту частота фолликулеза вновь резко уменьшается.. Поэтому считается, что фолликулез не болезнь, а возрастное состояние аденоидной ткани, выражающееся в гиперплазии лимфоидных элементов. Фолликулез конъюнктивы нередко сочетается с фолликулярной гиперплазией лимфоидной ткани глотки и носоглотки.
Появление фолликулов вызывает чувство инородного тела под нижним веком. Как правило, фолликулярные и сосочковые разрастания в конъюнктиве и аденоидной субконъюнктивальной ткани появляются незаметно и бесследно могут исчезнуть. Если на фоне фолликулеза возникают дополнительные факторы раздражения (инфекционные, физико-химические и др.), то процесс может перейти в фолликулярный конъюнктивит. Фолликулярный конъюнктивит характеризуется в основном гиперемией конъюнктивы, небольшим ее отеком и инфильтрацией, а также фолликулезом, что напоминает трахому. Конъюнктивальное отделяемое чаще скудное и носит слизистый характер. Заболевание это, как и чистый фолликулез, рецидивирует и через различные сроки проходит, не оставляя каких-либо последствий.
Если в основе фолликулярного конъюнктивита лежит непереносимость каких-либо лекарственных средств (атропин, эзерин, антибиотики, различные аллергены и т. д.), то процесс протекает бурно, он быстро и бесследно исчезает после обнаружения и исключения «вредного» фактора.
Диагноз фолликулеза и фолликулярного конъюнктивита основывается на характерных изменениях в слизистой оболочке глаза, отсутствии распада и рубцевания фолликулов, отсутствии изменений в лимбе и роговице, а также отрицательных результатах лабораторных исследований на трахому и данных общего обследования.
↑ Фолликулярный моллюсковый конъюнктивит
При наличии моллюсков на коже век может возникнуть высыпание фолликулов. Они прозрачны, располагаются поверхностно на гиперемированной и слегка инфильтрированной конъюнктиве нижнего века и свода, не изъязвляются. Лимб и роговица остаются интактными. Однако в запущенных случаях могут возникать кератиты и тоща появляется необходимость дифференцировать эту болезнь от трахомы.
Дальнейшее лечение состоит в оперативном удалении моллюсков с поверхности век. Лечение конъюнктивита. После иссечения узелков наступает быстрое выздоровление.
↑ Весенний конъюнктивит (весенний катар)
Этот конъюнктивит занимает особое место. Процесс имеет выраженную сезонность. В подавляющем большинстве случаев он встречается у школьников и молодых людей в возрасте до 20 лет. Чаще болеют лица мужского пола. Этиология и патогенез болезни неясны. Имеются данные о том, что одной из причин весеннего катара бывают повышенная солнечная инсоляция, различные аллергены (хлопчатник, грецкий орех и др.).
Весенний конъюнктивит наиболее распространен в южных странах с естественной и длительной инсоляцией, где сезонность почти не выражена. В северных странах он почти не встречается. Заболевание начинается исподволь. Дети, обычно мальчики, с конца февраля начинают жаловаться на некоторую зрительную утомляемость, покраснение, чувство тяжести и постоянного зуда век. Во время солнечной погоды у таких детей появляются светобоязнь и слезотечение. Длительное пребывание детей «на солнышке» приводит ко все более многочисленным жалобам и в особенности на нестерпимый зуд. К осени субъективные явления уменьшаются и дети чувствуют себя вполне здоровыми. Однако с наступлением жарких и солнечных дней они вновь начинают
предъявлять прежние жалобы. Так продолжается из года в год на протяжении 10—15 лет.
Заболевание проявляется утолщением и некоторой отечностью век, симулируя частичный птоз; глазная щель суживается. Глаза кажутся сонными, а видимая часть конъюнктивы глазного яблока представляется несколько мутноватой, матовой. В зависимости от локализации и распространенности процесса условно различают пальпебральную (тарзальную), бульбарную, лимбальную, роговичную и смешанную формы весеннего конъюнктивита. Чаще встречаются пальпебральная и смешанная формы заболевания.
Конъюнктива век приобретает матовый молочный вид с несколько синюшным (фиолетовым) оттенком, а остальные отделы слизистой оболочки могут иметь неизмененную розовую окраску. В области хрящевой части конъюнктивы верхнего века обнаруживается бугристость в виде отдельных выростов (возвышений), отдаленных друг от друга глубокими бороздками.
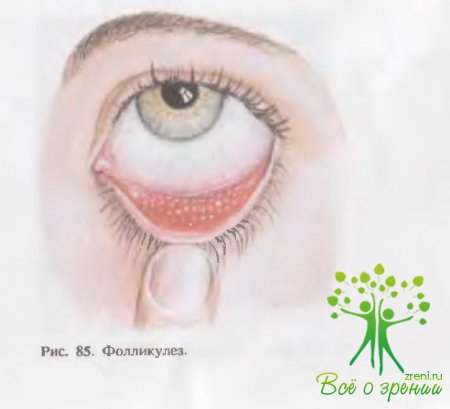
Эти разрастания увеличиваются и приобретают различную форму и размеры, напоминая по своему виду «булыжную мостовую» (рис. 85). Они плотны и безболезненны. Бели в процесс вовлекаются другие отделы конъюнктивы, на них появляется аналогичная бугристость, но она менее выражена. В случаях поражения лимба в нем образуется плотное опухолевидное желеобразное кольцо. Роговица изменяется лишь в единичных случаях, и тогда в ней на границе с лимбом отмечаются белесоватые или серовато-желтоватые с перетяжками возвышения.
Тканевые изменения указывают на аллергический характер болезни, а тот факт, что заболевание встречается прежде всего у мальчиков в период полового созревания, свидетельствует о влиянии гормональных сдвигов в организме. Бели болезнь спустя несколько лет ослабевает, то постепенно указанные изменения, независимо от их локализации и массивности, подвергаются обратному развитию, не исчезая, однако, полностью. Остается утолщение конъюнктивы верхнего века, более широким и рельефным оказывается лимб, и в роговице появляется подобие «старческой дуги».
Диагноз болезни большей частью прост и лишь присоединение инфекции симулирует трахому. При дифференциальной диагностике обращают особое внимание на анамнез, начало и течение процесса, сезонность, влияние жары и солнечного света, а также на наличие патогномоничного весеннему конъюнктивиту нитевидного тягучего секрета, локализующегося в области переходных складок конъюнктивы.
В целях ежегодной профилактики катара ранее болевшим показано проведение в конце зимы профилактических курсов глюкокортикоидной, гипосенсибилизирующей, дезинтоксикационной и витаминотерапии: кортизон, хлорид кальция, димедрол, пипольфен, амидопирин, витамины С и группы В в возрастных дозах. Хороший результате дают подкожные инъекции гистоглобулина (гистамин + гамма- глобулин) в сочетании с местным применением глюкокортикоидов или приемом их внутрь. Медицинские работники и родители должны облегчить состояние детей не только лечебными мероприятиями, но и заверениями о том, что заболевание обязательно и бесследно исчезнет и больной будет совершенно здоров.
↑ Туберкулезно-аллергический конъюнктивит (фликтенулезный, скрофулезный)
Заболевание встречается преимущественно в раннем (до 3лет) детском возрасте. Наиболее частой причиной аллергизации организма у детей является туберкулезная интоксикация. Сенсибилизированный туберкулезными токсинами организм реагирует на различные эндогенные и экзогенные раздражители (физические и химические факторы, гельминтозы, детские инфекции, особенно корь, грипп, диатезы, стрептококковую и стафилококковую инфекцию) значительно сильнее, чем несенсибилизированный. Частота туберкулезно-аллергического конъюнктивита в последние десятилетия уменьшилась с 20—40до 5—10%среди всех болезней глаз у детей.
Заболевание начинается подостро с появления небольшой светобоязни, блефароспазма, слезотечения, а затем и слизисто-гнойного отделяемого. Типично появление в области лимба серовато-желтого круглого образования — фликтены. Размеры фликтены обычно не превышают булавочной головки, реже встречаются очень мелкие «милиарные» фликтены или, еще реже, «широкие», до 5 мм. Нередко болезни сопутствуют экзематозные изменения в уголках рта, у крыльев носа, у мочек ушей и за ушами (экссудативный диатез, золотуха), а также увеличение шейных лимфатических узлов. Через 5—6 дней фликтены, как правило, уплощаются, в центре их образуются вдавления, эпителий слущивается, и если залегание узелков было поверхностным, то они бесследно рассасываются. В редких случаях возникает некротизация фликтен, захватывающая эписклеру и склеру с последующим рубцеванием. Заболевание продолжается 2—4 нед, однако нередки рецидивы.
Дальнейшее лечение туберкулезно-аллергических конъюнктивитов осуществляют офтальмолог, фтизиатр и педиатр; оно должно быть общим и местным. В первую очередь стараются устранить действие вторичных аллергиаирующих факторов (дегельминтизация, ограничение потребления углеводов и солей, санация полости рта, лечение инфекционных болезней и др.). Одновременно показана немедленная и активная гипосенсибилизирующая и неспецифическая противовоспалительная терапия. Она состоит в назначении препаратов кальция, рыбьего жира или его производных, кортизона, димедрола и др. По рекомендации фтизиатра проводят общее специфическое лечение. Обязательно назначают общую и местную витаминотерапию (витамины А, С, Б, группы В), а также диетотерапию (повышенное содержание жиров и белков), аэрогелиотерапию, физиотерапию. Местно в зависимости от формы заболевания назначают противовоспалительные средства, а также средства, способствующие регенерации и рассасыванию. Продолжительность общего лечения и комбинацию препаратов определяет фтизиатр.
Гипосенсибилизирующие средства дают быстрый, но нестойкий эффект. Достаточно малейшего нарушения режима или диеты, чтобы вновь вспыхнуло воспаление наружных оболочек глаза.
↑ ИЗМЕНЕНИЯ КОНЪЮНКТИВЫ ПРИ ОБЩИХ ЗАБОЛЕВАНИЯХ
Наиболее часто реакция конъюнктивы в виде конъюнктивитов возникает при детских инфекционных болезнях. Кроме того, как у детей, так и у взрослых (чаще) могут быть явления невоспалительного отека соединительной оболочки, дистрофии и другие ее изменения, обусловленные сердечно-сосудистыми заболеваниями, патологией паренхиматозных органов, коллагенозами, сахарным диабетом, болезнями крови, авитаминозом и др.
↑ Гипертоническая болезнь и болезнь Рейно
характеризуются вначале транзиторным, а затем и стабильным сужением артерий конъюнктивы с последующим их склерозированием, что проявляется ее бледностью и бедностью сосудистого рисунка. Вены вначале несколько расширяются, но вскоре они вновь суживаются и становятся бледнее.
Болезни группы коллагенозов (ревматизм, ревматоидный артрит, болезнь Стилла, красная волчанка, узелковый периартериит, склеродермия) сопровождаются некоторым сужением сосудов и изменением их калибра. Артерии нередко напоминают четки. В далеко зашедших стадиях процесса и при высокой степени его активности возникают аневризматические расширения капилляров лимба и артерий конъюнктивы, что обусловлено более глубокими морфологическими изменениями в стенках сосудов и нарушением их трофики. В связи с этими процессами нарушается проницаемость сосудов, возникают спонтанные кровоизлияния. Конъюнктива грубеет и становится менее блестящей, матовой.
Сахарный диабет проявляется преимущественно расширением и извитостью сосудов вблизи края роговицы. Кроме того, отмечается увеличение количества капилляров в виде ампулообразных расширений (аневризм) с прорастанием в пограничную зону роговицы. Перечисленные изменения как артерий, так и вен, конъюнктивы симметричны на обоих глазах.
Системные заболевания крови (лейкоз, полицитемия) сопровождаются прежде всего расширением сосудов и увеличением их порозности, что приводит к увеличению проницаемости и появлению отеков и геморрагий.
Базедова болезнь, нейрофиброматоз, аддисонова болезнь, алкаптонурия сопровождаются пигментацией конъюнктивы.
Вирусный гепатит и гемолитическая желтуха; нарушения жирового (болезни Гоше, Нимана — Пика), белкового (цистиноз) и углеводного (галактоземия) обмена, малярия и глистные инвазии могут вызывать желтую окраску конъюнктивы.
Нарушения белкового обмена, сопровождающиеся альбинизмом и синдромом Стерджа — Вебера — Краббе (энцефалотригеминальный ангиоматоз), вызывают покраснение конъюнктивы.
Авитаминозы А и группы В проявляются сухостью и матовым цветом конъюнктивы (ксероз), а при недостатке витамина С (цинга) наблюдается покраснение конъюнктивы из-за кровоизлияний вследствие ломкости сосудов.
Перечисленные наиболее характерные признаки общих заболеваний организма, конечно, присущи не только конъюнктиве; они в различном виде встречаются и в других отделах глаза. Эти признаки имеют важное значение как для диагноза общего заболевания, так и для активного общего и местного лечения.
Статья из книги: Офтальмология | Ковалевский Е.И..


Комментариев 0