Патология сетчатки (I)

Содержание:
Описание
Среди наиболее часто встречающейся патологии сетчатки следует назвать дистрофические (пигментная дегенерация, дегенерация желтого пятна Штаргардта и др.) и воспалительные ее изменения. Воспалительные процессы в сетчатке возникают, как правило, при поражении собственно сосудистой оболочки вследствие туберкулеза, токсоплазмоза, ревматизма и др. Нередко поражения сетчатки обусловлены травмами глаза (сотрясение, кровоизлияния, отслойка). Сравнительно редко в сетчатке у детей возникают опухоли (ретинобластома) или поражения ее в связи с факоматозами.
↑ АНОМАЛИИ СЕТЧАТКИ
Аномалии сетчатки как изолированное самостоятельное отклонение от нормы практически почти не встречаются. Сочетание аномалии сетчатки и сосудистой оболочки проявляется чаще в виде альбинизма и колобом. Чрезвычайную редкость представляют изолированные колобомы пятна сетчатки.
Диагностика аномалий сетчатки не всегда доступна даже офтальмологу. С известной долей подозрения можно говорить о ней при пониженном зрении, но при совершенно спокойных «нормальных» глазах.
Патологические процессы в сетчатке характеризуются рядом признаков, обусловленных различными причинами. Возможны изменения в кровенаполнении сосудов, которые проявляются как гиперемия или ишемия соответствующих зон ретины.
Изменения калибра сосудов сетчатки встречаются сравнительно часто. Возникают эти изменения при травмах и воспалительных процессах, нейроэндокринных заболеваниях, а также в результате повышения внутричерепного, общего артериального или внутриглазного давления.
Кровоизлияния могут появляться при травмах, перифлебитах, сахарном диабете и др. В зависимости от локализации они бывают преретинальными, ретинальными и субретинальными и имеют в каждом случае характерные признаки. Все эти и некоторые другие изменения в сетчатке выявляются только офтальмологами при исследовании глазного дна с помощью специальных приборов и аппаратов.
↑ РЕТИНОПАТИИ
↑ Почечная ретинопатия
Выраженный и длительно протекающий гломерулонефрит, а также сморщенная почка могут привести к возникновению поражений сетчатки. Больные при этой патологии жалуются на понижение остроты зрения, темные пятна перед глазами. Офтальмологические исследования показывают, что внешне глаза у таких детей спокойны, преломляющие среды прозрачны. Однако на глазном дне может быть виден застойный диск зрительного нерва, отмечаются сужение и неравномерность калибра артерий сетчатки. В центральной и периферической зонах глазного дна видны белые разнокалиберные небольшие очаги, а в области пятна сетчатки белесоватые очаги сливаются и напоминают фигуру звезды. Кроме того, по ходу сосудов появляются кровоизлияния. Процесс чаще двусторонний. Зрение снижено, в поле зрения скотомы и микроскотомы.
↑ Диабетическая ретинопатия
Наиболее часто диабетическая ретинопатия развивается у детей и взрослых при длительном течении сахарного диабета. Чем раньше возникает заболевание, тем чаще развивается ретинопатия. Хотя данные о частоте ретинопатии в зависимости от тяжести сахарного диабета, а также от пола больного разноречивы. При выявлении сахарного диабета необходим немедленный осмотр данного больного офтальмологом.
Благодаря ранним профилактическим обследованиям детей с целью выявления сахарного диабета, особенно в семьях с неблагоприятной по данному заболеванию наследственностью, ретинопатию диагностируют в детском и юношеском возрасте.
Поражения сосудов могут сопровождаться и кровоизлияниями различной интенсивности и расположения. Вследствие нарушения проницаемости сосудов сетчатка становится отечной, мутноватой, сероватой, диск зрительного нерва также подвергается аналогичным изменениям. Экссудат желтовато-белый, восковидный. Экссудаты при сахарном диабете, как правило, не образуют фигуры звезды в области пятна сетчатки, как, например, при гипертонической болезни.
Экссудат и кровоизлияния могут проникать в стекловидное тело с последующей его организацией и сморщиванием. В зависимости от локализации и распространенности диабетической ретинопатии страдают острота зрения и периферическое зрение.
Ретинопатии диагностируют с помощью методов офтальмоскопии, офтальмохромоскопии, флюоресцентной ангиографии, при исследовании липидного обмена и др.
Наблюдая за состоянием глазного дна на фоне лечения сахарного диабета нередко представляется возможность судить об эффективности общего лечения и прогнозе заболевания.
↑ Гипертоническая ретинопатия
Картина глазного дна при этой патологии нередко позволяет судить об особенностях течения заболевания и выявить начальные признаки органических изменений сосудов сетчатки при гипертонической болезни.
Изменения на глазном дне при гипертонической болезни принято классифицировать по стадиям: ангиопатия сетчатки, ангиосклероз, ангиоретинопатия и ангионейроретинопатия. Картина изменений при этих сочетаниях чрезвычайно многообразна у взрослых и имеет специфику у детей и подростков.
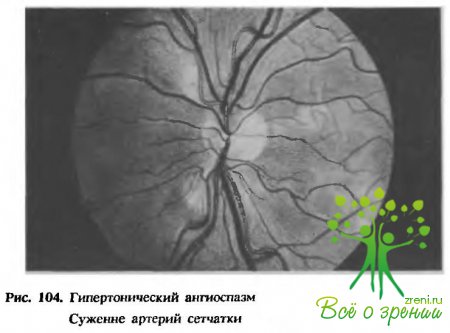
Гипертоническая ангиопатия сетчатки присуща первой фазе течения гипертонической болезни — фазе функциональных сосудистых расстройств и неустойчивого артериального давления(рис. 104). Вначале пассивно расширяются вены, а иногда и артерии.
В дальнейшем возникает спазм артерий, что проявляется рядом сосудистых симптомов, среди которых наиболее характерны такие, как неравномерность калибра сосудов, симптом Гвиста — штопорообразная извилистость мелких вен, окружающих область пятна сетчатки, и симптомы Салюса — Гунна — изменение мест перекреста артерий и вен. Если напряженная артерия лежит над веной, то она может сдавливать ее в различной степени. При ангиопатии лежащая под артерией вена кажется несколько истонченной, просвет ее сужен.
↑ Гипертонический ангиосклероз
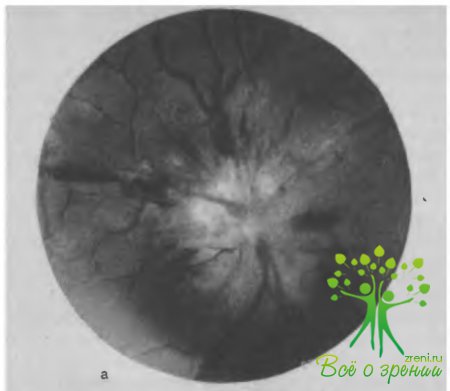
является 2-й стадией изменений глазного дна, при которой поражение сосудов носит уже органический характер. Превалируют при этом симптомы Салюса — Гунна (II и III), т. е. в месте перекреста вена не только имеет суженный просвет, но делает изгиб в виде дуги или имеется кажущийся перерыв вены по обе стороны артерии, на некотором протяжении вена затушевана, могут появляться симптомы «медной» или «серебряной проволоки», что является следствием развития процесса гиалинизации или пролиферации элементов в сосудистой стенке. При этом артериальный сосуд может подвергнуться частичной и даже полной облитерации (рис. 105).
↑ Гипертоническая ангиоретинопатия
дальнейшее прогрессирование изменений на глазном дне. Кроме изменений сосудов, на этой стадии появляются отеки, кровоизлияния и белые очаги. Это указывает на вовлечение в процесс сетчатки. Кровоизлияния бывают в виде петехий и штрихов, что характеризует различную степень изменений сосудов и глубину их залегания. При поражении мелких веточек кровоизлияния обычно мелкие, круглые. Штриховидные кровоизлияния свидетельствуют о поражении более крупных ветвей центральной артерии сетчатки, расположенных в слое нервных волокон.
Белые либо желтоватые ватоподобные, мелкие и крупные очаги с четкими контурами возникают в сетчатке вследствие скопления белковых масс, дегенерации нервных волокон и отложения липидов. При расположении очагов в области пятна формируется фигура звезды. Появление этих изменений является плохим прогностическим признаком.
Гипертоническая ангионейроретинопатия чаще возникает при мозговой форме гипертонической болезни. Наряду с изменениями сосудов и сетчатки в процесс вовлекается и зрительный нерв, развивается его отечность, при офтальмоскопии обнаруживается его застойный диск. Этот признак указывает на неблагоприятный прогноз.
У детей и подростков патология глазного дна при первичной гипертонической болезни бывает менее выраженной и проявляется гипертоническим ангиоспазмом. Сужение артерий сетчатки и уменьшение артериовенозного соотношения является единственным патогномоничным признаком первичной гипертонической болезни у детей. Более стойко и заметно сужение артерий по II стадии при повышении не только систолического, но и диастолического давления. Ангиоспазм — это функциональные, обратимые изменения сосудов.
При вторичной (почечная форма) гипертензии офтальмоскопические изменения на глазном дне у детей сходны с таковыми у взрослых.
Наряду с функциональными изменениями сосудов у детей с вторичной гипертензией, особенно при длительном повышении диастолического давления (выше 90—100 мм рт. ст.), появляются признаки органического изменения артерий (ангиосклероз), аозникают помутнения и кровоизлияния в сетчатке.
При гипертонической ретинопатии, а также нейроретинопатии у детей со вторичной гипертензией изменения на глазном дне носят более генерализованный характер.
↑ Ревматическая ретинопатия
Ревматическая ретинопатия встречается у детей сравнительно редко, в то время как у длительно болеющих ревматизмом взрослых она встречается чаще. При офтальмоскопии видны явления ретиноваскулита с поражением артерий и вен. При тяжелых панваскулитах могут поражаться сосуды в области диска зрительного нерва, напоминая опухоль или застойный диск. Возможно развитие тромбоза сосудов сетчатки. В ранних стадиях зрительные функции не страдают, но с течением
времени появляются неравномерное концентрическое сужение поля зрения, скотомы, метаморфопсии, а затем снижается и острота зрения.
Активное и рано начатое лечение нередко вызывает обратное развитие процесса и восстановление зрения.
↑ Лейкемическая ретинопатия
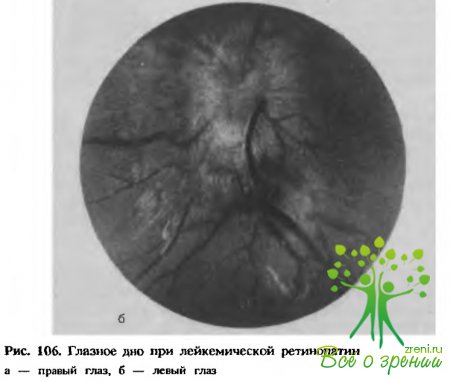
Картина глазного дна при лейкозах характеризуется нередко общим побледнением и желтоватой окраской фона (рис. 106). Сравнительно рано появляются извитость, расширение сосудов. Кровоизлияния при тяжелом течении лейкоза могут быть массивными преретинальными, нередко в центральной зоне, и тогда значительно понижается острота зрения. Возможно появление очаговых помутнений в стекловидном теле. Изменения на глазном дне усугубляются, если поражаются плоские кости глазницы, а также появляется лейкемическая инфильтрация в полости черепа и ретробульбарном пространстве.
Давление инфильтратов на зрительный нерв и повышение внутричерепного давления приводят к появлению застойного диска зрительного нерва, а изменения в глазнице ведут к экзофтальму. Могут появляться диплопия и ограничение подвижности глаз. Процесс чаще двусторонний. При наличии одностороннего экзофтальма диагностика затруднительна.
Для уточнения сущности процесса всегда показано исследование крови (гемограмма) и костного мозга (стернальная пункция). В противном случае возможны ошибочная постановка диагноза саркомы и последующее неоправданное хирургическое вмешательство (экзентерация глазницы).
↑ Болезнь Илза (перифлебит)
Болезнь Илза полиэтиологична, встречается в подростковом и более старшем возрасте, чаще среди лиц, болеющих туберкулезом, токсоплазмозом, вирусными инфекциями и имевших нейроэндокринные нарушения. Процесс нередко двусторонний, для него характерно внезапное снижение остроты зрения вследствие кровоизлияний в стекловидное тело. Передний отдел глаза не изменен. При офтальмоскопии по периферии глазного дна выявляются измененные извитые, четкообразные вены; при экссудативной форме заболевания появляется перивазальная экссудация, вокруг вен возникают муфты. Характерной особенностью болезни Илза являются частые повторные кровоизлияния и все более значительное снижение зрительных функций.
↑ ДЕГЕНЕРАЦИИ СЕТЧАТКИ
↑ Дегенерации (дистрофии) сетчатки
нередкая патология у пожилых людей, но дегенерации (ретинодистрофии, дистрофии) сетчатки у детей — явление сравнительно редкое. Они носят врожденный или наследственный характер.
У детей дегенерации выявляются или в процессе ранних профилактических осмотров органа зрения, или в тех случаях, когда родители замечают низкую остроту зрения у детей, или, наконец, тогда, когда дети сами указывают на плохое зрение, особенно в случаях преимущественного поражения одного глаза. Дети более старшего возраста предъявляют жалобы на ухудшение зрения в сумерки, искривления рассматриваемых предметов. У детей с дегенерациями сетчатки могут быть явления нистагма и косоглазие. Возможны сочетания дегенераций с другими патологическими состояниями организма.
Течение их медленное, но прогрессирующее, они ведут к слабовидению и слепоте. Обратное развитие процесса почти невозможно. В последние годы в связи с многосторонним и глубоким изучением отдельных звеньев патогенеза дегенераций (Л. А. Кацнельсон) предложены средства лечения (ЭНКАД, ФАД, тауфон и др.), дающие в ряде случаев обнадеживающие результаты.
↑ Пигментная дегенерация сетчатки
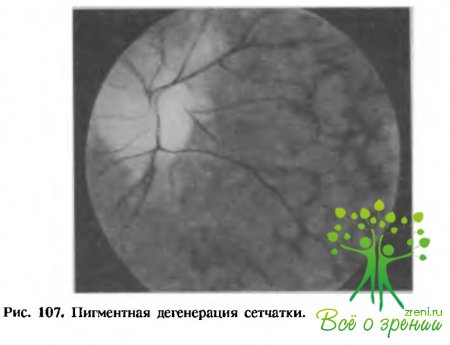
Дегенерация характеризуется так называемой гемералопией (куриная слепота), т. е. резким ухудшением зрительных функций в сумерки. При объективном исследовании у таких больных определяется сужение границ поля зрения, резкое снижение темновой адаптации. Передний отдел глаза и преломляющие среды, как правило, не изменены, а на глазном дне, преимущественное на периферии, обнаруживаются «костные тельца» — черные пигментные отростчатые образования (рис. 107). Постепенно (с годами) количество «костных телер» увеличивается, они становятся большими по величине, местами сливаются в конгломераты и все более приближаются к центру глазного дна.
Одновременно с этим все более ухудшается периферическое зрение вплоть до «трубчатого» зрения, теряется способность ориентироваться в сумерках. Диск зрительного нерва атрофируется, его цвет из розового становится желтоватым. Сосуды сетчатки суживаются, склерозируются. Процесс двусторонний, врожденно наследственный, необратимый. В отличие от функциональной гемералопии гемералопия при пигментной дегенерации сетчатки не поддается лечению витаминами А и группы В. В связи с нарушением трофики глаза могут развиться катаракта, глаукома, отслойка сетчатки и др. Диагностика в выраженных стадиях не вызывает затруднений. Пигментная дегенерация сетчатки наблюдается при синдроме Лоренса —Муна — Барде — Бидля, для которого характерны тугоухость, эндокринные расстройства (ожирение, карликовый рост, задержка умственного развития).
В последнее время стали применять лазер- и фотокоагуляцию. Осуществляют также операции (пересадка части волокон от прямых мышц глаза в перихориоидальное пространство), направленные на улучшение питания — реваскуляризацию сетчатки. Все эти комплексные мероприятия нередко задерживают прогрессирование процесса на многие годы и способствуют улучшению зрительных функций.
Статья из книги: Офтальмология | Ковалевский Е.И..



Комментариев 0