Глаукома | РАЦИОНАЛЬНАЯ ФАРМАКОТЕРАПИЯ В ОФТАЛЬМОЛОГИИ (Часть 2)

Описание
Синдром Лоу (окулоцереброренальный синдром)Эпидемиология
Данные не найдены.
Классификация
Отсутствует.
Этиология
Наследуется по рецессивному типу, сцепленно с Х-хромосомой.
Патогенез
Повышение ВГД обусловлено дисгенезом УПК.
Клинические признаки и симптомы
К основным общим симптомам относятся изменения костно-мышечной системы и суставов (пропорциональный карликовый рост, задержка окостенения скелета с рахитическими костными изменениями, выраженная мышечная гипотония, остеопороз, гипермобильность суставов, задержка физического развития), нервно-психические расстройства (задержка психомоторного развития, снижение или отсутствие сухожильных рефлексов), крипторхизм, периодическое повышение температуры тела, метаболические нарушения (ацидоз, ацидурия, кетонурия, глюкозурия, альбуминурия, аминоацидурия).
К симптомам поражения органа зрения относятся двусторонняя катаракта, гидрофтальм, расходящееся косоглазие, качательный нистагм, голубые склеры, помутнение роговицы, мидриаз, отсутствие реакции зрачков на свет.
Диагноз и рекомендуемые клинические исследования
Диагноз устанавливают на основании характерных изменений общего состояния и поражения органа зрения.
Дифференциальный диагноз
Дифференциальный диагноз проводят с почечным канальцевым синдромом Фанкони, рахитоподобными заболеваниями.
Осложнения и побочные эффекты лечения
Нет данных.
Ошибки и необоснованные назначения
Нет данных.
Общие принципы лечения
Лечение включает в себя удаление катаракты и хирургическое лечение глаукомы (трабекулотомия или трабекулэктомия).
Оценка эффективности лечения
Нет данных.
Прогноз
Прогноз неблагоприятный. Больные умирают в возрасте младше 10 лет от присоединения вторичной инфекции или почечной недостаточности.
Простая первичная открытоугольная глаукома
Эпидемиология
Простая первичная открытоугольная глаукома (ПОУГ) возникает у лиц в возрасте старше 35 лет.
Классификация
Выделяют 4 стадии заболевания (см. «Глаукома»).
Этиология и патогенез
ПОУГ развивается вследствие трабекулопатии и функционального блока шлеммова канала. По данным А.П. Нестерова (1995), определенную роль в развитии этого вида глауком играют особенности анатомического строения глаза (слабое развитие склеральной шпоры и цилиарной мышцы, заднее прикрепление волокон этой мышцы к склере, переднее положение шлеммова канала, малый угол его наклона по отношению к передней камере).
Факторы риска развития ПОУГ:
- повышение ВГД выше уровня, к которому толерантен зрительный нерв;
- возраст старше 35 лет;
- нарушение гемодинамики;
- метаболические факторы (гипо- или гипергликемия, гиперлипидемия);
- цитотоксические факторы (усиление процессов перекисного окисления липидов);
- нарушения в межклеточном веществе.
Клинические признаки и симптомы
Заболевание характеризуется, как правило, бессимптомным течением с прогрессирующим снижением зрительных функций. В редких случаях можно выявить жалобы на периодическое появление радужных кругов при взгляде на источник света, астенопических жалоб, связанных с ослаблением аккомодации.
Диагноз и рекомендуемые клинические исследования
- Тонометрия. Повышение ВГД в одном или двух глазах, различие в уровне ВГД в двух глазах более 5 мм рт. ст., различие в показателях ВГД при измерении в утреннее и вечернее время более 5 мм рт. ст. Исследование рекомендуется проводить при разном положении больного (сидя и лежа).
- Биомикроскопическое исследование. В переднем отделе глаза выявляются признаки изменения капилляров в конъюнктиве и эписклере (неравномерное сужение артериол, расширение венул, образование микроаневризм, мелких кровоизлияний, «зернистого» тока крови, «симптом кобры»), диффузная атрофия зрачкового пояса радужки и деструкция пигментной каймы, положительный тест на ламинарных и водяных венах (эписклеральные вены в месте впадения коллектора склерального синуса) — заполнение их кровью после пальпаторной компрессии глазного яблока через верхнее веко в течение 15—20 с.
- Гониоскопическое исследование (уплотнение зоны трабекулы, экзогенная пигментация, заполнение шлеммова канала кровью).
- Офтальмоскопическое исследование (истончение и сглаженность слоя нервных волокон в перипапиллярной зоне, развитие ГОН, полосчатые геморрагии на ДЗН или рядом с ним, различие в соотношении экскавации ДЗН к его диаметру на двух глазах > 0,2).
- Тонографическое исследование (снижение коэффициента легкости оттока ниже 0,15 мм /мин/мм рт. ст., различие в величине коэффициента легкости оттока в двух глазах > 0,14 мм3/мин/мм рт. ст.).
- Исследование полей зрения (пара- центральные скотомы в зоне Бьеррума, сужение границ преимущественно в верхне- или нижненосовых сегментах).
Дифференциальный диагноз
Дифференциальный диагноз проводят с глаукомой с нормальным ВГД и офтальмогипертензией.
Общие принципы лечения
Патогенез первичных открытоугольных глауком связан с поражением УПК (приводит к повышению ВГД) и заднего отрезка глазного яблока (обусловливает развитие ГОН и снижение зрительных функций). Исходя из этого в лечении ПОУГ выделяют два направления: гипотензивное (медикаментозное, лазерное и хирургическое вмешательства) и нейропротекторное.
Общие принципы гипотензивной терапии
Целью гипотензивной терапии служит достижение «целевого давления». В настоящее время простых и эффективных способов определения «целевого давления» не существует, поэтому при выборе методов гипотензивной терапии следует учитывать следующие факторы:
- возраст больного;
- состояние ДЗН (размер и глубина экскавации, наличие прорывов к краю, цвет неврального кольца);
- состояние перипапиллярной зоны (наличие глаукоматозной перипапиллярной атрофии, перипапиллярного склероза хориоидальных сосудов, полосчатых геморрагий);
[banner_centerrs] {banner_centerrs} [/banner_centerrs] - состояние полей зрения;
- отягощенную наследственность;
- системную артериальную гипотонию или склонность к гипотоническим кризам, особенно ночным;
- склонность к возникновению спазма сосудов и мигрени;
- сердечно-сосудистые заболевания с нарушением центральной гемодинамики;
- нарушение гемодинамики в бассейне внутренней сонной артерии;
- склонность к гипергликемии;
- нарушение реологических свойств крови;
- миопию средней и высокой степени.
В соответствии с указанными факторами можно выделить группы больных с различной тяжестью заболевания и уровнем «целевого давления»:
- больные молодого возраста с начальной стадией ПОУГ без выраженного изменения ДЗН и перипапиллярной области, без наследственной отягощенности и сопутствующих заболеваний. Уровень «целевого давления» составляет 21—23 мм рт. ст. (при тонометрии). В ходе лечения ВГД должно быть снижено не менее чем на 20%;
- больные (независимо от возраста) с развитой или далеко зашедшей стадией глаукомы, без тяжелых сопутствующих заболеваний и наследственной отягощенности. Больные с начальными изменениями полей зрения, выраженными изменениями в ДЗН или перипапиллярной зоне, клинически значимыми сопутствующими заболеваниями и неблагоприятным семейным анамнезом. Уровень «целевого давления» составляет 17—20 мм рт. ст. (при тонометрии). В ходе лечения ВГД должно быть снижено не менее чем на 30%;
- больные с развитой и далеко зашедшей глаукомой, выраженными изменениями в ДЗН или перипапиллярной зоне, клинически значимыми сопутствующими заболеваниями и неблагоприятным семейным анамнезом. Уровень «целевого давления» составляет 16 мм рт. ст. и менее (при тонометрии). В ходе лечения ВГД должно быть снижено не менее чем на 35—40%.
Уровни гипотензивной терапии:
- медикаментозная терапия;
- лазерное вмешательство;
- лазерное вмешательство в сочетании с медикаментозной терапией;
- непроникающая операция;
- непроникающая операция в сочетании с медикаментозной терапией;
- традиционная проникающая фистулизирующая операция;
- проникающая фистулизирующая операция в сочетании с медикаментозной терапией.
Переход от одного уровня к другому осуществляется при неэффективности проводимой терапии. Однако в ряде случаев с самого начала используют более мощный способ лечения (при несоблюдении больным предписаний врача, непереносимости ЛС, высоком ВГД и т.д.).
Общие принципы лекарственной гипотензивной терапии
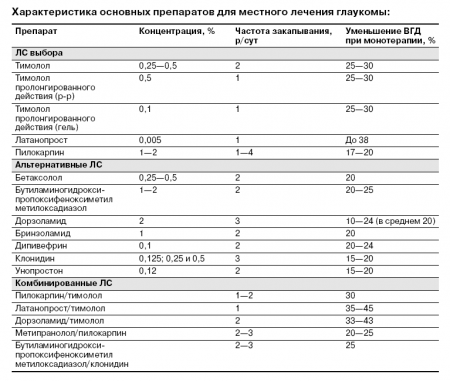
- лечение начинают с ЛС выбора, в отсутствие эффекта данное ЛС заменяют другим ЛС выбора или используют комбинированную терапию (сочетание ЛС выбора и альтернативного ЛС либо двух ЛС выбора);
- при непереносимости или наличии противопоказаний к применению ЛС выбора лечение начинают с использования альтернативного ЛС;
- при проведении комбинированной терапии не следует использовать более двух ЛС одновременно; предпочтительно применение комбинированных ЛС;
- при проведении комбинированной терапии не следует использовать ЛС с одинаковым фармакологическим действием;
- при выборе ЛС необходимо учитывать следующие параметры: тип влияния на гидродинамику глаза, степень возможного снижения ВГД, противопоказания к применению, переносимость и необходимую частоту применения; два последних фактора могут значительно ухудшать качество жизни больных и в конечном итоге приводить к несоблюдению рекомендуемого режима лечения, что снизит эффективность проводимой терапии;
- лечение осуществляется на протяжении всей жизни больного. При проведении медикаментозной терапии необходимо варьировать ЛС. С этой целью 2— 3 раза в год на 1—2 мес изменяют терапию. Замену следует проводить на ЛС, принадлежащее к другой фармакологической группе, с другим механизмом действия.
Общие принципы нейропротекторной терапии
Нейропротекторная терапия эффективна только при условии достижения «целевого давления» на фоне гипотензивной терапии.
По механизму действия Е.А. Егоров и В.Н. Алексеев (2001) разделяют нейропротекцию на прямую, при которой используемые препараты непосредственно защищают ретинальные ганглии и аксоны зрительного нерва, и непрямую, при которой нейропротекторное действие связано с влиянием препаратов на факторы риска, способствующие гибели нервных клеток.
Нейропротекторные ЛС прямого действия:
- бетаксолол;
- ферментные антиоксиданты (супероксиддисмутаза);
- неферментные антиоксиданты (метилэтилпиридинол, пентагидроксиэтил- нафтохинон);
- пептидные биорегуляторы (ретиналамин и др.).
Нейропротекторные ЛС непрямого действия:
- спазмолитики;
- ангиопротекторы;
- антагонисты кальция;
- ноотропные препараты;
- антиоксиданты, в том числе неферментативные (цитохром С, аскорбиновая кислота, витамин Е, янтарная кислота).
Использование ЛС выбора влияет на все звенья патогенеза (снижение выраженности антиоксидантных свойств, нарушения микроциркуляции, реологических свойств крови, изменение сосудистой стенки, в том числе атеросклероз, метаболические нарушения). Применение альтернативных ЛС оказывает эффект в отношении других факторов риска развития глаукомы.
Выбор ЛС осуществляют с учетом ведущей роли того или иного фактора риска (возрастные нарушения общего состояния и центральной гемодинамики, регионарная ишемия, системная артериальная гипотония и эпизоды ночных гипотонических кризов, спазм периферических сосудов и приступы мигрени, склонность к гипергликемии).
Для выбора нейропротекторной терапии Е.А. Егоров и В.Н. Алексеев (2001) предлагают выделять следующие группы больных в зависимости от ведущих факторов риска:
- 1-я группа — возрастные нарушения общего состояния и центральной гемодинамики;
- 2-я группа — регионарная ишемия;
- 3-я группа — системная гипотония и эпизоды ночных гипотонических кризов;
- 4-я группа — периферический вазоспазм и мигрени;
- 5-я группа — склонность к гипергликемии.
ЛС выбора (применяют у всех больных с глаукомой):
Оценка эффективности лечения
Критерии эффективности лечения:
- нормализация ВГД;
- отсутствие снижения зрительных функций;
- отсутствие прогрессирования ГОН.
Осложнения и побочные эффекты лечения
При использовании указанных препаратов возможно развитие аллергических реакций и побочных эффектов, свойственных данным ЛС.
Ошибки и необоснованные назначения
Недостаточное снижение ВГД на фоне гипотензивной терапии вследствие применения неэффективных препаратов или позднего перехода к хирургическому лечению способствует прогрессу заболевания.
Прогноз
В случае выявления заболевания на ранних стадиях и проведения адекватной гипотензивной и нейропротекторной терапии возможно сохранение зрительных функций в течение длительного периода времени.
Эксфолиативная открытоугольная глаукома
Эпидемиология
Развитие первичной эксфолиативной открытоугольной глаукомы (ЭОУГ) связано с псевдоэксфолиативным (эксфолиативным) синдромом. Заболевание возникает у лиц в возрасте старше 50 лет.
Этиология и патогенез
ЭОУГ характеризуется отложением эксфолиативного материала в переднем сегменте глаза и развитием трабекулопатии и функционального блока шлеммова канала. Возможно развитие эксфолиативного синдрома без глаукомы. Течение ЭОУГ более тяжелое, чем ПОУГ.
Клинические признаки и симптомы
Вначале поражение одностороннее, спустя некоторое время процесс распространяется на второй глаз. В редких случаях возможен односторонний характер заболевания.
Диагноз и рекомендуемые клинические исследования
- Биомикроскопическое исследование (отложение эксфолиативного материала в виде мелких сероватых чешуек на передней капсуле хрусталика, задней поверхности роговицы, по краю зрачка с постепенным исчезновением пигментной каймы).
- Гониоскопическое исследование (отложение эксфолиативного материала в трабекулярной зоне).
Дифференциальный диагноз
Дифференциальный диагноз проводят с простой первичной открытоугольной глаукомой.
Общие принципы лечения
См. «Простая первичная открытоугольная глаукома».
Оценка эффективности лечения
См. «Простая первичная открыто- угольная глаукома».
Ошибки и необоснованные назначения
См. «Простая первичная открыто- угольная глаукома».
Осложнения и побочные эффекты лечения
См. «Простая первичная открыто- угольная глаукома».
Прогноз
См. «Простая первичная открыто- угольная глаукома».
Пигментная глаукома
Эпидемиология
Пигментная глаукома развивается преимущественно (77—90% случаев) у мужчин с синдромом пигментной дисперсии в возрасте от 15 до 68 лет. Может сочетаться с ПОУГ. Средний возраст манифестации заболевания составляет у мужчин 34 года, у женщин — 49 лет.
Классификация
Отсутствует.
Этиология и патогенез
ПОУГ характеризуется отложением пигмента в переднем сегменте глаза и развитием трабекулопатии и функционального блока шлеммова канала.
Клинические признаки и симптомы
В некоторых случаях отмечается спонтанная стабилизация глаукомного процесса. Возможно развитие синдрома пигментной дисперсии без глаукомы. К наиболее частым симптомам относятся появление радужных кругов, затуманивание зрения.
Диагноз и рекомендуемые клинические исследования
Рекомендуется биомикроскопическое исследование (депигментация радужки и отложение пигмента на разных структурах переднего отдела глаза, в том числе в УПК).
Дифференциальный диагноз
Дифференциальный диагноз проводят с простой первичной открытоугольной глаукомой.
Общие принципы лечения
См. «Простая первичная открытоугольная глаукома».
Оценка эффективности лечения
См. «Простая первичная открыто- угольная глаукома».
Ошибки и необоснованные назначения
См. «Простая первичная открыто- угольная глаукома».
Осложнения и побочные эффекты лечения
См. «Простая первичная открыто- угольная глаукома».
Прогноз
См. «Простая первичная открыто- угольная глаукома».
Глаукома с нормальным внутриглазным давлением
Эпидемиология
Распространенность глаукомы с нормальным внутриглазным давлением (ГНД) в разных странах различается. Согласно недавно полученным данным, в Европе на долю ГНД приходится около 40% всех случаев первичной открытоугольной глаукомы, в Японии — 60%. ГНД возникает у лиц в возрасте старше 35 лет, чаще у женщин. Первые признаки заболевания появляются в среднем на 10 лет позже, чем при ПОУГ.
Классификация
Отсутствует.
Этиология и патогенез
Этиология и патогенез ГНД мало изучены. По данным различных авторов, важную роль в ее развитии играют метаболические и гемодинамические нарушения в глазном яблоке.
Клинические признаки и симптомы
Как правило, первые признаки заболевания появляются слева, а затем процесс распространяется на правый глаз. Уровень ВГД при традиционных способах измерения находится в пределах нормы. Однако в течение суток могут отмечаться подъемы ВГД, которые не выявляются при проведении традиционной суточной тонометрии.
Уровень ВГД может резко меняться при изменении положения тела. В некоторых случаях в анамнезе имеются указания на увеличение уровня ВГД. Кроме того, в ряде случаев снижена толерантность зрительного нерва к подъемам ВГД или уменьшение индивидуального нормального уровня ВГД. Для заболевания характерны острые нарушения гемодинамики, как системные (кровотечения, гипотензивные кризы), так и в ДЗН (инфаркт зрительного нерва), хронические нарушения общей и местной гемодинамики, снижение давления ликвора. Кроме того, выявляются глаукоматозные изменения ДЗН (наиболее характерны кровоизлияния в зоне ДЗН) и полей зрения.
Диагноз и рекомендуемые клинические исследования
- Определение состояния общей и местной гемодинамики (исследование реологических свойств крови, допплерографическое исследование сосудов головного мозга и глазной артерии, калиброметрия сосудов сетчатки и т.д.).
- Оценка функционального состояния зрительного нерва и сетчатки при помощи двухвариабельной количественной периметрии, исследования центрального поля зрения, электрофилиологического исследования (ЭФИ).
- Определение топографии ДЗН (сканирующая лазерная офтальмоскопия).
- Определение изменений уровня ВГД в течение суток, при изменении положения тела и т.д.
- Постановка функциональных проб на водяных венах.
Общие принципы лечения
См. «Простая первичная открыто- угольная глаукома».
Оценка эффективности лечения
См. «Простая первичная открыто-угольная глаукома».
Осложнения и побочные эффекты лечения
См. «Простая первичная открыто-угольная глаукома».
Ошибки и необоснованные назначения
См. «Простая первичная открыто-угольная глаукома».
Дифференциальный диагноз
Проводят с ПОУГ с повышенным ВГД, заболеваниями зрительного нерва, которые могут привести к его атрофии (миопия, ишемическая нейропатия и т.д.).
Прогноз
См. «Простая первичная открыто- угольная глаукома».
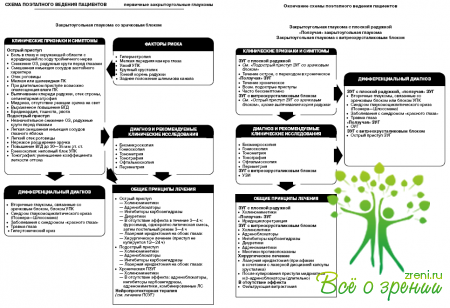
Закрытоугольная глаукома со зрачковым блоком
Эпидемиология
Закрытоугольная глаукома со зрачковым блоком представляет собой наиболее распространенную форму первичных закрытоугольных глауком (ПЗУГ); на ее долю приходится 70—80% всех случаев ПЗУГ. Заболевание развивается у лиц среднего и пожилого возраста. Протекает в форме острых и подострых приступов. В дальнейшем из-за образования гониосинехий переходит в хроническую форму.
Классификация
- Острый приступ.
- Подострый приступ.
- Хроническая форма.
Этиология и патогенез
Факторы риска:
- гиперметропия;
- мелкая передняя камера глаза;
- узкий УПК;
- крупный хрусталик;
- тонкий корень радужки;
- заднее положение шлеммова канала.
Патогенез обусловлен развитием зрачкового блока, возникающего при умеренном расширении зрачка, что приводит к выпячиванию корня радужки и блокаде УПК. Иридэктомия купирует приступ, предупреждает развитие новых приступов и переход заболевания в хроническую форму.
Клинические признаки и симптомы
Острый приступ:
- боль в глазу и окружающей его области с иррадиацией по ходу тройничного нерва (лоб, висок, скуловая область);
- снижение остроты зрения, появление радужных кругов перед глазами;
- смешанная инъекция глазного яблока застойного характера;
- отек роговицы;
- мелкая или щелевидная передняя камера;
- при длительном существовании приступа возможно появление опалесценции влаги передней камеры;
- выпячивание кпереди радужки, отек ее стромы, сегментарная атрофия;
- мидриаз, отсутствие реакции зрачка на свет;
- выраженное повышение ВГД;
- брадикардия, тошнота, рвота.
Подострый приступ:
- незначительное снижение остроты зрения, появление радужных кругов перед глазами;
- легкая смешанная инъекция глазного яблока;
- легкий отек роговицы;
- не резко выраженное расширение зрачка;
- повышение ВГД до 30—35 мм рт. ст.;
- при гониоскопическом исследовании определяется неполный блок УПК;
- при тонографии наблюдается выраженное уменьшение коэффициента легкости оттока.
Диагноз и рекомендуемые клинические исследования
Диагноз острого приступа закрытоугольной глаукомы устанавливают на основании жалоб больного и данных биомикроскопического исследования и измерения ВГД.
При подостром приступе и хронической форме рекомендуемые исследования:
- биомикроскопическое исследование;
- гониоскопическое исследование;
- тонометрия;
- тонография;
- офтальмоскопическое исследование;
- периметрия.
Дифференциальный диагноз
Дифференциальный диагноз проводят с различными видами вторичных глауком, связанных со зрачковым блоком (факоморфическая, факотопическая с ущемлением хрусталика в зрачке) или блоком
УПК (неопластическая, факотопическая с дислокацией хрусталика в переднюю камеру), синдромом глаукомоциклитического криза (Познера—Шлоссмана), заболеваниями, сопровождающимися синдромом «красного глаза» (острый конъюнктивит, острый иридоциклит с офтальмо- гипертензией), травмой органа зрения, гипертоническим кризом.
Для факоморфической глаукомы характерно постепенное снижение остроты зрения и наличие в просвете зрачка диффузно мутного с перламутровым оттенком хрусталика, для факотопической глаукомы с ущемлением хрусталика — наличие хрусталика, ущемленного в зрачке, как правило, вследствие микросферофакии.
При неопластической глаукоме выявляется неравномерность передней камеры, при гониоскопическом исследовании определяется опухоль цилиарного тела.
Факотопическая глаукома с дислокацией хрусталика в переднюю камеру характеризуется неравномерностью передней камеры и наличием в ней хрусталика.
При синдроме глаукомоциклитического криза, несмотря на значительное повышение ВГД, отсутствуют выраженная боль и отек роговицы, передняя камера средней глубины, УПК открыт, при гониоскопическом исследовании определяются признаки дисгенеза УПК.
Для острого конъюнктивита характерно отсутствие снижения остроты зрения и радужных кругов перед глазами, отека роговицы, изменения глубины передней камеры и мидриаза, повышения ВГД.
При остром иридоциклите с офтальмо- гипертензией выявляются глубокая инъекция сосудов глазного яблока, преципитаты на эндотелии роговицы, признаки экссудации во влаге передней камеры, изменение цвета радужки и ее отек, миоз; передняя камера средней глубины.
Общие принципы лечения
Оценка эффективности лечения
Критерии эффективности лечения:
- нормализация ВГД;
- отсутствие снижения зрительных функций;
- отсутствие прогрессирования ГОН.
Осложнения и побочные эффекты лечения
При использовании указанных препаратов возможно развитие аллергических реакций и побочных эффектов, свойственных данным ЛС.
Ошибки и необоснованные назначения
Недостаточное снижение ВГД на фоне гипотензивной терапии вследствие применения неэффективных препаратов или позднего перехода к хирургическому лечению способствует прогрессу заболевания.
Прогноз
В случае выявления заболевания на ранних стадиях и проведения адекватной гипотензивной и нейропротекторной терапии возможно сохранение зрительных функций в течение длительного периода времени.
Закрытоугольная глаукома с плоской радужкой
Эпидемиология
Данные отсутствуют.
Классификация
Отсутствует.
Этиология и патогенез
Факторами риска, кроме отмеченных выше, служат утолщенный корень радужки и переднее положение цилиарной короны и основания радужки.
Патогенез обусловлен блоком УПК утолщенной прикорневой складкой радужки при расширении зрачка. Иридэктомия не предупреждает развития приступов.
Клинические признаки и симптомы
Аналогичны таковым при подостром приступе закрытоугольной глаукомы со зрачковым блоком. Течение острое, с переходом в хроническое.
Диагноз и рекомендуемые клинические исследования
- Биомикроскопическое исследование.
- Гониоскопическое исследование.
- Тонометрия.
- Тонография.
- Офтальмоскопическое исследование.
- Периметрия.
Дифференциальный диагноз
Дифференциальный диагноз проводят с различными видами вторичных глауком, связанных со зрачковым блоком (факоморфическая, факотопическая с ущемлением хрусталика в зрачке) или блоком УПК (неопластическая, факотопическая с дислокацией хрусталика в переднюю камеру), синдромом глаукомоциклитического криза (Познера—Шлоссмана), заболеваниями, сопровождающимися синдромом «красного глаза» (острый конъюнктивит, острый иридоциклит с офтальмогипертензией), травмой органа зрения.
Общие принципы лечения
Оценка эффективности лечения
Критерии эффективности лечения:
- нормализация ВГД;
- отсутствие снижения зрительных функций;
- отсутствие прогрессирования ГОН.
Осложнения и побочные эффекты лечения
При использовании указанных препаратов возможно развитие аллергических реакций и побочных эффектов, свойственных данным ЛС.
Ошибки и необоснованные назначения
Недостаточное снижение ВГД на фоне гипотензивной терапии вследствие применения неэффективных ЛС или позднего перехода к хирургическому лечению способствует прогрессу заболевания.
Прогноз
В случае выявления заболевания на ранних стадиях и проведения адекватной гипотензивной и нейропротекторной терапии возможно сохранение зрительных функций в течение длительного периода времени.
«Ползучая» закрытоугольная глаукома
Эпидемиология
У женщин заболеваемость выше, чем у мужчин.
Классификация
Отсутствует.
Этиология и патогенез
Патогенез обусловлен сращением периферии радужки с передней стенкой УПК. Причины облитерации УПК неизвестны.
Клинические признаки и симптомы
Течение хроническое, без приступов. Заболевание чаще протекает бессимптомно, но у некоторых пациентов наблюдаются подострые приступы.
Диагноз и рекомендуемые клинические исследования
Рекомендуемые исследования:
- биомикроскопическое исследование;
- гониоскопическое исследование;
- тонометрия;
- тонография;
- офтальмоскопическое исследование;
- периметрия.
Дифференциальный диагноз
При бессимптомном течении проводят с открытоугольной глаукомой, при развитии приступов с различными видами вторичных глауком, связанных со зрачковым блоком (факоморфическая, факотопическая с ущемлением хрусталика в зрачке) или блоком УПК (неопластическая, факотопическая с дислокацией хрусталика в переднюю камеру), синдромом глаукомоциклитичес- кого криза (Познера—Шлоссмана), заболеваниями, сопровождающимися синдромом «красного глаза» (острый конъюнктивит, острый иридоциклит с офтальмо- гипертензией), травмой органа зрения.
Общие принципы лечения
Медикаментозная терапия малоэффективна.
Показано проведение иридоциклоретракции.
Осложнения и побочные эффекты лечения, ошибки
Нет данных.
Оценка эффективности лечения
Нет данных.
Прогноз
При адекватной терапии и снижении уровня ВГД зрительные функции удается сохранить.







Комментариев 0