Слезные органы | Детская офтальмология

Содержание:
Описание
Врожденная патология слезных органов- Врожденное отсутствие слезной железы. Редкая аномалия, обычно сопровождающаяся другими пороками развития глазного яблока, включая синдром Фрейзера и лакримо-отоденто-дигитальный синдром.
- Отсутствие слезной жидкости. Легкая степень врожденной недостаточности продукции слезы встречается достаточно часто. Данная патология наблюдается как в изолированной форме, так и в сочетании с семейной дизавтономией. Расстройство проявляется ощущением дискомфорта и патологией роговицы.
- Эктопия слезной железы — формирование конгломерата ткани в орбите.
- Формирование содержимого дермоидной кисты из тканей слезных органов, неспособных к осуществлению физиологической функции.
- Фистулы слезопроводящих путей с истечением слезы через фистулу непосредственно на кожу.
- Синдром крокодиловых слез. Возникает как последствие расстройства У-УП пары черепно-мозговых нервов. У больных появляется обильное слезотечение во время еды. Патология часто сопутствует синдрому Дуана.
Синдром «сухих» глаз
В норме слезная пленка имеет трехслойную структуру.
- Маслянистый «липидный» слой, снижающий испарение, стабилизирующий слезную пленку и обеспечивающий высокое оптическое качество ее поверхности. Липиды вырабатываются мейбомиевыми железами.
- Водный слой, поступающий непосредственно из слезной железы.
- Слизистый слой, вырабатывающийся в железах конъюнктивы.
• Недостаточность слизистого слоя:
- трахома;
- синдром Стивенса-Джонсона.
• Недостаточность липидного слоя:
- блефарит;
- мейбомиит;
- утрата мейбомиевых желез, например, вследствие ранее перенесенных заболеваний или облучения.
• Недостаточность водного слоя («сухой» кератоконъюнктивит):
- врожденное отсутствие слезной жидкости;
- патология слезного рефлекса;
- локальная сухость — расстройство мигания или дефектное распределение слезной пленки по поверхности роговицы;
- синдром семейной глюкокортикоидной недостаточности с сопутствующей сердечной ахалазией;
- эктодермальная дисплазия;
- пороки развития черепно-лицевого скелета, например синдром Гольденара, краниосиностоз;
- множественная эндокринная неоплазия IIb типа.
- семейная дизавтономия (синдром Рай- ли-Дея:
- а. преимущественно поражает детей еврейского происхождения;
- б. дезинтеграция функций вегетативной нервной системы;
- в. сенсорная нейропатия;
- г. отсутствие грибовидных сосочков на языке;
- д. снижение слезоотделения;
- е. снижение чувствительности роговицы (рис. 12.1);
- ж. нейропатия зрительного нерва.
- а. преимущественно поражает детей еврейского происхождения;
- синдром Сьегрена. Сухость глаз, слизистой оболочки верхних дыхательных путей в сочетании с ревматоидным артритом или аутоиммунным процессом.
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Лечебные мероприятия при синдроме «сухих» глаз
I. Лечение фонового заболевания:
- дефицита витамина А;
- патологии слезной пленки;
- расстройств слезоотделения:
- а. исключение пребывания в сухой атмосфере;
- б. ношение гидрофильных контактных линз;
- в. окклюзии;
- г. увлажнение воздуха в помещениях.
II. Возмещение дефицита слезной жидкости
- восстановление увлажнения глазного яблока с помощью тарзораффии;
- коррекция испарения посредством повышения влажности окружающего воздуха.
III. Применение искусственной слезы, а также поливинилового спирта, метил целлюлозы и обычных глазных мазей.
↑ Дакриоаденит
Обычно сопровождает общее инфекционное заболевание (эпидемический паротит, инфекционный монопуклеоз, hei-pes zoster, гистоплазмоз, гонококковую инфекцию пли саркондоз). Проявляется в припухлостью в области слезной железы, ухудшением общего самочувствия и повышением температуры. Сканограммы компьютерной томографии (KT) выявляют увеличение размеров слезной железы и помогают исключить сопутствующую патологию, например инфильтративную лейкемию и опухоли.
↑ Слезоотводящие пути
Врожденная патология слезных точек и канальцев
Пороки развития слезных канальцев и слезных точек в раннем детстве трудно поддаются лечению. Отсутствие верхнего или нижнего слезного канальца обычно протекает бессимптомно, однако при поражении обоих канальцев появляется слезотечение. Иногда причиной возникших жалоб является закупорка слезной точки, которую устраняют с помощью дилатации слезной точки и последующей катетеризации носослезной системы. Дакрпоцнсторпностомпя (ДЦР) и имплантация катетера Лсстера-Джопса (Lester Jones) показаны у детей старшего возраста.
Носослезные фистулы
Распространенная патология, возникающая как осложнение после вскрытия слезного мешка по поводу абсцесса или имеющая врожденный характер. Фистулы иссекают после тщательной локализации слезных канальцев посредством дакриоцистографии или зондирования в процессе хирургического вмешательства. В связи с возможной сопутствующей непроходимостью НОСОС (СЗНОП) протока в этих случаях показано его зондирование или проведение ДЦР (рис. 12.2).
Врожденная непроходимость носослезного протока
- Изолированная патология.
- Встречается сочетание с синдромом, включающим эктодактилию, эклодермальную дисплазию и наличие расщелин.
- Черепно-лицевая патология.
- Синдром Дуана.
- Лакримо-отоденто-дигитальный синдром.
- Дефекты срединной линии лица.
Памятка 12.1.
Флюоресцеиновая проба
- В конъюнктивальную полость закапывают одну каплю 1% раствора флюоресцеина.
- Выжидают в течение 2-5 минут.
- Определяют количество оставшегося флюоресцеина (по скорости всасывания флюоресцеина результаты пробы оценивают в степенях 0-3). О степень устанавливают при отсутствии флюоресцеина, а 3 степень — если флюоресцеин полностью остался в конъюнктивальной полости.
В норме по прошествии 5 минут результаты пробы должны соответствовать 0-1 степени.
Жалобы и симптомы
О непроходимости носослезного протока свидетельствуют рецидивирующее слезотечение, отделяемое и упорные инфекционные процессы. При этом отсутствует покраснение глазного яблока, светобоязнь и ощущение дискомфорта в глазу. В случаях, когда слизь и/или гнойное отделяемое поднимаются вверх из увеличенного слезного мешка, возможно формирование мукоцеле. Диагноз мукоцеле устанавливают по появлению слизи или слизисто-гнойного содержимого через слезную точку при надавливании на слезный мешок.
Тактика ведения
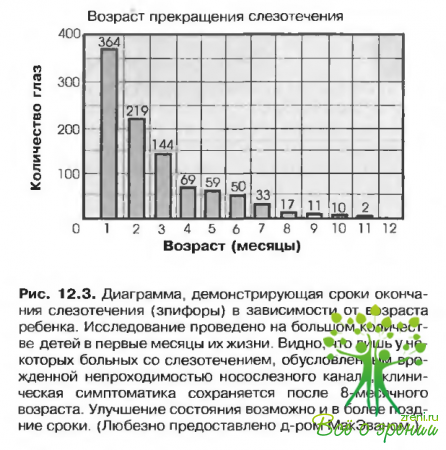
- При отсутствии серьезных осложнений специальных лечебных мероприятий не требуется, так как в большинстве случаев расстройство исчезает спонтанно (рис. 12.3).
- Массаж. Мать обучают технике массажа зоны проекции слезного мешка.
- При появлении вторичной инфекции назначают закапывание антибиотиков с частотой 4 раза в день в течение 5 дней — хлоромицетии, тобрамиции или сульфаниламид (сульфацил натрия). При сохранении симптомов непроходимости в 9 12-месячном возрасте проводят спринцевание пли зондирование. Эту процедуру обычно выполняют под наркозом.
Техника спринцевания и зондирования
Используют эндотрахеальный наркоз с тампонадой ротоносоглотки или ларингеальную маску.
Осматривают полость носа ребенка, акцентируя внимание на состоянии нижней носовой раковины; при увеличении ее размера или крутом изгибе показана хирургическая коррекция.
Локализуют слезную точку, обычно верхнюю, и при необходимости, расширяют ее, облегчая введение канюли для промывания носослезного протока.
Шприц наполняют физиологическим раствором и. надев на него канюлю, вводят се в три этапа.
- Проводят вертикально на глубину 1 мм, по ходу канальца.
- Плавно поворачивают канюлю, меняя направление ее движения на горизонтальное соответственно ходу канальца, одновременно надавливая на веко. Движение канюли нельзя форсировать в связи с риском формирования фистулы или ложного хода. Вход канюли в полость слезного мешка определяют, дотрагиваясь канюлей до кости, при этом избегают натяжения нижнего века.
- Далее канюлю разворачивают вниз и вводят физиологический раствор. Если физиологический раствор вытекает через верхний каналец слезная точка пли каналец закупорены. Повышение давления в слезном мешке вызывает увеличение его объема, что облегчает пальпацию мешка у внутреннего угла глазной щели. Проходимость носослезного протока устанавливают по намоканию тампона, помещенного в носоглотку ребенка. Для облегчения идентификации физиологического раствора его окрашивают флюоресценном.
При непроходимости с локализацией препятствия в нижнем отделе носослезного протока, аккуратно проводят зондирование, используя технику, описанную выше, и устраняют препятствие. Не стоит форсировать движение зонда. Наиболее распространенная методика зондирования предполагает первоначальное использование зонда маленького размера и последовательное увеличение его диаметра.
Памятка 12.2.
Техника массажа слезного мешка
- Коротко остригают ногти на указательном пальце.
- Надавливают указательным пальцем между бровями ребенка.
- Продвигают палец вниз по пораженной стороне, продолжая давление и одновременно прикрывая верхнее веко.
- Заканчивают перемещение пальца (массаж) на щеке.
- Массаж повторяют перед каждым пеленанием ребенка.
Проходимость носослезного протока указывает на наличие других причин слезотечения, например обтюрацию протока слизью, что, как правило, исчезает с возрастом. До проведения зондирования родителей уведомляют о перспективах предстоящей процедуры (положительный результат достижим в 80% случаев) Если причина непроходимости локализуется выше по ходу носослезного капала, обычно возникает необходимость проведения дакрноцисториностомии.
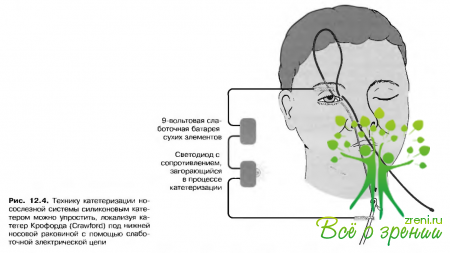
Рецидив заболевания после проведения зондирования является показанием к катетеризации носослезного протока (рис. 12.4). При отсутствии эффекта рекомендуют дакриоцисториностомию.
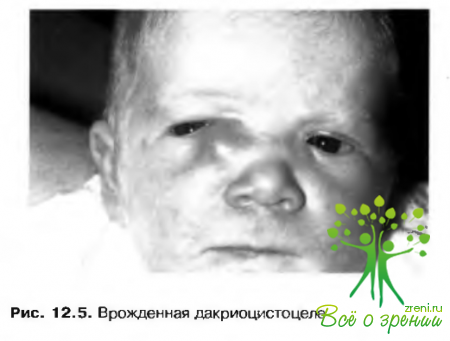
↑ Врожденная дакриоцистоцеле
Эта патология известна также под названием амннотоцеле, мукоцеле или кисты слезного мешка. Проявляется в пеонатальном периоде в виде образования голубоватой окраски с отсутствием пульсации (что отличает эту патологию от менингоцеле) и явлений воспаления. В некоторых случаях исчезает спонтанно, в других требуется массаж и зондирование (рис. 12.5).
Приобретенная непроходимость носослезного протока
Возникает при заболеваниях носа и околоносовых пазух и сопровождается хроническим ринитом. Приобретенная непроходимость носослезного протока встречается при опухолях, фиброзной дисплазии, краниометафизарной дисплазии и других дисплазиях костей.
↑ ДАКРИОЦИСТИТ
Острый дакриоцистит
Сопутствует непроходимости носослезного канала. Проявляется болью, покраснением и припухлостью в области слезного мешка, возможна флюктуация. В некоторых случаях возникает ухудшение самочувствия и повышение температуры.
Тактика ведения
- При возможности проводят посев содержимого слезного мешка при выдавливании гноя, для определения чувствительности флоры. Если патологии слезного мешка сопутствует общее заболевание, производят бактериологическое исследование крови больного.
- Зондирование в острой стадии заболевания противопоказано.
- В острых случаях назначают общее применение антибиотиков, так же как и при внеорбитальных целлюлитах.
- Вскрытие абсцесса производят, если сохраняется флюктуация конгломерата, после завершения острой стадии процесса. Для этой процедуры используют широкую иглу с большим внутренним диаметром.
Хронический дакриоцистит
Встречается при непроходимости носослезного канала. Проявляется слезотечением и слизисто-гнойным отделяемым. Лечение включает массаж с выдавливанием содержимого слезного мешка, инсталляции антибиотиков, спринцевание и зондирование.
Памятка 12.3.
Слезотечение (эпифора)
- Непроходимость носослезного канала — слезотечение; отделяемое, при отсутствии инъекции глазного яблока и ощущения «песка» в глазах.
- Инородные тела роговицы и в хряща век — слезотечение, ощущение инородного тела, локальная инъекция сосудов, локальное прокрашивание флюоресцеином, отсутствие отделяемого.
- Конъюнктивит — конъюнктивальная инъекция, отделяемое, слезотечение и зуд при аллергической этиологии заболевания.
- Глаукома — светобоязнь, слезотечение; инъекция сосудов возникает лишь при тяжелых формах заболевания, отделяемое отсутствует.
- Синдром крокодиловых слез — слезотечение, возникающее в процессе еды.
- Слезотечение при дефектах подбора контактных линз — слезотечение и ощущение инородного тела в глазу; конъюнктивит с развитием гигантских сосочков.
- Слезотечение в сочетании со светобоязнью.




Комментариев 0