Врожденная и приобретенная патология хрусталика. Клинические примеры

Содержание:
Описание
- I. Девочка 5 лет. Находясь в лесу, оцарапала левый глаз веткой. Мать промыла глаз кипяченой водой, закапала 30 %раствор сульфацил-натрия и в связи с наличием кровоизлияния в глазу обратилась с девочкой в глазной травматологический пункт при детской многопрофильной больнице.
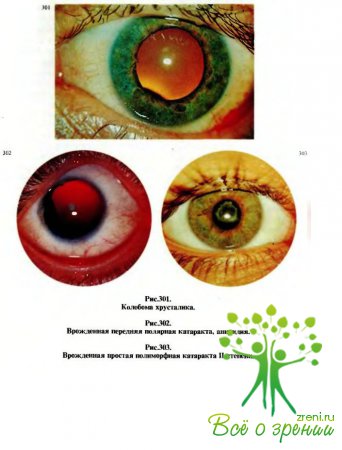
Офтальмологом выявлено следующее. Глаз спокоен, острота зрения справа равна 1,0, слева 0,3, не корригируется. В нижнелатеральном отделе глазного яблока в 2 мм от лимба небольшая ранка слизистой оболочки и субконъюнктивальное кровоизлияние. После расширения зрачка 1 %раствором гидробромида гоматропина в хрусталике на 7 ч выявлена серповидная выемка (рис.301); рефлекс с глазного дна яркий, тень в зрачке миопическая, по косым меридианам. На глазном дне патологии не отмечено. Тn.
Диагноз: поверхностное ранение слизистой оболочки левого глаза, колобома хрусталика.
Рекомендовано закапывание в левый глаз 6 раз в день в домашних условиях 0,25 % раствора левомицетина, витаминных капель, закладывание за нижнее веко 1 % тетрациклиновой мази 4раза в день; явка к окулисту для уточения рефракции левого глаза и оптической коррекции. Введено 0,5 мл противостолбнячного анатоксина.
При осмотре через 5 дней левый глаз спокоен, кровоизлияние рассосалось, область ранения эпителизировалась, однако острота зрения осталась прежней. После атропинизации выявлен смешанный астигматизм с косыми осями (по оси 75° - М-2,0 дптр, по оси 165°— Нр — 1,5 дптр, на офтальмометре преломляющая сила роговицы в обоих главных меридианах в пределах обычных величин). Абсолютная острота зрения с диафрагмой и полной оптической коррекцией равна 0,6. Сделано заключение о наличии на левом глазу хрусталикового астигматизма в связи с врожденной колобомой хрусталика, рефракционной слабой амблиопии. Назначены очки для постоянного ношения, рекомендована повышенная зрительная нагрузка, специальные упражнения для левого глаза (с выключением правого) под наблюдением окулиста.
- II. Мальчик 4 лет. С рождения отмечались необычной ширины и неправильной формы зрачки. Микропедиатром рекомендована консультация окулиста, который установил, что радужные оболочки на обоих глазах почти полностью отсутствуют. На правом глазу (рис.302) имеется прикорневая часть гипопластичной радужной оболочки в виде сегмента от 6 до 10 ч. Рефлекс с глазного дна яркий, на передней поверхностихрусталика округлое белесоватое помутнение в виде диска диаметром около 1мм. На глазном дне диски зрительного нерва розовато-сероватые, сосудистые пучки в центре, экскавация не определяется; макупярные рефлексы неотчетливы.
Выяснено также, что мать ребенка страдает аниридией, в 13 лет была диагностирована глаукома, по поводу которой проведено хирургическое лечение. В настоящее время внутриглазное давление у ребенка на обоих глазах нормальное, зрительные функции стабилизированы.
Диагноз: двусторонняя врожденная передняя полярная катаракта с сопутствующей субтотальной аниридией. Визуе-0,3.
Матери разъяснено, что у ребенка имеется врожденное помутнение хрусталиков, которое на зрение практически не влияет и лечению на подлежит. Более серьезными являются изменения радужных оболочек, которые во всех случаях сопровождаются снижением зрения.
Особое внимание обращено на необходимость регулярного наблюдения ребенка окулистом с периодическим контролем внутриглазного давления (возможность глаукомы!) и состояния диска зрительного нерва. В течение последующих 4 лет изменений в офтальмологическом статусе не произошло, внутриглазное давление сохранялось нормальным, зрительный нерв - неизмененным.
- III. Девочка 4% лет. На первом году жизниучастковый педиатр обратил внимание на сероватый цвет зрачка правого глаза. Ребенок был направлен к окулисту детской поликлиники, который диагностировал врожденную катаракту; помутнение хрусталика было частичным (рис.303), занимало в основном его центральную зону, по периферии которой при расширенном зрачке был виден розоватый рефлекс с глазного дна.
Из анамнеза было выяснено, что врожденной патологии глаз в семье и среди родственников не отмечалось; на 3-м месяце беременности мать перенесла грипп.
С целью профилактики недоразвития зрительного анализатора были назначены инстилляции в правый глаз 2 раза в неделю 0,5 %,а в дальнейшем 1 % раствора гидробромида гоматропина, который в дальнейшем был заменен 0,1% раствором гидробромида скополамина, что позволило поддерживать умеренный медикаментозный мидриаз.
При проверке зрения по детской таблице в 4-летнем возрасте острота зрения справа 0,1, не корригируется, слева 0,7.
Диагноз: катаракта правого глаза врожденная внутриутробная простая полиморфная, IIстепени. Левый глаз здоров.
В 4 1/2 года в детском глазном стационаре под наркозом была произведена операция на правом глазу - экстракапсулярная экстракция катаракты. Даны рекомендации к продолжению лечения в специализированном детском саду (оптическая коррекция афакии, зрительные упражнения, плеоптическое аппаратное лечение). Визуе сирава-0,3.
↑ Первая врачебная помощь
При врожденных помутнениях, аномалиях формы и положения хрусталика, большей части последовательных катаракт первая помощь, как правило, не требуется, и задача педиатра заключается в том, чтобы безотлагательно направить ребенка с патологией глаз к окулисту для решения вопроса о сроках и методах лечения. До консультации окулиста при диффузных врожденных катарактах с целью профилактики недоразвития зрительного анализатора педиатр должен наначить периодические закапывания в глаза мидриатиков (см. выше).
Некоторые острые состояния в связи с дислокацией хрусталика при ряде синдромов (вывих в переднюю камеру, ущемление в зрачке и т.д.) могут проявляться гипертензией глаза, которая требует применил гипотензивных средств внутрь и местно по показаниям.
При посттравматических свежих катарактах, чаще при проникающих ранениях, мероприятия по оказанию первой врачебной помощи аналогичны изложенным в соответствующем разделе.
Здесь нужно еще раз указать, что в связи с широким внедрением в детскую офтальмологическую практику микрохирургических вмешательств (микроинструменты, специальный шовный материал, высококачественные операционные микроскопы), в сочетании с новыми надежными и практически безвредными методами общей анестезии (кетамин, кеталар, внутримышечно или внутривенно) стали возможны операции — экстракции врожденных (да и другой этиологии) катаракт уже в первые 2-4 месяца жизни новорожденных.
Этому в известной мере способствуют и новые методы операций с помощью ультразвуковых и других аппаратов (факоэмульси-фикаторы, криоэкстракторы, лазеры). Немаловажное значение имеет и тот факт, что после экстракции катаракт у новорожденных им к полугодию жизни уже можно назначать мягкие контактные линзы, одевать которые обучают родителей.
Ранние операции с последующей контактной коррекцией одно или двусторонней афакии способствуют правильному развитию всех отделов зрительного анализатора и его взаимосвязям с подкорковыми и корковыми образованиями, регулирующими обменные процессы, рост и гармоничное развитие ребенка.
Особенно показаны ранние операции у детей с диффузными и пленчатыми катарактами, так как дети в этих случаях практически слепы и нужно как можно скорее „открыть им глаза".
Перечень основных диагностико-лечебных практических навыков для овладения учащимися
- Исследование зрения у новорожденных и детей раннего возраста.
- Определение светоощущения и правильности светопроекции.
- Проверка прямой и содружественной реакции зрачков на свет.
- Определение поля зрения со свечой и на периметре.
- Осмотр с боковым освещением и комбинированным методом.
- Измерение диаметра роговицы с помощью кератометра или линейки.
- Осмотр оптических сред глаза в проходящем свете.
- Биомикроскопия с ручной и на стационарной щелевой лампах.
- Офтальмоскопия в обратном и прямом видах.
- Определение экскурсии глазных яблок и величины девиации по Гиршбергу.
- Исследование внутриглазного давления пальпаторно и с помощью тонометра Маклакова.
- Определение рефракции при афакии с помощью подставления оптических стекол.
- Выписка рецептов на очки при афакии для дали и близи.
Набор диагностических, лечебных и наглядных средств, необходимых для практикума
- А. Медикаменты и перевязочный материал
- Мидриатики (0,5—1 % раствор гидробромида гоматропина, 0,1— 0,25 % раствор гидробромида скополамина,1—10 % раствор мезатона и др.).
- Глицероаскорбат, диакарб.
- Препараты и перевязочный материал, применяемые при повреждениях глаз.
- Б. Технические средства и наглядные пособия
- Таблицы для исследования остроты зрения.
- Проекционно-регистрацион- ный и настольный периметры.
- Набор очковых стекол.
- Скиаскопические линейки.
- Офтальмологические лупы в 13 и 20 дптр, бинокулярные лупы, зеркальные офтальмоскопы.
- Кератометр.
- Микрохирургические инструменты для операций.
- Слайды, таблицы, учебные фильмы.
↑ Афакия
Для афакии (от phakos—хрусталик) — состояния глаза после удаления хрусталика (рис.299) характерны следующие признаки: глубокая передняя камера, иридодонез, низкая острота зрения (сотые), отсутствие хрусталикового среза при биомикроскопии.
После удаления линзы, как правило, возникает гиперметропия высокой степени (у детей в среднем 10—13 дптр), в связи с чем низкое зрение улучшается при при-ставлении к глазу собирающих стекол указанной силы.
Необходимую оптическую коррекцию у детей определяют путем скиаскопии или рефрактометрии; при этом необходимо помнить, что в связи с утратой способности к аккомодации для близи необходимы очки на 3,0дптр больше, чем для дали.
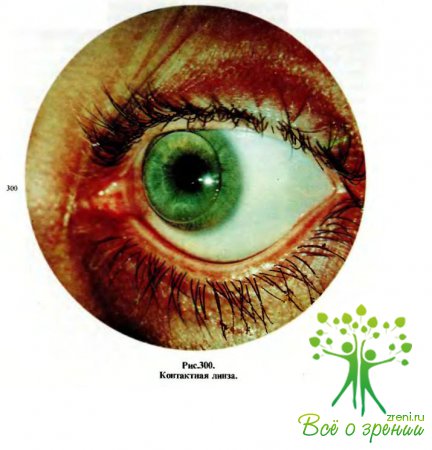
Для коррекции афакии, особенно односторонней, могут применяться контактные линзы (рис.300). В последнее время все большее распространение получают мягкие контактные линзы, которые переносятся глазом легче и более длительно. Изучаются возможности коррекции афакии у детей с помощью искусственных хрусталиков различных моделей.
Статья из книги: Глазные болезни - Атлас | Ковалевский Е.И..



Комментариев 0