Патология сетчатки и зрительного нерва. Клинические примеры

Описание
- I. Ребенок 8 лет. В течение последних месяцев родители стали отмечать, что с наступлением сумерек он плохо ориентируется, оступается, падает, не узнает знакомых предметов. В связи с этим они обратились к педиатру по месту жительства.
Педиатр в дневное время проверил ориентировочно остроту и контрольным методом поле зрения и нарушений не отметил, не выявлено также патологии со стороны видимых структур переднего отдела глаза. С неустановленным диагнозом ребенок направлен в глазной кабинет поликлиники.
При осмотре офтальмологом острота зрения на оба глаза 0,8, рефракция гиперметропическая в 1 дптр, зрение не корригируется; границы поля зрения концентрически сужены на 10-15°, имеются выпадения в поле зрения, увеличены размеры слепого пятна, в 2 раза снижена темновая адаптация, светостресстест замедлен в 2 раза. Оба глаза спокойны. Окружающие ткани не изменены.
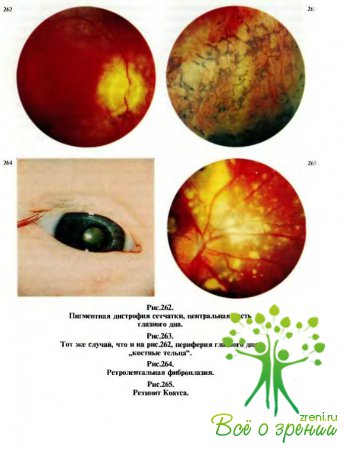
Преломляющие среды прозрачны. Диски зрительных нервов монотонно-желтоватого цвета с восковидным оттенком, перипапиллярная атрофия сосудистой оболочки (рис.262). Сосуды сетчатки резко сужены, в макулярной области участки депигментации чередуются с отложением пигмента. Макулярный рефлекс отсутствует.
На периферии глазного дна многочисленные скопления пигмента в виде,, костных телец" (рис.263).
Диагноз: пигментная дистрофия сетчатки.
Офтальмологом в глазном стационаре статус и диагноз подтверждены и назначен курс лечения (никотиновая кислота, АТФ, витамины группы В, Е, РР, ЭНКАД, дибазол, цистеин, амидопирин).
- II. Ребенок 3 мес. Родился на 32-й неделе беременности с массой тела 2100 г, в течение мес находился в отделении недоношенных в кувезе. Под наблюдением офтальмолога не был. Записей в карте развития ребенка о состоянии его зрения не было. Участковый педиатр глазной патологии не обнаружил. В возрасте 1 1/2 мес родители обратили внимание на плавающий взгляд и серовато-зеленоватое свечение зрачков (рис.264). Обратились в глазной кабинет детской поликлиники.
При осмотре офтальмологом окружающие глаза ткани не изменены, реакции слежения за движением предметов перед глазами и фиксация взгляда на близко показываемых игрушках отсутствуют. Реакции зрачков на свет прямая и содружественная слабые. Роговица прозрачная. За хрусталиком в проходящем свете просматривается соединительная ткань с проросшими в ней сосудами, офтальмотонус в норме.
Диагноз: ретролентальная фиброплазия. Ребенок с матерью госпитализирован в глазной стационар, где назначен курс лечения, включающий длительное местное применение глюкокортикоидов (1 % гидрокортизон, дексазон под конъюнктиву) и рассасывающая терапия (фоно- форез с папаином).
- III. Мальчик 7 лет. В течение последнего полугодия отмечается снижение зрения в левом глазу, глаз стал косить к виску. Педиатр в детской поликлинике при ориентировочной проверке установил, что острота зрения правого глаза соответствует примерно 1,0, левого - менее 0,1. Ребенок направлен к окулисту.
Офтальмолог обнаружил, что острота зрения правого глаза равна 1,0, левого - 0,04, не корригируется. Окружающие глаз ткани не изменены. Глаза спокойны, подвижны в полном объеме, левый глаз периодически отклоняется к виску. Преломляющие среды прозрачны. На глазном дне отмечается сужение сосудов сетчатки.
Диск зрительного нерва монотонно-желтого цвета. В центре и на периферии глазного дна множественные разнокалиберные полиморфные желтоватые экссудативные очажки, частично прикрывающие сосуды и диск зрительного нерва (рис.265). Имеются участки пигментации. Правый глаз без патологии.
Диагноз: наружный экссудативный ретинит (болезнь Коатса) левого глаза. В первой врачебной помощи ребенок не нуждался. Даны рекомендации по подготовке к быстрой госпитализации в глазной стационар для проведения фотокоагуляции и медикаментозного лечения.
- IV. Ребенок 6 мес. В возрасте 3 мес родители стали отмечать, что левый глазу него косит. К врачу не обратились, на осмотр к окулисту не явились. Несколько дней назад заметили у ребенка в области зрачка левого глаза желтоватое свечение.
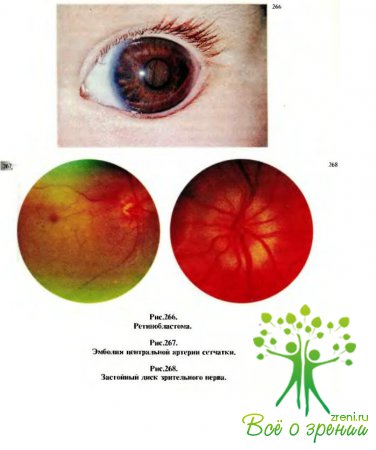
Обратились к участковому педиатру, который отметил, что правый глаз не изменен и видит хорошо, а левым глазом ребенок не следит за игрушками, отсутствует рефлекс смыкания век на световое раздражение, а также реакция зрачка на свет. Окружающие глаз ткани не изменены. Левый глаз отклонен к носу, роговица прозрачная, передняя камера мелкая, в области зрачка видно желтоватое свечение (рис.266).
Пальпаторно офтальмотонус в левом глазу выше, чем в правом. Предположительный диагноз: увеит левого глаза. Назначены сульфаниламиды внутрь и рекомендовано обратиться к окулисту.
Окулист отверг предположительный диагнозувеита и на основании офтальмологической картины поставил диагноз: ретинобластома развитая (стадия глаукомы) левого глаза. Ребенок срочно направлен в онкологический детский стационар, где произведена энуклеация левого глаза и назначен курс химиотерапии.
- V. Ребенок 14 лет. На фоне заболевания эндокардитом внезапно отметил, что не видит правым глазом. Педиатр при осмотре и ориентировочном определении остроты зрения обнаружил слепоту правого глаза и остроту зрения на левом глазу 1,0. Отмечено повышение артериального давления (140/90мм рт.ст.). Высказано подозрение на острую сосудистую непроходимость в глазном дне правого глаза. Оказана первая врачебная помощь: никотиновая кислота (1 %раствор) внутримышечно, эуфиллин (2,4 % раствор) внутривенно, нитроглицерин (1 % раствор) на сахаре под язык. Направлен в глазной стационар.
При осмотре офтальмологом локальный статус правого глаза: окружающие ткани не изменены, преломляющие среды прозрачны; глазное дно (рис.267) белесое, мутное, сосуды местами не видны, артерии резко сужены; диск зрительного нерва бледный. Макулярный рефлекс отсутствует, симптом „вишневой косточки".
Диагноз: острая непроходимость (эмболия) центральной артерии сетчатки. Назначен курс лечения, включающий гепарин (по схеме), фибринолизин внутримышечно и под конъюнктиву, эуфиллин (5 мл 2,4 % раствора) внутривенно, внутрь — кофеин (0,1 г), никотиновая кислота (0,01 г), ретробульбарно — ацетилхолин (0,5 мл).
- VI. Ребенок 9 лет. В течение 10 лет предъявляет жалобы на головные боли, которые последние 2 мес стали носить упорный, почти постоянный характер, распирающие, усиливающиеся по утрам, сопровождающиеся тошнотой, иногда рвотой. В последнее время стал отмечать снижение зрения, затуманивание перед глазами.
Педиатр без осмотра, проверки зрения и оказания первой врачебной помощи направил ребенка в глазной кабинет.
Окулист установил, что оба глаза спокойны, острота зрения в них снижена до 0,4, не корригируется; поле зрения сужено, больше в височных отделах. Окружающие глаз ткани не изменены, преломляющие среды прозрачны. Диск зрительного нерва несколько гиперемирован, границы его нечеткие, ткань диска отечная и он проминирует в стекловидное тело; сосуды как бы скатываются с диска по всей окружности, вены расширены, полнокровны, темного цвета (рис.268).
Диагноз: застойный диск зрительного нерва (выраженная стадия) обоих глаз. Ребенок срочно направлен в неврологический стационар, где на основании неврологического статуса, офтальмоскопической картины и данных рентгенографии черепа диагностирована опухоль гипофиза. Больной переведен в нейрохирургический стационар.
Первая врачебная помощь
[banner_centerrs] {banner_centerrs} [/banner_centerrs]
Необходимо помнить, что амилнитрит применяется путем вдыхания 2—3 капель на ватке, нитроглицерин (1 % раствор) дают внутрь 2 капли на кусочке сахара под язык, 1 %раствор никотиновой кислоты вводится внутримышечно в возрастных дозах, 2,4 %раствор эуфиллина внутривенно, но-шпа, папаверин внутрь, гепарин подкожно, 40 %раствор глюкозы внутривенно в возрастной дозировке.
Известно, что исход при спазме, эмболии артерий сетчатки зависит в первую очередь от своевременности оказания первой помощи и назначения сосудистой терапии. Если учесть, что у детей эти заболевания встречаются прежде всего как осложнение ревматического эндокардита, реже при вегетативно-сосудистых пароксизмах, то симптомы заболеваний и методы первой врачебной помощи при них в первую очередь должны знать педиатры, ревматологи, невропатологи, врачи скорой медицинской и неотложной помощи и др.
Диагностика этой патологии нередко затруднительна и оказывается возможной лишь при локализации выраженных изменений в центральной зоне сетчатки и зрительного нерва, сопровождающихся значительным снижением зрительных функций (остроты и поля зрения, цветоощущения, темновой адаптации).
Чаще всего окулист выявляет аномалии глазного дна при обращении родителей с указанием на то, что они заметили плохое зрение днем или вечером у их ребенка после того, как он начал активно ходить. Это бывает, как правило, после 2 лет. Ведь дети на плохое зрение не жалуются, они не понимают этого.
После выявления окулистом врожденных аномалий глазного дна, сопровождающихся падением зрения, он назначает комплекс нейротрофических препаратов (цистеин, дибазол, витамины группы В, С, РР, Е, амидопирин и др.). При этом родителей обязательно следует ставить тактично в известность, что лечение эффекта не даст, но попробовать, проверить это следует.
Перечень основных диагностико-лечебных практических навыков для овладения учащимися
- Исследование остроты зрения.
- Исследование цветоощущения.
- Исследование поля зрения (контрольным методом Дондерса и на белый, красный, зеленый, синий и другие цвета).
- Определение офтальмотонуса (пальпаторно).
- Осмотр структур переднего отдела глаза.
- Исследование в проходящем свете.
- Целенаправленный сбор анамнеза.
Набор диагностических, лечебных и наглядных средств, необходимых для практикума
- А. Медикаменты
- Амилнитрит в ампулах по 0,5 мл.
- Нитроглицерин, 1 % раствор во флаконах по 5 мл.
- Никотиновая кислота, 1 % раствор в ампулах по 1 мл.
- Эуфиллин, 2,4 % раствор в ампулах по 10 мл.
- Глюкоза, 40 % раствор в ампулах по10 и 20 мл.
- Ацетилхолин в ампулах.
- Б. Технические средства и наглядные пособия
- Офтальмоскопы электрические и зеркальные.
- Слайды различной патологии, глазного дна, муляжи, буклеты.
Статья из книги: Глазные болезни - Атлас | Ковалевский Е.И..


Комментариев 0