Эндотелиальный микроскоп рекомендован для до - и послеоперационной диагностики глаза по поводу катаракты, для контроля состояния эндотелиальных клеток после пересадки роговицы, при дистрофии роговицы а также при её имплантации.
При измерении прибор не касается поверхности роговицы.
Это устраняет опасность попадания в глаза инфекции или физического повреждения глаза.
Поле зрения исследуется с помощью периметрии. Наиболее простым прибором для исследования полей зрения является периметр Ферстера, представляющий собой дугу чёрного цвета, которую можно смещать в различных меридианах.
Голову обследуемого устанавливают на подставке, таким образом, чтобы исследуемый глаз находился в центре дуги, а второй глаз был закрыт повязкой.
Кроме того, в течение всего исследования обследуемый должен фиксировать метку в центре прибора.
Голову обследуемого устанавливают на подставке, таким образом, чтобы исследуемый глаз находился в центре дуги, а второй глаз был закрыт повязкой.
Кроме того, в течение всего исследования обследуемый должен фиксировать метку в центре прибора.
Скиаскопия - (от греческого скиа - тень, скопео - осматриваю) способ объективного исследования клинической рефракции, основанный на наблюдении за движением теней, получаемых в области зрачка при освещении последнего с помощью различных методик.
Основное положение этой методики можно сформулировать следующим образом. Движение тени не наблюдается, если дальнейшая точка ясного зрения совпадает с источником освещения зрачка, т. е. фактически с положения исследователя.
Врач сидит напротив больного( обычно на расстоянии 0.67 или 1 м.) освещает зрачок исследуемого глаза зеркалом офтальмоскопа и поворачивая аппарат вокруг горизонтальной или вертикальной оси в одну или другую сторону, наблюдает за характером движения тени на фоне розового рефлекса с глазного дна в области зрачка.
Основное положение этой методики можно сформулировать следующим образом. Движение тени не наблюдается, если дальнейшая точка ясного зрения совпадает с источником освещения зрачка, т. е. фактически с положения исследователя.
Врач сидит напротив больного( обычно на расстоянии 0.67 или 1 м.) освещает зрачок исследуемого глаза зеркалом офтальмоскопа и поворачивая аппарат вокруг горизонтальной или вертикальной оси в одну или другую сторону, наблюдает за характером движения тени на фоне розового рефлекса с глазного дна в области зрачка.
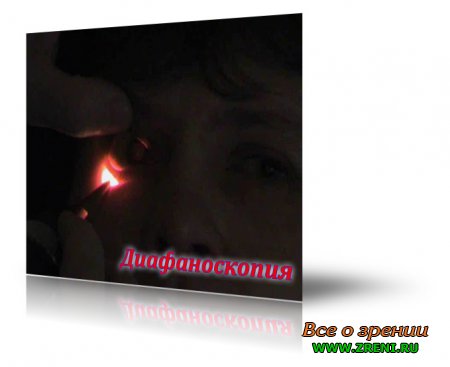
Исследование внутриглазных структур можно проводить направляя свет в глаз через склеру.
Эти исследования выполняются с помощью диафаноскопов.
Исследование проводят после тщательной анестезии глазного яблока в хорошо затемнённом помещении. Ослабление или исчезновение свечения может отмечаться при наличии внутри глаза плотного образования (например, опухоли) в тот момент, когда осветитель находится над ним или при массивном кровоизлиянии в стекловидное тело (например, гемофтальм).
Эти исследования выполняются с помощью диафаноскопов.
Исследование проводят после тщательной анестезии глазного яблока в хорошо затемнённом помещении. Ослабление или исчезновение свечения может отмечаться при наличии внутри глаза плотного образования (например, опухоли) в тот момент, когда осветитель находится над ним или при массивном кровоизлиянии в стекловидное тело (например, гемофтальм).
Позволяет непосредственно рассмотреть детали глазного дна, выявленные при офтальмоскопии в обратном виде.
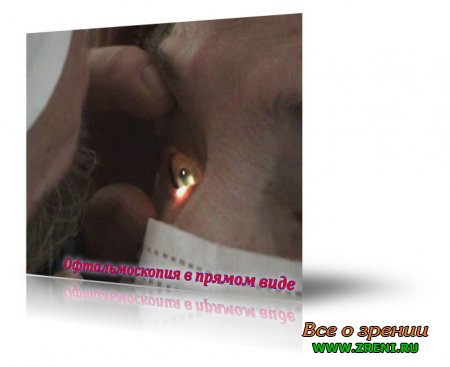
Этот метод можно сравнить с рассматриванием предметов через увеличительное стекло. Исследование выполняют с помощью моно - или бинокулярных электрических офтальмоскопов различных моделей и конструкций, позволяющих видеть глазное дно в прямом виде увеличенным в 13—16 раз.
При этом врач придвигается как можно ближе к глазу пациента и осматривает глазное дно через зрачок (лучше на фоне медикаментозного мидриаза): правым глазом правый глаз пациента, а левым — левый.
При любом способе офтальмоскопии осмотр глазного дна проводят в определенной последовательности: сначала осматривают диск зрительного нерва, далее — область желтого пятна (макулярную область), а затем — периферические отделы сетчатки.
Этот метод можно сравнить с рассматриванием предметов через увеличительное стекло. Исследование выполняют с помощью моно - или бинокулярных электрических офтальмоскопов различных моделей и конструкций, позволяющих видеть глазное дно в прямом виде увеличенным в 13—16 раз.
При этом врач придвигается как можно ближе к глазу пациента и осматривает глазное дно через зрачок (лучше на фоне медикаментозного мидриаза): правым глазом правый глаз пациента, а левым — левый.
При любом способе офтальмоскопии осмотр глазного дна проводят в определенной последовательности: сначала осматривают диск зрительного нерва, далее — область желтого пятна (макулярную область), а затем — периферические отделы сетчатки.
Метод используют для осмотра оптически прозрачных сред глазного яблока (роговицы, влаги передней камеры, хрусталика, стекловидного тела).
Учитывая, что роговица и передняя камера могут быть детально осмотрены при боковом (фокальном) освещении, этот метод применяют в основном для исследования хрусталика и стекловидного тела.
Учитывая, что роговица и передняя камера могут быть детально осмотрены при боковом (фокальном) освещении, этот метод применяют в основном для исследования хрусталика и стекловидного тела.
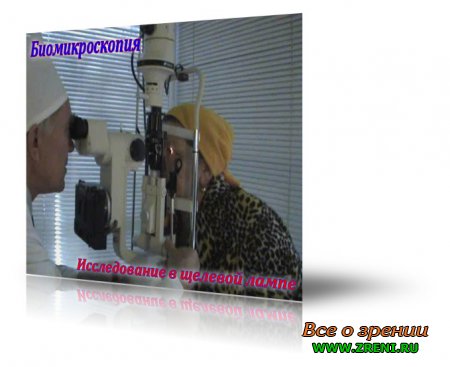
Биомикроскопия — это прижизненная микроскопия тканей глаза, метод, позволяющий исследовать передний и задний отделы глазного яблока при различных освещении и величине изображения.
Исследование проводят с помощью специального прибора — щелевой лампы, представляющей собой комбинацию осветительной системы и бинокулярного микроскопа.
Исследование проводят с помощью специального прибора — щелевой лампы, представляющей собой комбинацию осветительной системы и бинокулярного микроскопа.
Метод предназначен для выявления тонких изменений в переднем отделе глазного яблока.
Исследование проводят в тёмной комнате с использованием настольной лампы, установленной слева и спереди от пациента на расстоянии 40- 50 см на уровне его лица. Для осмотра используют офтальмологические лупы силой 13.0 или 20.0 дптр.
Исследование проводят в тёмной комнате с использованием настольной лампы, установленной слева и спереди от пациента на расстоянии 40- 50 см на уровне его лица. Для осмотра используют офтальмологические лупы силой 13.0 или 20.0 дптр.
Наружный осмотр проводят при хорошем дневном или искусственном освещении и начинают с оценки формы головы, лица, состояния вспомогательных органов глаза.
Прежде всего оценивают состояние глазной щели: она может быть сужена при светобоязни, сомкнута отечными веками, значительно расширена, укорочена в горизонтальном направлении (блефарофимоз), полностью не смыкаться (лагофтальм), иметь неправильную форму (выворот или заворот века, дакриоаденит), закрыта на участках сращения краев век (анкилоблефарон).
Прежде всего оценивают состояние глазной щели: она может быть сужена при светобоязни, сомкнута отечными веками, значительно расширена, укорочена в горизонтальном направлении (блефарофимоз), полностью не смыкаться (лагофтальм), иметь неправильную форму (выворот или заворот века, дакриоаденит), закрыта на участках сращения краев век (анкилоблефарон).
Наиболее распространенным субъективным методом исследования рефракции является способ, основанный на определении максимальной остроты зрения с коррекцией.
Офтальмологическое обследование пациента независимо от предполагаемого диагноза начинают именно с применения данного диагностического теста.
При этом последовательно решают две задачи: определяют вид клинической рефракции и оценивают степень (величину) аметропии.
Под максимальной остротой зрения следует понимать тот уровень, которого достигают при правильной, полноценной коррекции аметропии.
При адекватной коррекции аметропии максимальная острота зрения должна приближаться к так называемой нормальной и обозначаемой как полная, или соответствующая "единице". Следует помнить, что иногда из-за особенностей строения сетчатки "нормальная" острота зрения может быть больше 1,0 и составлять 1.25; 1,5 и даже 2,0.
Офтальмологическое обследование пациента независимо от предполагаемого диагноза начинают именно с применения данного диагностического теста.
При этом последовательно решают две задачи: определяют вид клинической рефракции и оценивают степень (величину) аметропии.
Под максимальной остротой зрения следует понимать тот уровень, которого достигают при правильной, полноценной коррекции аметропии.
При адекватной коррекции аметропии максимальная острота зрения должна приближаться к так называемой нормальной и обозначаемой как полная, или соответствующая "единице". Следует помнить, что иногда из-за особенностей строения сетчатки "нормальная" острота зрения может быть больше 1,0 и составлять 1.25; 1,5 и даже 2,0.